La dépression résistante : Définition et diagnostique - ORBi

Trimestriel - N° 111 - 2011
Acta Psychiatrica Belgica
ISSN-: 0300-8967 4


Commentaires bibliographie : La trans-parentalité :
la psychothérapie à l’épreuve des nouvelles familles (Pierre Fossion,
Mari-Carmen Rejas, Siegi Hirsch) 3
Effets pondéraux des antidépresseurs
Arielle Debrun , William Pitchot 5
Etude de l’identification sexuée de candidats
à une réassignation hormono-chirurgicale
à travers le test de Rorschach :
étude préliminaire
Joanna Smith, Adeline Sacco, Othman Sentissi, René Bobet,
Thierry Gallarda 12
« Fou rire prodromique » d’un AVC ischémique
embolique du tronc basilaire
Claire Mairiaux, Philippe Verdoot, Nicolas Dewez, Arlette Seghers 19
Selective pressure in Academic environment
Sam Dupont, Olivier Le Bon, Sylvie Linotte 25
Neuroscience and Psychoanalysis :
an (un)bridgeable gap ?
Herman Haezaert 29
PSYCHIATRICA
BELGICA
Le droit de copie de tous nos articles
originaux est strictement réservé.
Les articles n’engagent que la responsabilité
de leurs auteurs.
Organe officiel de la Société Royale de Médecine Mentale
de Belgique (SRMMB)
Sommaire
125/02-09
Comité de Direction :
Julien MENDLEWICZ
Arlette SEGHERS
Marc ANSSEAU
Emmanuel BRASSEUR
Comité de Rédaction :
Daniel SOUERY, rédacteur en chef
William PITCHOT, rédacteur en chef adjoint
Vincent DUBOIS
Michel FLORIS
Luc STANER
Nicolas ZDANOWICZ
Comité Scientifique :
Per BECH (Hillrod)
Jean BERTRAND (Liège)
Pierre BLIER (Gainesville)
Louis BOTTE (Manage)
Léon CASSIERS (Bruxelles)
Eric CONSTANT (Bruxelles)
Paul COSYNS (Antwerp)
Francis CROUFER (Liège)
Hugo D'HAENEN (Brussel)
Jean-Luc EVRARD (Charleroi)
Benjamin FISCHLER (Leuven)
Jan GODDERIS (Leuven)
Michel HANSENNE (Liège)
Jean-Yves HAYEZ (Bruxelles)
Pascal JANNE (Mt Godinne)
Paul JONCKHEERE (Bruxelles)
Lewis JUDD (San Diego)
Siegfried KASPER (Wien)
Rachel KLEIN (New York)
Olivier LE BON (Bruxelles)
Yves LECRUBIER (Paris)
Paul LIEVENS (Bruxelles)
Paul LINKOWSKI (Bruxelles)
Juan LOPEZ-IBOR (Madrid)
Isabelle MASSAT (Bruxelles)
Jean-Paul MATOT (Bruxelles)
Christian MORMONT (Liège)
Patrick PAPART (Liège)
Eugene PAYKEL (Cambridge)
Isy PELC (Bruxelles)
Pierre PHILIPPOT (Louvain la Neuve)
Charles PULL (Luxembourg)
Giorgio RACAGNI (Milano)
Philippe ROBERT (Nice)
Jean Paul ROUSSAUX (Bruxelles)
Michel SCHITTECATTE (Charleroi)
Willy SZAFRAN (Brussel)
Herman VAN PRAAG (Maastricht)
Myriam VAN MOFFAERT (Ghent)
Guy VAN RENYNGHE DE VOXVRIE (Brugge)
Paul VERBANCK (Bruxelles)
Nadine VERMEYLEN (Bruxelles)
Jean WILMOTTE (Charleroi)
Les ACTA PSYCHIATRICA BELGICA
paraissent trimestriellement
Abonnement annuel 2009 :
Belgique : 90 €- Étranger : 90 €
Abonnement : A.M. Allard
Tél. : 081 30 05 02
Fax : 081 31 23 38
Régie Publicitaire : J.P. Felix
GSM : 0475 28 39 63
Edit. resp. : Pr V. DUBOIS, Prés. SRMMB
Siège social SRMMB : 205, rue de Bricgniot,
B-5002 Saint-Servais/Namur
ISSN : 0300-8967, dépôt légal dès parution
Illustration
de couverture :
Commentaires bibliographie : La trans-parentalité :
la psychothérapie à l’épreuve des nouvelles familles (Pierre Fossion,
Mari-Carmen Rejas, Siegi Hirsch) 3
Effets pondéraux des antidépresseurs
Arielle Debrun , William Pitchot 5
Etude de l’identification sexuée de candidats
à une réassignation hormono-chirurgicale
à travers le test de Rorschach :
étude préliminaire
Joanna Smith, Adeline Sacco, Othman Sentissi, René Bobet,
Thierry Gallarda 12
« Fou rire prodromique » d’un AVC ischémique
embolique du tronc basilaire
Claire Mairiaux, Philippe Verdoot, Nicolas Dewez, Arlette Seghers 19
Selective pressure in Academic environment
Sam Dupont, Olivier Le Bon, Sylvie Linotte 25
Neuroscience and Psychoanalysis :
an (un)bridgeable gap ?
Herman Haezaert 29
PSYCHIATRICA
BELGICA
Le droit de copie de tous nos articles
originaux est strictement réservé.
Les articles n’engagent que la responsabilité
de leurs auteurs.
Organe officiel de la Société Royale de Médecine Mentale
de Belgique (SRMMB)
Sommaire
125/02-09
Comité de Direction :
Julien MENDLEWICZ
Arlette SEGHERS
Marc ANSSEAU
Emmanuel BRASSEUR
Comité de Rédaction :
Daniel SOUERY, rédacteur en chef
William PITCHOT, rédacteur en chef adjoint
Vincent DUBOIS
Michel FLORIS
Luc STANER
Nicolas ZDANOWICZ
Comité Scientifique :
Per BECH (Hillrod)
Jean BERTRAND (Liège)
Pierre BLIER (Gainesville)
Louis BOTTE (Manage)
Léon CASSIERS (Bruxelles)
Eric CONSTANT (Bruxelles)
Paul COSYNS (Antwerp)
Francis CROUFER (Liège)
Hugo D'HAENEN (Brussel)
Jean-Luc EVRARD (Charleroi)
Benjamin FISCHLER (Leuven)
Jan GODDERIS (Leuven)
Michel HANSENNE (Liège)
Jean-Yves HAYEZ (Bruxelles)
Pascal JANNE (Mt Godinne)
Paul JONCKHEERE (Bruxelles)
Lewis JUDD (San Diego)
Siegfried KASPER (Wien)
Rachel KLEIN (New York)
Olivier LE BON (Bruxelles)
Yves LECRUBIER (Paris)
Paul LIEVENS (Bruxelles)
Paul LINKOWSKI (Bruxelles)
Juan LOPEZ-IBOR (Madrid)
Isabelle MASSAT (Bruxelles)
Jean-Paul MATOT (Bruxelles)
Christian MORMONT (Liège)
Patrick PAPART (Liège)
Eugene PAYKEL (Cambridge)
Isy PELC (Bruxelles)
Pierre PHILIPPOT (Louvain la Neuve)
Charles PULL (Luxembourg)
Giorgio RACAGNI (Milano)
Philippe ROBERT (Nice)
Jean Paul ROUSSAUX (Bruxelles)
Michel SCHITTECATTE (Charleroi)
Willy SZAFRAN (Brussel)
Herman VAN PRAAG (Maastricht)
Myriam VAN MOFFAERT (Ghent)
Guy VAN RENYNGHE DE VOXVRIE (Brugge)
Paul VERBANCK (Bruxelles)
Nadine VERMEYLEN (Bruxelles)
Jean WILMOTTE (Charleroi)
Les ACTA PSYCHIATRICA BELGICA
paraissent trimestriellement
Abonnement annuel 2009 :
Belgique : 90 €- Étranger : 90 €
Abonnement : A.M. Allard
Tél. : 081 30 05 02
Fax : 081 31 23 38
Régie Publicitaire : J.P. Felix
GSM : 0475 28 39 63
Edit. resp. : Pr V. DUBOIS, Prés. SRMMB
Siège social SRMMB : 205, rue de Bricgniot,
B-5002 Saint-Servais/Namur
ISSN : 0300-8967, dépôt légal dès parution
Illustration
de couverture :
Comité de Direction :
Julien MENDLEWICZ
Arlette SEGHERS
Marc ANSSEAU
Emmanuel BRASSEUR
Comité de Rédaction :
Rédacteur en chef : William PITCHOT
Daniel SOUERY
Michel FLORIS
Eric CONSTANT
Charles KORNREICH
Assistant de rédaction : Maurice EINHORN
Comité Scientifique :
Per BECH (Hillrod)
Jean BERTRAND (Liège)
Pierre BLIER (Gainesville)
Louis BOTTE (Manage)
Michel CAZENAVE (Paris)
Paul COSYNS (Antwerp)
Vincent DUBOIS (Bruxelles)
Jean-Luc EVRARD (Charleroi)
Benjamin FISCHLER (Leuven)
Michel HANSENNE (Liège)
Jean-Yves HAYEZ (Bruxelles)
Pascal JANNE (Mt Godinne)
Lewis JUDD (San Diego)
Siegfried KASPER (Wien)
Rachel KLEIN (New York)
Olivier LE BON (Bruxelles)
Paul LIEVENS (Bruxelles)
Paul LINKOWSKI (Bruxelles)
Juan LOPEZ-IBOR (Madrid)
Isabelle MASSAT (Bruxelles)
Jean-Paul MATOT (Bruxelles)
Christian MORMONT (Liège)
Patrick PAPART (Liège)
Eugene PAYKEL (Cambridge)
Isy PELC (Bruxelles)
Pierre PHILIPPOT (Louvain la Neuve)
Charles PULL (Luxembourg)
Giorgio RACAGNI (Milano)
Philippe ROBERT (Nice)
Jean Paul ROUSSAUX (Bruxelles)
Luc STANER (Rouffac)
Willy SZAFRAN (Brussel)
Herman VAN PRAAG (Maastricht)
Myriam VAN MOFFAERT (Ghent)
Guy VAN RENYNGHE DE VOXVRIE (Brugge)
Paul VERBANCK (Bruxelles)
Nadine VERMEYLEN (Bruxelles)
Jean WILMOTTE (Charleroi)
Nicolas ZDANOWICZ (Mont-Godinne)
Les ACTA PSYCHIATRICA BELGICA
paraissent trimestriellement
Abonnement annuel 2011 :
Belgique : 90 e - Étranger : 90 e
Abonnement : A.M. Allard
Tél. : 081 30 05 02
Fax : 081 31 23 38
Régie Publicitaire : J.P. Felix
GSM : 0475 28 39 63
Edit. resp. : Dr E. BRASSEUR, Prés. SRMMB
Siège social SRMMB : 205, rue de Bricgniot,
B-5002 Saint-Servais/Namur
ISSN : 0300-8967, dépôt légal dès parution
Le droit de copie de tous nos articles
originaux est strictement réservé.
Les articles n’engagent que la respon sabilité
de leurs auteurs.
125/04-11
Editorial. Construisons des ponts entre la
science et la pratique : l’intérêt d’un cas clinique
W. Pitchot 3
Le bupropion dans le traitement de la fibro-
myalgie : à propos d’un cas clinique
W. Pitchot, C. Piette 5
Ethologie et psychiatrie : hommage au travail
d’Albert Demaret
J. Englebert, J-M. Gauthier 8
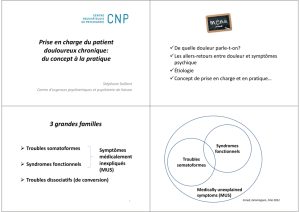
La dépression résistante: définition et diagnostic
W. Pitchot, D. Souery, M. Ansseau 13
Parentalité et migration
Mekinda Edima Aurélie Patience 20
Enjeux de la clinique psychiatrique dans le bilan
préopératoire de la chirurgie de l’épilepsie
E. Bajyana Songa, Ph. de Timary, A. Luts, K. van Rijckevorsel 25
L’anorexie mentale évaluée par le EAT 40
E. Faten, Z. Haifa, Ch. Wissal, A. Chourouk, M’rad M. Fadhel 32
Relations entre somatisation et alexithymie :
une étude basée sur la littérature
Zohreh Hashemi Afrapoli, Paul Verbanck 37


Construisons des ponts entre la science et la pratique :
l’intérêt d’un cas clinique
Aujourd’hui, la psychiatrie, comme les autres domaines de la médecine, est de plus en plus
contrainte d’évoluer vers une pratique basée sur les preuves. Pourtant, le clinicien se sent tou-
jours en décalage par rapport à ces recommandations fondées sur les études scientifiques. Celles-
ci sont souvent assez peu criticables sur le plan méthodologique, mais restent pourtant éloignées
des préoccupations du praticien. Dans le cadre de son travail, celui-ci se pose des questions
auxquelles ces études ne peuvent répondre. Parfois, le clinicien a même des convictions complè-
tements opposées aux conclusions des études cliniques.
La science et la pratique abordent le monde par des voies manifestement différentes. D’un côté,
la clinique est en permanence confrontée au monde réel, de l’autre, la recherche évolue dans un
monde plutôt formaté et aseptisé. L’incompatibilité entre les deux apparaît de plus en plus évi-
dente. Le passage d’un monde à l’autre se révèle complexe et rébarbatif. Pourtant, l’intégration
de ces deux approches différentes d’une même réalité dans un tout cohérent et pratique doit
rester un défi pour la psychiatrie. La théorie n’est pas une vérité absolue, mais un outil pour le
praticien.
Les difficultés à concilier ces deux mondes pourraient sans doute être dépassées si, en tant que
clinicien, on acceptait de procéder à une approche scientifique de notre pratique. Un moyen
pour atteindre cet objectif serait d’analyser plus en profondeur les cas remarquables que nous
observons dans le cadre de notre travail. Ces situations correspondent à des effets secondaires
inhabituels ou à des réponses thérapeutiques impressionnantes. Mais, l’analyse scientifique de cas
cliniques n’a vraiment un sens que si on la partage avec ses collègues.
Dans cet éditorial, mon souhait est d’inciter chacun d’entre vous à transmettre par écrit la ri-
chesse de son expérience. La rédaction de cas cliniques intéressants représente un véritable pont
entre la science et la pratique.
William PITCHOT
editorial
n ACTA PSYCHIATRICA BELGICA – N° 111/4 – 2011 –3
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
1
/
62
100%