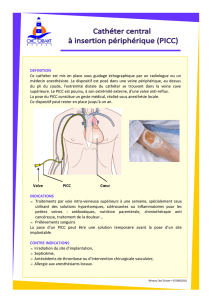
Opération PICC LINE

Opération PICCline
CHU de Dijon
Journée des correspondants en
hygiène

Objet du délit

Une histoire qui commence mal
• Signalement interne par le chef d’un service
01/2013
– Problèmes thrombophlébites +/- sepsis
– Patients tous porteurs d’un piccline
• Augmentation des appels téléphoniques dans
notre service car les agents ne connaissent pas
les piccline et ignorent leur prise en charge
– Pas de protocole
– Dispositif posé sans formation des personnels

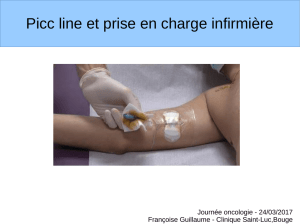
Audit des pratiques
• Suite au signalement :
– Audit des pratiques sur la réfection de pansement et
manipulation des connexions
– Audit en radio-interventionnelle
• Conclusion : Les pratiques sont conformes
– Grâce à l’audit, on échange, on complète par un audit en HJ
( problématique du patient qui est pris en charge à domicile,
dans autre établissement ) = non anticiper
• On débute l’audit dans une autre unité :
– Stress énorme des IDE devant ce dispositif!! ( risque
d’erreurs…)

2 modèles disponibles sur le CHU
Pas de clamp visible car la valve
anti-retour est à l’intérieur du
dispositif
Pas de clamp visible car la valve
anti-retour est à l’intérieur du
dispositif
clamp visible, il n’y a pas de valve
anti-retour
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%




![Picc Line formation IDE Mars 2015 [Mode de compatibilité]](http://s1.studylibfr.com/store/data/002116840_1-89522eb39713ecd8aed09324afedd79a-300x300.png)




