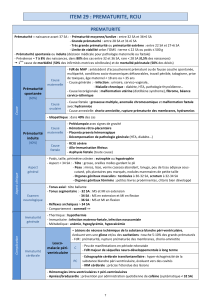
Comment définir les limites de la prise en charge des grands

Comment définir les limites
de la prise en charge
des grands prématurés ?
Umberto Simeoni
Université de la Méditerranée, Marseille ; Service de médecine néonatale, Assistance
publique-hôpitaux de Marseille, Hôpital de la Conception, 147 boulevard Baille,
13385 Marseille
Le développement de la réanimation néonatale et de la médecine périnatale s’est
accompagné, dès ses débuts, de la conscience de la nécessité de respecter une
limite raisonnable pour chaque patient, et d’éviter l’excès thérapeutique, en par-
ticulier dans le domaine de l’extrême prématurité. À l’approche des limites de
viabilité, un contexte clinique mais aussi symbolique bien particulier explique le
questionnement récurrent quant à un chiffre, âge gestationnel ou poids de nais-
sance, qui permettrait de définir de façon quasi normative un seuil universel à
ne pas dépasser. Les approches statistiques, fondées sur les résultats des études
épidémiologiques récurrentes portant sur le suivi à long terme des enfants préma-
turés, ne permettent pas, à elles seules, de justifier une limite particulière, mais
éclairent un choix qui doit rester individualisé. L’âge gestationnel seul ne peut plus
être considéré comme un critère pronostique suffisant, à l’intérieur de la zone
grise de questionnement. Un ensemble de critères décisionnels, particulièrement
importants à prendre en compte en période prénatale en raison de la difficulté
majeure de prises de décision, qui peuvent déboucher sur une prématurité médi-
calement induite, permet de rapprocher au mieux l’intérêt de l’enfant, le projet des
parents, ainsi que les convictions des professionnels. La décision finale reste
d’ordre éthique et, hormis les spécificités de la période périnatale, dans un pro-
cessus qui ne se distingue pas fondamentalement des autres situations médicales,
àd’autres âges de la vie. Dans le champ de l’éthique médicale, l’extrême préma-
turité est un cas de figure particulièrement significatif qui, non seulement illustre la
complexité des dilemmes médicaux vis-à-vis de l’abstention ou du retrait théra-
peutique, mais également teste la plupart des principes et valeurs sous-tendant
l’éthique médicale dans les différentes cultures.
Mots clés : abstention thérapeutique, éthique, extrême, limites, prématurité, viabilité
La réanimation néonatale et la
médecine périnatale sont des dis-
ciplines relativement jeunes. Leurs
progrès se sont néanmoins accompa-
gnés, dès leurs débuts, de la prise de
conscience, des professionnels de
santé mais aussi du public, de la
nécessité de fixer des limites thérapeu-
tiques. Cette prise de conscience
traduit en particulier, et de façon
aisément compréhensible, la crainte
que la survie d’un nombre croissant
d’enfants prématurés, de poids de
naissance extrêmement faible, ne
s’accompagne d’une augmentation
équivalente de l’incidence des handi-
caps à long terme, et ne pose de diffi-
ciles problèmes, à l’échelle des
enfants concernés comme de la
société.
m
t
p
Tirés à part : U. Simeoni
doi: 10.1684/mtp.2009.0264
mt pédiatrie, vol. 12, n° 6, novembre-décembre 2009
Dossier
407
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 04/06/2017.

Épidémiologie
Les solides études épidémiologiques désormais dispo-
nibles dans différents pays ont permis de caractériser,
àl’échelle d’une population, l’incidence et le niveau de
sévérité des complications à moyen et long termes de la
prématurité, et de montrer qu’elles sont globalement
corrélées au degré d’immaturité à la naissance. Ces étu-
des, bien que n’ayant pas été conçues avec cet objectif,
sont à la base d’un débat concernant le risque lié à la
progression vers des âges gestationnels (AG) toujours
plus faibles observée il y a quelques années ; un débat
au sein des professionnels, parfois de l’opinion publique
et des médias, réactivé à chaque nouveau progrès des
connaissances.
Dans le domaine de l’extrême prématurité, la crainte
d’aboutir à des excès thérapeutiques, désormais définis
dans la loi française comme une obstination déraison-
nable, s’est souvent exprimée par la quête de la « limite
de viabilité ». La réponse à cette question proprement dite
est en fait connue. En effet, il apparaît clairement qu’elle
se situe à l’AG de 22 semaines d’aménorrhée (SA),
aucune survie durable n’ayant été documentée en pra-
tique depuis de nombreuses années en dessous de cette
durée de grossesse. Cette limite correspond d’ailleurs à
l’AG retenu par l’Organisation mondiale de la santé
(OMS) pour sa propre définition de la viabilité. Le souci
provenant autant, si ce n’est davantage, du risque de mor-
bidité à long terme que de la mortalité, c’est en fait la
définition d’une limite, acceptable, à l’intervention médi-
cale curative –nécessairement en amont de la limite
connue de viabilité, et qui cédera la place à des soins
palliatifs –qui est recherchée par les professionnels. Il est
remarquable que, si le souci d’éviter l’excès thérapeu-
tique se retrouve dans de nombreuses spécialités médica-
les, il a été souvent exprimé sous une forme radicale,
volontiers normative dans le domaine de l’extrême pré-
maturité, ce qui témoigne probablement de l’émotion sus-
citée par ce domaine emblématique. C’est à propos de
l’extrême prématurité que de nombreux acteurs ont ainsi
exprimé non seulement la demande impérative que des
limites thérapeutiques soient respectées, mais également
qu’elles soient définies sur des patients pris dans leur
ensemble, sur la base simple d’un critère d’AG ou de
poids de naissance.
Il apparaît clairement, au vu des connaissances épidé-
miologiques et médico-économiques actuellement dispo-
nibles, que le questionnement soulevé par l’extrême
prématurité ne se pose pas dans ces termes. Les soins
nécessités par ces enfants sont désormais moins souvent
des soins critiques. Il est par ailleurs démontré que l’âge
gestationnel seul n’est pas un bon facteur pronostique [1].
Le maintien de l’interdit de l’euthanasie et l’évolution des
lois en France, en particulier l’adoption de la loi du
22 avril 2005 sur les droits du malade et la fin de vie,
ont également modifié la façon dont les réponses à la
question ont pu être envisagées. Enfin, il apparaît que la
majorité des problèmes posés par la prématurité à une
société, sans sous-estimer l’impact individuel et familial,
est liée à la prématurité modérée, alors que le nombre de
naissances à un terme extrêmement précoce demeure très
faible, comme cela a été montré en Suède [2], mettant en
exergue l’aspect symbolique de la question.
Il reste cependant essentiel que les questionnements
autour de l’extrême prématurité soient approfondis et
bien compris de tous, pour au moins trois raisons :
–la difficulté majeure des situations où la prise de
décision doit intervenir en période prénatale, en particu-
lier les indications d’une naissance extrêmement préma-
turée induite pour une raison médicale fœtale telle
qu’une restriction de croissance intra-utérine ;
–l’impératif d’une information de qualité offerte aux
parents ou futurs parents, qui se situent au premier plan de
toutes les étapes du cheminement pré- et postnatal ;
–la nécessité, pour la collectivité, de pouvoir posi-
tionner l’allocation des ressources nécessaires au suivi et
à la prise en charge prolongée des enfants à risque, en
particulier en cas de handicap.
L’extrême prématurité est un cas de figure particulière-
ment significatif qui, non seulement illustre la complexité
des dilemmes médicaux d’abstention ou de retrait théra-
peutique, mais teste également la plupart des principes et
valeurs sous-tendant l’éthique médicale dans les différen-
tes cultures.
Contexte particulier
de l’extrême prématurité
L’extrême prématurité présente des caractéristiques
cliniques, mais également symboliques rendant la recher-
che d’une solution, en cas de dilemme éthique, plus
complexe qu’àd’autres âges de la vie.
Les caractéristiques cliniques
La limitation des thérapeutiques, qu’elle soit liée à la
faible probabilité de survie de l’enfant ou au souhait
d’éviter une survie marquée de complications durables
d’une sévérité inacceptable, s’entend comme une limita-
tion ou un retrait des soins intensifs et de réanimation.
Une première caractéristique des naissances prématurées
est que la pathologie rencontrée, en particulier au mom-
ent où le pronostic peut être mieux approché, requiert de
moins en moins souvent de soins de réanimation à la nais-
sance, grâce notamment :
–aux progrès réalisés dans la prise en charge des
grossesses à risque ;
mt pédiatrie, vol. 12, n° 6, novembre-décembre 2009
Comment définir les limites de la prise en charge des grands prématurés ?
408
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 04/06/2017.

–à la régionalisation de l’offre de soins périnatals ;
–aux possibilités de prévention par la corticothérapie
anténatale administrée pour accélérer la maturation du
fœtus.
Les complications de la prématurité, qui touchent les
différents appareils (respiratoire, neurologique, circula-
toire, digestif notamment) tendent à survenir de façon
progressive, séquentielle. Le franchissement thérapeu-
tique d’un obstacle après l’autre comporte le risque de
mener subrepticement à une escalade thérapeutique,
dont le caractère déraisonnable peut n’apparaître mal-
heureusement qu’a posteriori, à un moment où les choix
d’abstention ou de limitation thérapeutique sont rendus
plus difficiles compte tenu du temps écoulé et de l’auto-
nomie des fonctions vitales du patient.
Les complications neurologiques de la grande pré-
maturité se développent au cours des premières semaines
de vie, le plus souvent de façon asymptomatique, et se
révèlent lors des examens systématiques d’échographie
cérébrale réalisés de principe, alors que l’état clinique
du patient, y compris sur le plan neurologique, est pré-
servé. La prise d’une décision d’interruption thérapeu-
tique est de ce fait bien plus difficile en l’absence de
signes cliniques, et alors que le pronostic ne peut être éta-
bli que sur l’imagerie en résonance magnétique nucléaire.
Si celle-ci est suffisamment informative dans un certain
nombre de cas pour emporter la conviction d’un mauvais
pronostic à long terme, elle n’est malheureusement que
d’une valeur limitée dans les formes de sévérité moyenne,
qui sont fréquentes. De plus, la complexité de la prise de
décision est accentuée par la conscience de l’enfant, qui
est souvent préservée, alors que des dommages cérébraux
de gravité comparable entraîneraient un coma profond à
tout autre âge de la vie.
Les particularités du contexte psychologique entou-
rant la naissance ont été soulignées depuis des décennies
par la psychologie et la psychiatrie périnatales. La mère,
les parents de l’enfant, qui sont les interlocuteurs des
équipes soignantes et ses représentants, sont ainsi le plus
souvent dans une situation émotionnelle intense, propre à
la naissance, au projet d’enfant, à la symbolique de la
parentalité. La naissance s’accompagne d’une évolution
relationnelle s’exprimant dans les interactions de la mère
et des parents avec l’enfant, comme avec les soignants.
Les conséquences d’une altération précoce des inter-
actions relationnelles à cette période critique peuvent
être graves et durables. Ces facteurs se trouvent amplifiés
en cas de naissance extrêmement prématurée. La place
symbolique qu’occupe le nouveau-né dans le conscient
et l’inconscient de la famille qui l’accueille, et qui sera
son représentant et l’interlocuteur dans les situations de
dilemme, est variable, mais nécessite toujours une prise
en compte spécifique.
La particularité symbolique
Cette particularité est liée à la place subjective qu’a
toujours occupée l’enfant nouveau-né dans la famille
humaine, en tant que personne. L’autonomie de décision
du nouveau-né est évidemment réduite, comme l’est celle
de tout sujet non en mesure d’exprimer sa propre volonté,
et est considérée comme représentée naturellement par
celle de ses parents [3], dans les limites d’éventuels
conflits d’intérêt. Mais, si l’enfant nouveau-né, même pré-
maturé et de poids de naissance extrêmement faible, est
une personne et dispose donc d’un statut de patient à part
entière, force est de constater à travers le vécu des situa-
tions réelles, que la perception de son statut de personne
et de son degré d’autonomie n’est socialement pas com-
parable à celle que susciterait un enfant plus âgé, ne
serait-ce que de quelques mois, ou un adulte. L’éventua-
lité de la mort d’un nouveau-né, en particulier s’il est né à
proximité de la limite de viabilité, pour inacceptable
qu’elle soit, en particulier pour sa mère, peut néanmoins
être perçue comme d’une portée différente de celle d’un
patient qui serait au-delà de la période néonatale, en par-
ticulier dans les situations où des limitations ou interrup-
tions thérapeutiques sont discutées.
Il est possible que la proximité du seuil symbolique de
la naissance, temps initial de la vie au sens commun, atté-
nue inconsciemment le poids d’une décision d’abstention
thérapeutique. L’immaturité de l’enfant nouveau-né
contribue peut-être à ce type de sentiment. Le caractère
immature des traits du visage, l’expression relationnelle
encore réduite font de l’enfant nouveau-né, a fortiori s’il
est né prématurément (il est dénommé nouveau-né ou
prématuré, plus souvent qu’enfant), un sujet en transition
seulement vers la vie. Les limites connues de l’état de
conscience d’un nouveau-né, en termes relationnels,
mais également la mémoire que chacun a de cette
période de sa vie, la fragilité et la vulnérabilité propres à
cet âge sont également susceptibles d’expliquer une telle
perception. Enfin, c’est dans le domaine de la prématurité
que des choix de limitation thérapeutique de portée col-
lective, déterminés sur un seul critère, sont envisagés avec
une légitimité perçue que l’on ne retrouve pas aux autres
âges de la vie.
Une autre particularité est liée à la proximité et à la
continuité apparente avec la période fœtale. Nombre de
situations de dilemme émergent en période prénatale.
Le développement de la médecine fœtale montre que le
fœtus est bien considéré comme un patient. Il ne possède
cependant pas le statut juridique d’une personne, sauf en
cas de naissance, même extrêmement prématurée.
Ce n’est qu’en période néonatale que l’enfant, du moins
lorsqu’il est né vivant et déclaré viable (à partir de
22 semaines d’aménorrhée et d’un poids de naissance
minimum de 500 g, selon les normes de l’OMS) acquiert
un statut juridique de personne, et est inscrit à l’état civil.
mt pédiatrie, vol. 12, n° 6, novembre-décembre 2009 409
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 04/06/2017.

Il est d’ailleurs possible dans certains pays, en France
notamment, de pratiquer une interruption volontaire de
grossesse pour raisons médicales, exceptionnelles,
jusqu’à proximité immédiate du terme, c’est-à-dire à une
date où l’enfant est viable, imposant un fœticide. Une
telle attitude dans les minutes suivant la naissance serait
qualifiée d’homicide. Contrastant avec cette disconti-
nuité, introduite par les codes moraux et par le droit,
et donc par une volonté et une culture collectives, la
continuité entre la condition néonatale et la période
fœtale est évidente tant pour la mère qui a porté l’enfant,
a perçu ses mouvements, l’a observé par l’intermédiaire
d’échographies, que pour les professionnels de santé.
Les prises de décision collégiales dans le domaine de la
médecine périnatale s’adressent en effet au fœtus consi-
déré comme enfant, pour le moins en devenir, et l’anti-
cipation des mesures de réanimation nécessaires, qui est
possible dans 90 % des cas avant la naissance, contribue
à rendre floue la distinction entre fœtus et nouveau-né. En
France, les fœtus avant la période de viabilité peuvent
désormais être inscrits à l’État civil par les arrêts du
6 février 2008 de la Cour de cassation.
Solutions possibles
Les solutions résident en deux approches : une appro-
che statistique et une approche individualisée.
L’approche statistique : intérêt et limites
Épidémiologie
Un premier type de tentative de réponse aux question-
nements concernant les attitudes médicales à adopter
autour des limites de viabilité, logique, a porté les profes-
sionnels de santé à se tourner vers les résultats des études
épidémiologiques réalisées dans le but de décrire le devenir
des enfants nés prématurément, et vers la stratification en
fonction de l’AG ou du poids de naissance suivant laquelle
les résultats de ces études sont habituellement présentés.
Des informations de qualité ont pu être apportées sur le
devenir des enfants prématurés, avec un recul croissant,
au cours des dernières décennies, tant par des études épi-
démiologiques larges et robustes, en population [4-6], en
Europe ou outre-Atlantique, que par des études au sein de
centres périnatals spécialisés particuliers [7]. Si ces études
n’ont pas été dessinées pour tester l’hypothèse qu’un AG ou
un poids de naissance-seuil permettent de définir la limite
de l’intervention médicale curative, mais plutôt afin d’amé-
liorer l’information donnée aux parents et aux pouvoirs
publics chargés d’organiser la santé publique, l’attention
s’est portée vers ces chiffres avec l’espoir qu’ils mettent en
évidence la limite de maturité au-dessous de laquelle il
n’est pas possible de réanimer. Le seuil a été d’abord
recherché sur le critère de mortalité, puis sur les indicateurs
de morbidité à long terme, avec un recul croissant. Cette
approche s’est vue légitimée par la qualité croissante des
études épidémiologiques réalisées à grande échelle, quasi
simultanément dans différents pays industrialisés.
Limites
Un exemple des propres limites de l’approche statis-
tique peut être retrouvé dans le débat qui a concerné
l’extrême prématurité en France au cours de la dernière
décennie. Des recommandations de la Fédération natio-
nale des pédiatres néonatologistes (FNPN) ont été publiées
en 2001, après une consultation professionnelle nationale.
Elles établissaient, de façon consensuelle et conformément
auxdirectivesdel’Unicef, le droit de tout enfant, fut-il
né extrêmement prématuré, de disposer d’un statut de
personne et de patient à part entière, et d’accéder apriori
auxsoins,voireàune«réanimationd’attente », quitte
àcequ’ils soient interrompus ou limités dans des cas
précis, lorsque le pronostic s’avère trop sévère pour justifier
une attitude thérapeutique active [8, 9].
La publication, en 2005, de l’étude en population
Epicure, réalisée au Royaume-Uni et en Irlande [4] et
portant sur le devenir à court et moyen termes des enfants
nés autour de la limite de viabilité (cette étude a inclus
toutes les naissances, vivantes ou non, entre 22 et
25 SA), a fait état de résultats particulièrement défavora-
bles, mais dont la signification et l’applicabilité à d’autres
contextes sont diversement appréciés. En particulier,
le devenir des fonctions cognitives des enfants à l’âge
de 5 ans montre des valeurs nettement inférieures
aux témoins (figure 1). Les auteurs n’ont fait état que de
l’intérêt que représentent ces données pour l’information
0
10
Garçons
n = 7
<23
semaines 24
semaines
Âge gestationnel (semaines complètes)
25
semaines Groupe
comparatif
Filles
n = 7
Garçons
n = 37
Filles
n = 36
Garçons
n = 78
Filles
n = 66
Garçons
n = 71
Filles
n = 89
20
30
40
50
60
70
80
90
100
110
120
130
140
150
Figure 1. Évaluation des fonctions cognitives à l’âge de 6 ans des
enfants de la cohorte Epicure et des témoins [4].
mt pédiatrie, vol. 12, n° 6, novembre-décembre 2009
Comment définir les limites de la prise en charge des grands prématurés ?
410
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 04/06/2017.

des parents et les besoins d’assistance de ces enfants, sans
évoquer d’implications éthiques. Toutefois, après sa
publication, le principe d’une abstention de prise en
charge des grossesses à risque et des enfants en dessous
de 25 SA révolues (AG qui ne correspond en fait qu’à
la limite supérieure d’inclusion dans l’étude Epicure) a
été adopté dans différents centres et réseaux de péri-
natalité, y compris en ce qui concerne les transferts
maternels anténataux et les indications de corticothérapie
anténatale à visée maturative. Un rapport de l’Académie
de médecine a adopté une position comparable.
La période de débat qui a suivi, ainsi que l’évolution
juridique en France, ont amené à une nouvelle réflexion
structurée au sein de la communauté des néonatologistes
(devenue entre-temps Société française de néonatologie –
SFN), qui prendra, dans le cadre du Groupe de réflexion
sur les aspects éthiques de la périnatologie [10], une posi-
tion soulignant le principe de l’individualité de chaque
décision autour de la limite de viabilité, tout en définis-
sant l’existence d’une zone grise entre 24 et 25 SA.
La publication des résultats de l’étude française Epipage,
portant sur des enfants nés avant 33 semaines d’aménor-
rhée [5], a d’ailleurs provoqué en 2008 une réaction de
désaccord des pédiatres néonatologistes face à une pré-
sentation qu’ils ont jugée négative des résultats de cette
étude dans les médias.
Les limites des approches statistiques pour la détermi-
nation de seuils d’intervention médicale dans le domaine
de l’extrême prématurité peuvent être appréciées par une
analyse approfondie des résultats évoqués ci-dessus et
représentés sur la figure 1. Celle-ci décrit le devenir cogni-
tif à 5 ans des enfants nés à proximité des limites de via-
bilité dans la cohorte Epicure [4]. Ces résultats indiquent
que les enfants survivants, nés à un AG de 23, 24 ou
25 SA ont une performance intellectuelle significative-
ment inférieure à celle d’enfants témoins, nés à terme, à
l’âge de 5 ans. Il est ainsi possible que ces données
reflètent que l’AG de 25 SA soit réellement un point de
rupture suffisamment significatif, sur les plans statistique
et clinique, quant au pronostic, justifiant au moins sur
un plan technique une attitude généralisée d’abstention
curative en dessous de ce seuil. Mais une analyse critique
relève une série de réserves pour l’utilisation des infor-
mations apportées par cette excellente étude dans une
telle finalité, réserves d’ordre éthique, qui seront évo-
quées plus loin, mais également d’ordre scientifique :
–la signification clinique et la représentativité du cri-
tère de jugement qu’est la performance cognitive des
enfants à 5 ans, critère utilement informatif dans ce tra-
vail, mais nécessairement restrictif pour justifier une
prise de position par rapport au bien-être recherché pour
l’enfant, qui couvre un champ bien plus large ;
–la différence entre les résultats obtenus à l’AG de
25 SA et ceux des témoins, aboutit-elle effectivement à
une rupture de pente significative, dans la courbe repré-
sentant le pronostic en fonction de l’AG, permettant
d’attribuer à cet AG précis une valeur seuil ? La réponse
ne peut, en fait, n’être apportée qu’en prolongeant
l’étude, dont les critères d’inclusion limitent l’AG à
25 SA, vers des AG supérieurs. Mais différents travaux
portant sur des AG plus élevés ont montré que la pente
reste homogène au-dessus de cet âge [5] ;
–les différences entre les performances observées
aux âges gestationnels exploitables dans l’étude (23, 24 et
25 SA) ne sont pas statistiquement significatives entre elles,
ce qui tend à montrer, à supposer que la puissance statis-
tique de l’étude soit suffisante, qu’il n’y a pas de différence
permettant de placer une limite à 23, 24 ou 25 SA ;
–les différences entre les performances des garçons et
des filles au même AG inférieur ou égal à 25 SA sont équi-
valentes à celles globalement observées entre les enfants
extrêmement prématurés et les enfants témoins. L’AG
n’est donc pas un critère suffisamment spécifique ;
–les nuages de points représentant les enfants
extrêmement prématurés et les enfants témoins se super-
posent largement, rendant difficile l’établissement d’un
pronostic général ;
–malgré l’ampleur et la puissance de l’étude, le nom-
bre d’enfants pour lesquels les décisions les plus difficiles
sont à prendre en période prénatale est très faible et ne
permet pas de mettre en évidence des différences signi-
ficatives au sein des AG extrêmes. En particulier, le
pronostic des naissances extrêmement prématurées liées
à une décision médicale pour restriction de croissance
intra-utérine ne peut être déterminé sur ces données, qui
ne prennent pas en compte ce critère. Or, il constitue
un élément principal des difficultés décisionnelles préna-
tales, et du débat autour de l’extrême prématurité médi-
calement induite.
Études observationnelles
Aux réserves propres à cet exemple s’ajoutent les
réserves générales qui régissent l’interprétation des résul-
tats des études épidémiologiques consacrées au devenir à
long terme des enfants prématurés. Il s’agit d’études
observationnelles, dont le plan n’a pas été préparé en
vue de tester l’hypothèse que la détermination d’un seuil
d’intervention apparaît au vu des données de suivi à long
terme des enfants prématurés. La précision de la détermi-
nation de l’AG, par datation à partir des dernières règles
de la mère ou par échographie anténatale est de l’ordre de
4 à 5 jours, rend futiles les comparaisons d’une précision
de l’ordre d’une semaine d’AG. La représentativité des
résultats est liée à l’assiette de l’étude, tant en termes géo-
graphiques que temporels (le recul le plus important, dans
le suivi, correspondant en fait au décalage historique le
plus important par rapport aux ressources thérapeutiques
actuelles). Les différences de pratiques influencent
considérablement les profils de mortalité et donc de
morbidité résiduelle, rendant difficile l’élaboration d’une
mt pédiatrie, vol. 12, n° 6, novembre-décembre 2009 411
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 04/06/2017.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%