CAT devant un premier accès évocateur d`une schizophrénie Le

CAT devant un premier accès évocateur d’une schizophrénie
Le diagnostic de schizophrénie est suspecté chez un adolescent ou un jeune adulte devant des troubles
qui réalisent une rupture dans son existence et qui le plus souvent apparaissent insidieusement sur
plusieurs mois. Le plus souvent il s’agit d’une attitude de repli et d’apragmatisme : centré sur des
préoccupations ésotériques, pseudo-scientifiques ou psychologiques, le patient présente une apathie,
une aboulie et un désinvestissement scolaire, universitaire ou professionnel. Il prend distance avec
ses amis(es) et abandonne ses activités vicariantes. Parfois le premier accès est plus évocateur par
son caractère bruyant et alarmant, avec un tableau de bouffée délirante (cf bd) ou de comportement
incongru.
I : L’hospitalisation est le plus souvent indispensable pour réaliser une évaluation
clinique approfondie qui s’appuie sur :
• l’histoire du patient, son évolution identificatoire depuis l’enfance, le déroulement de l’adolescence
seront l’objet des premiers entretiens
• l’étude des investissements du malade pendant les dernières années sera attentive : scolarité,
activité professionnelle, vie relationnelle et amicale, vie affective et sexuelle
• les antécédents psychiatriques et médico-psychologiques du patient sont repris à la recherche de
cassures dans la scolarité (redoublements, réorientations), de ruptures dans le milieu familial, d’un
désinvestissement marqué pour une activité longtemps importante. Les épisodes de dépression, ou
les équivalents dépressifs souvent marqués par des troubles du comportement, sont pris en compte,
de même que les moments d’excitation ou d’exaltation excessives, permettant de repérer la notion
d’une cyclothymie qui orienterait plutôt le diagnostic vers un trouble de l’humeur.
• les antécédents familiaux : antécédents de la fratrie et des parents et grands parents : il sera noté
tout autant des pathologies psychotiques que des troubles cycliques ou non de l’humeur pour
réfléchir au diagnostic différentiel ;
• les troubles du comportement, tentatives de suicide, fugues, passages à l’acte, conduites
d’alcoolisation, prise de drogues ou de médicaments sont repris avec le patient et confrontés aux
données apportés par la famille.
• l’hospitalisation permet la recherche de signes cliniques en faveur du diagnostic qui appartiennent
à un syndrome dissociatif souvent fruste à ce stade
• dissociation de la pensée : suspension des cours de la pensée et de l’expression des idées,
barrages, fading, trouble des associations avec diffluence, trouble de l’attention et de la
concentration intellectuelle, troubles du langage
• dissociation affective : indifférence, désintérêt et retrait, athymhormie
• dissociation psychomotrice et comportementale : discordance entre le pensé et l’agit,
cataplexie, suggestibilité ou négativisme, bizarreries comportementales
• elle s’attache à éliminer
• un état dépressif atypique, notamment à la post-adolescence
• une cyclothymie ou une voie d’entrée vers une psychose maniaco-dépressive
• une psychopathologie liée à une quête identificatoire difficile de la post-adolescence
II : Les éléments apportés par la famille, les proches et l’entourage professionnel et
scolaire sont à confronter aux données de l’examen clinique
• ils évaluent les antécédents familiaux
• ils confirment la notion d’une rupture dans la vie familiale, affective, relationnelle, scolaire ou
professionnelle du patient, rupture indépendante d’évènements de vie récents
• la rencontre avec la famille permet d’évaluer les inter-relations familiales
III : Des tests de personnalité sont précieux à ce stade :
• test de Rorschach
• T. A. T. (Thematic Apperception Test)

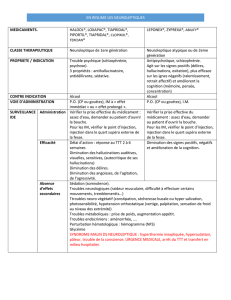
IV : Le traitement associera à une prise en charge psychothérapique une chimiothérapie
neuroleptique
• la prise en charge psychothérapique est indispensable ; elle doit être particulièrement vigilante à
l’évolution clinique, le diagnostic pouvant être remis en cause
• un traitement neuroleptique per os est légitime, en évitant les formes à action prolongée qui ne sont
pas justifiées à ce stade de la maladie. Le choix du neuroleptique et sa posologie sont orientés par la
symptomatologie alors au premier plan : sédatifs en cas d’anxiété majeure, déshinibiteurs devant
un syndrome déficitaire, antiproductifs devant une symptomatologie paranoïde. On emploiera :
chlorpromazine Largactil 50 à 200 mg, flupenthixol (Fluanxol) ou zuclopenthixol (Clopixol) :
10 à 50 mg, halopéridol (Haldol) : 5 à 15 mg, loxapine (Loxapac) : 100 à 200 mg, sulpiride
(Dogmatil) ou amisulpride (Solian) : 100 à 200 mg...
-le traitement neuroleptique sera prescrit en monothérapie
-les neuroleptiques à action prolongée ne sont pas prescrits en première intention
-l’association de correcteurs des effets secondaires extrapyramidaux ne se fera pas de façon
systématique en première intention, mais au moment de la détection par un examen attentif d’une
roue dentée ou de tremblements des extrémités, notamment chez un malade jeune ou en cas
d’utilisation de neuroleptiques ayant des effets secondaires extrapyramidaux marqués.
➪Les correcteurs n’ont pas à être associés entre eux
V : le diagnostic pourra être remis en cause, justifiant l’arrêt du traitement
neuroleptique
• en cas d’évolution très favorable non imputable au traitement
• en cas d’effets secondaires majeurs en dépit d’un traitement neuroleptique bien mené, sans
amélioration clinique
VI : la durée et les modalités de l’hospitalisation sont individualisées
• en fonction de l’amélioration symptomatique
• en préservant les relations familiales, amicales et sociales. En ce sens, l’hospitalisation à temps
partiel (hôpital de jour ou de nuit, hôpital de semaine, accueil hospitalier à temps partiel) sont
d’une grande utilité
• en fonction de la tolérance familiale et sociale
• pour éviter toute désocialisation du patient
1
/
2
100%