Polype malin: rôle du clinicien

Polype malin: rôle du clinicien
Bernard DUCLOS
Pôle des pathologies digestives et transplantation
Hôpital de Hautepierre
Colmar 20/6/2008

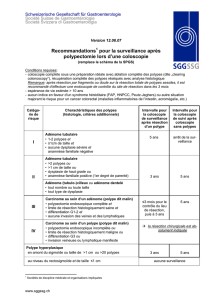
Définition
Classification de Vienne modifiée
Catégorie 4
4-1 dysplasie de haut grade
4-2 cancer in situ (non invasif)
4-3 suspect d’être invasif
4-4 cancer intramuqueux
Catégorie 5
OMS
pTis
Carcinome infiltrant la sous-muqueuse
ou pT1
adénome avancé
adénome transformé
Dixon MF, Gut 2002; 51: 130-1

Infiltration tumorale et risque ganglionnaire
Diebold MD, Boyer J. GCB 1998; 22: S147

Quelle réalité?
• 1ère campagne dépistage dép.68:
– 2724 coloscopies; 2491 polypes, 80% adéomes :
• 6% DBG; 36,3% DHG dont 4,6% KC in situ; 2,7% pT1(49) soit 23,8%
des KC diagnostiqués.
• 19 tt endoscopique seul (39%)
Denis B et al Gut 2007; 56: 1579-1584

PRISE EN CHARGE
le repérer
Sont évocateurs de malignité :
• Présence d’une ulcération
• Contours irréguliers
• Dureté au contact
• Friabilité
• Rétraction du plissement muqueux au niveau de la base
d’implantation
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
1
/
31
100%