oppv eso-gastro-duodénoscopie (ogd) avec olypectomie

O
P
P
V
F
ESO-GASTRO-DUODÉNOSCOPIE (OGD) AVEC
OLYPECTOMIE, MUCOSECTOMIE, DILATATION,
OSE DE PROTHESE, LIGATURESTÉNOSE DE
ARICES ET/OU TRAITEMENT PAR ARGON
ORMULAIRE DE CONSENTEMENT ÉCLAIRÉ DU PATIENT
A la demande de votre médecin, une OGD (oeso-gastro-duodénoscopie ou gastroscopie) avec
polypectomie
mucosectomie
dilatation
pose de prothèse
traitement par argon
ligature/sclérose de varices
vous est proposée. Afin que vous soyez clairement informé(e) du déroulement de cet acte médical, nous vous
demandons de lire attentivement ce document d’information. Le médecin est à votre disposition pour vous
apporter, en complément, toute autre précision que vous souhaiteriez obtenir.
DESCRIPTION DE L’EXAMEN
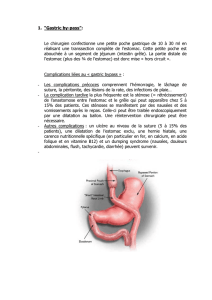
L’OGD est un examen visuel de l’oesophage, estomac et duodénum (première partie de l’intestin grêle),
réalisé à l’aide d’un tube flexible muni à son bout d’une caméra (=endoscope) introduit par la bouche.
Un polype est une prolifération exagérée de la muqueuse, qui est le plus souvent bénigne, mais qui se révèle
parfois être maligne (= polype malin, cancer).
La résection d’un bout de muqueuse, la mucosectomie ou d’un polype, une polypectomie, est indolore. Pour
ce faire, on utilise des sortes de bistouris électriques qui permettent de sectionner et de coaguler. Parfois,
après une polypectomie ou mucosectomie, un traitement complémentaire par argon beamer peut être
nécessaire afin de brûler des restes de muqueuse anormale. Un traitement par argon consiste à brûler
localement, au moyen d’un arc électrique d’environ 1-2mm à l’aide d’un gaz, l’argon, au bout d’une sonde
introduite à travers le canal de travail de l’endoscope).
Une dilatation ou la pose d’une prothèse peuvent être indiquées en cas de sténose (rétrécissement), résultant
généralement soit d’une inflammation (maladie de reflux …), soit d’une anastomose chirurgicale à l’endroit où
deux bouts d’intestin ont été recousus ensemble, soit encore d’un processus expansif (tumeur).
La dilatation est réalisée à l’aide d’un ballon de dilatation qui est gonflé à travers le rétrécissement et qui
permet ainsi de lever l’obstruction oesophagienne, gastrique ou duodénale et d’éliminer ses symptômes
(dysphagie = trouble du passage des aliments solides ou des liquides au niveau de l’oesophage, douleurs
abdominales hautes, ballonnements, nausées, vomissements).
La pose d’une prothèse expansible métallique consiste à placer une sorte de ressort à l’endroit du
rétrécissement pour permettre de supprimer l’obstruction et ses symptômes (cf. ci-dessus). Les prothèses ne
sont généralement placées que dans les cas d’obstruction due à une tumeur, soit temporairement jusqu’à la
résection chirurgicale de la partie rétrécie, soit définitivement si une opération n’est pas envisageable.
Pour une dilatation ou la mise en place d’une prothèse, l’emploi de rayon X est généralement nécessaire.
QUELS SONT LES RISQUES DE CET EXAMEN ?
- perforation (2-3%)
- hémorragie immédiate ou retardée (<2%).

ASPECTS FINANCIERS - ASSURANCE MALADIE
Cet examen est pris en charge par l’assurance-maladie de base. Cependant une demande spéciale auprès
des instances compétentes devra être demandée pour les patients extra-cantonaux si une hospitalisation pour
la nuit est prévue.
QUELLES SONT LES AUTRES OPTIONS THÉRAPEUTIQUES
La résection de polype gastrique par voie chirurgicale est une alternative mais si la possibilité technique d’une
ablation par voie endoscopique est donnée, celle-ci est préférée car nettement moins « lourde » qu’une
opération avec anesthésie générale et laparotomie/-scopie ("ouverture de ventre").
COMMENT SE PRÉPARE-T-ON À L’EXAMEN ?
Pour l'examen, votre estomac doit être vide. Vous ne devez donc ni boire, ni manger, ni fumer durant les 6
heures précédant l’examen. Le matin de l’examen, vous devez prendre les médicaments prescrits par votre
médecin en les avalant à l'aide de petites gorgées d'eau. Si vous êtes diabétique, nous vous prions de
discuter de la prise de votre traitement avec votre médecin traitant en lui expliquant que vous devez rester à
jeun à partir de minuit. Ne prenez par contre pas d'anti-acides tels qu’Alucol ou Ulcogant. Si vous prenez des
médicaments qui influencent le risque de saignement (Aspirine, Tiatral, Ticlid, Plavix, Sintrom, Marcoumar,
Ponstan, Voltarène, Brufen etc.) veuillez en informer votre médecin. Il est possible qu’en fonction des gestes
techniques prévus dans votre cas vous deviez arrêter de prendre ces médicaments plusieurs jours avant
l’examen. Dans ce cas le médecin vous conseillera sur les alternatives adaptées à votre situation.
COMMENT SE DÉROULE L’EXAMEN ?
Le médecin commencera par vous expliquer l'examen et répondra à vos questions. Il vous demandera ensuite
de signer la feuille de consentement afin de s’assurer que vous ayez bien été informé(e) de la nature de
l’examen et des ses risques.
Si vous êtes d'accord de subir cet examen, vous mettrez une blouse d'hôpital et ôterez vos lunettes et
prothèses dentaires. L'examen sera effectué sur une table à rayons X. Un anesthésique local bucco-pharyngé
sera appliqué afin d'anesthésier votre gorge. On vous demandera de vous installer sur votre côté gauche. Une
bague, insérée dans votre bouche, protégera vos dents. On vous injectera un sédatif par voie veineuse. Le
médecin introduit prudemment l’endoscope par la bouche pour visionner l’oesophage, l’estomac et le
duodénum (première partie de l’intestin grêle) et effectuer le geste technique requis. Il est possible qu‘au début
il y ait un réflexe nauséeux, mais ce réflexe s’atténue rapidement. Le passage de l’instrument dans l’estomac
vers le duodénum peut parfois engendrer une sensation de pesanteur gastrique. Le médecin doit insuffler de
l’air pour distendre l’estomac et améliorer la vision. L’examen n’est pas douloureux, à l’exception des
dilatations qui peuvent provoquer une douleur localisée, et n’entrave pas la respiration. Il faut se concentrer
sur la respiration et la maintenir bien régulière durant tout le temps de l'examen. Par ailleurs, vous devez éviter
d'avaler votre salive, en la laissant s'écouler à l'extérieur de votre bouche sur une protection. L'examen durera
en moyenne 20 à 30min.
QUELLES SONT LES COMPLICATIONS POSSIBLES ?
Les complications possibles sont une réaction aux médicaments administrés, une perforation (2-3%, trou dans
la paroi de l’intestin avec risque d’infection des structures adjacentes (médiastins, péritoine …) et une
hémorragie immédiate ou retardée (<2%). Elles peuvent être favorisées par des antécédents médico-
chirurgicaux ou par la prise de certains médicaments. Il est possible que ces complications nécessitent une
hospitalisation, voire une opération. Elles apparaissent le plus souvent lors de l’endoscopie, mais peuvent
parfois se révéler plusieurs jours (hémorragie retardée apparaissant le plus souvent entre 2 et 5 jours mais
possible jusqu’à 30jours) après l’examen par des selles rouges ou noires, vomissements de sang rouge ou
noir, douleurs abdominales ou du thorax, état fébrile, frissons, toux…
Ces rares complications dépendent de l’examen réalisé et de la difficulté technique.

QUE SE PASSE-T-IL APRÈS L'EXAMEN ?
Selon le geste, vous serez surveillé à l’Hôpital de Jour pendant 2 à 4 heure et il est interdit de conduire un
véhicule ou de travailler avec des machines jusqu’au lendemain car vos capacités de réaction peuvent être
altérées. Il est donc utile de demander à une personne de vous raccompagner à votre domicile ou d’utiliser les
transports publics. Pour les mêmes raisons, il vous est également déconseillé de prendre, le jour de l'examen,
des décisions importantes requérant toute votre lucidité (signer des documents d’une valeur légale). En
principe une heure environ après l’examen, vous pourrez manger, boire et prendre vos médicaments.
QUESTIONS ET REMARQUES DU PATIENT
..................................................................................................................................................
..................................................................................................................................................
..................................................................................................................................................
..................................................................................................................................................
REMARQUES DU MÉDECIN AU TERME DE L’ENTRETIEN D’INFORMATION
..................................................................................................................................................
..................................................................................................................................................
..................................................................................................................................................
..................................................................................................................................................
Suite à l’entretien d’information que j’ai eu et aux réponses qui ont été apportées à mes questions, j’accepte,
après réflexion (cocher ce qui convient) :
l’intervention chirurgicale
la procédure invasive
le traitement
mentionné(e) ci-dessus.
J’ai été informé(e) de la nature et du but de l’intervention chirurgicale, de la procédure invasive ou du
traitement proposé. Le médecin m’a aussi informé(e) des bénéfices, risques et possibles complications, de
même que des possibles alternatives à l’intervention chirurgicale, procédure invasive ou traitement proposé.
NOM ET PRÉNOM DU PATIENT ...............................................................................................................
SIGNATURE DU PATIENT ................................................................................................................
(OU DE SON REPRÉSENTANT LÉGAL OU THÉRAPEUTIQUE)
SIGNATURE DU MÉDECIN ................................................................................................................
LIEU ET DATE ................................................................................................................
1
/
3
100%