Billot D. QVD Une impactation de corps étranger oesophagien

142
Quel est votre diagnostic ?
médecine et armées, 2010, 38, 2, xx-xx
Une impaction de corps étranger œsophagien étonnamment
récidivante!
Introduction.
Longtemps considérée comme une entité rare,
l’œsophagite à éosinophiles est devenue une maladie
émergente dont font état de nombreuses et récentes
publications (1, 2). Son incidence croit parallèlement aux
maladies allergiques. À partir d'une observation
caricaturale, nous rappelons ses principales
caractéristiques. La présentation clinique dominée par
une dysphagie chronique et la triade « allergie, adulte
jeune et impaction de corps étrangers » sont très
évocatrices du diagnostic.
Observation.
Monsieur D, âgé de 29 ans, présentait depuis 2003
des épisodes de dysphagie haute itératifs et paroxystiques.
Il n’avait aucun antécédent médico-chirurgical spécif ique
en dehors d'une notion non documentée d’allergies
au latex et au talc. La dysphagie aiguë survenait après
une prise alimentaire et s'était accompagnée en 3 ans,
à quatre reprises, d'une impaction alimentaire avec
aphagie et hypersialorrhée justifiant une extraction
endoscopique sous anesthésie générale. L’examen
clinique et un bilan biologique standard étaient,
à chaque fois, normaux. L'endoscopie œsophagienne
confirmait l’impaction d’un corps étranger alimentaire
en amont d’une pseudo-sténose du tiers moyen de
l’œsophage, au dessus de la crosse aortique, cette
dernière n'imprimant pas d'empreinte anormale. Le
corps de l'œsophage prenait un aspect en pile d’assiette
sans autre anomalie. Lors de la 4ehospitalisation,
un scanner cervico-thoracique avec opacification
de l’œsophage montrait un aspect annelé de l'œso-
phage moyen, sans autre anomalie. La manométrie
œsophagienne n'identifiait pas de trouble moteur.
Le patient était ensuite perdu de vue avant de se
représenter le 30 août 2008 pour une 5eimpaction
de corps étranger alimentaire œsophagien. L'endo-
scopie après extraction des résidus alimentaires
toujours impactés dans le tiers moyen mettait en évidence
une muqueuse œsophagienne érythémateuse et
congestive, d’aspect pseudo trachéal avec des dépôts
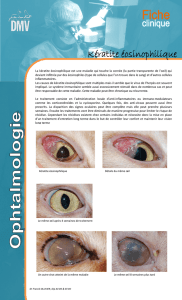
blanchâtres superficiels (fig. 1). Des biopsies étagées
de l’œsophage montraient un infiltrat à polynucléaires
éosinophiles dont le décompte dépassait 70 éléments
par champ au fort grossissement (N < 15) faisant
retenir le diagnostic d’œsophagite à éosinophiles
(fig. 2). Une corticothérapie topique par budésonide
(PULMICORT®200 μg 2 bouffées par jour) était débutée
pour une durée initiale de six semaines. Revu
à un et trois mois, ce patient demeurait asympto-
matique. L'enquête allergologique n'a pas identifié
d'anomalie significative.
D. BILLOT, interne des hôpitaux des armées. M. PERNIN, interne des hôpitaux des
armées. C. PILLOT interne CHU. M.-P. MASSOURE, médecin principal, assistante
des hôpitaux des armées. C. BREDIN, médecin en chef, praticien certifié. P. REY,
médecin en chef, professeur agrégé du Val-de-Grâce.
Correspondance : D. BILLOT, interne des hôpitaux des armées, service des
maladies digestives, Hôpital d’instruction des armées Legouest, BP 90001 – 57077
Metz Cedex 3.
E-mail: [email protected]
D. Billot a, M. Pernin a, C. Pillot, M.-P. Massoure a, C. Bredin a, P. Rey a.
a
Service des maladies digestives, Hôpital d’instruction des armées Legouest, BP 90001 – 57077 Metz Cedex 3.
Article reçu le 26 novembre 2008, accepté le 27 janvier 2010.
Figure 1. Endoscopie oeso-gastro-duodénale. Muqueuse œsophagienne à
disposition annelée en pseudo-trachée et dépôts blanchâtres mimant une
candidose au niveau du tiers moyen de l’œsophage.

143
L’œsophagite à éosinophiles est une entité émergente méconnue, dont l’incidence croît
parallèlement aux maladies allergiques. Affectant préférentiellement les enfants et adultes jeunes
masculins, sa rencontre en milieu médico-militaire est inéluctable et justifie une information
portée à la connaissance de tous. À partir d'une observation caricaturale, les principaux aspects
cliniques sont précisés, dont une dysphagie chronique qui ne fait pas sa preuve et la triade »
allergie, jeune âge et impaction de corps étrangers » quasi pathognomonique. Les multiples
aspects lésionnels endoscopiques œsophagiens sont rappelés, dont une possible endoscopie à
œsophage normal qui doit inciter à la réalisation de biopsies œsophagiennes systématiques. La
mise en évidence d'un infiltrat éosinophilique avec un compte éosinophile dépassant 15 par champ
à fort grossissement (x 400) conforte le diagnostic. Le traitement fait appel en première intention
aux corticoïdes topiques déglutis et à l'éviction d'une origine allergique quand elle est identifiée et
possible.
Mots-clés: Adulte jeune. Allergie. Impaction alimentaire. Œsophagite à éosinophiles.
Eosinophilic esophagitis is an unrecognized disease the. Its incidence increases with allergosis. Even
if it affects above all paediatric and young men, the military practice medical will inevitably meets it.
That's why everybody needs to be informed. A chronic dysphagia is not sufficient to diagnosticate an
eosinophilic esophagitis. Allergy, youth and foreign bodies impaction are almost pathognomonic. A
normal esophageal endoscopy needs to do esophageal biopsies. Diagnosis is strongly suggestive when
an eosinophilic infiltrate count exceed 15 units a field with high power field (x 400). In first intention,
treatment calls on swallowed topic corticosteroids. An allergic cause has to be removed, when it could
be identified.
Keywords: Allergosis. Eosinophilic. Esophagitis. Food impaction. Young adult.
EOSINOPHILIC ESOPHAGITIS. AN EMERGING ENTITY.
Questions.
– Quelle est l'examen clé devant une
dysphagie?
– Quand évoquer une œsophagite à
éosinophiles?
– Un infiltrat éosinophilique de la muqueuse
œsophagienne est-il spécifique d'une
œsophagite à éosinophiles?
– L’œsophagite à éosinophiles est-elle une
affection pouvant concerner les médecins
militaires ?
Figure 2. Biopsies œsophagiennes (HE x 100). Epithélium pavimenteux œso-
phagien comportant une importante infiltration de polynucléaires éosinophiles.
une impaction de corps étranger œsophagien étonnamment récidivante !
Résumé
Abstract

144
Réponses.
Examen clé devant une dysphagie.
L'endoscopie digestive haute est l’examen para
clinique de première intention devant toute dysphagie
aiguë. En effet, les sténoses œsophagiennes constituent
l’étiologie la plus fréquente. Elles peuvent être d’origine
tumorale (primitive ou secondaire), ou secondaire à une
œsophagite peptique, post-radique ou caustique. Une
œsophagite infectieuse ou médicamenteuse est
s’accompagne souvent d'une douleur à la déglutition
(odynophagie). L'endoscopie œsophagienne ne constitue
pas un bon examen pour affirmer le diagnostic d'un
trouble moteur œsophagien, primitif ou secondaire. Des
troubles fonctionnels sans anomalie de la motricité sont
également possibles. Une suspicion de corps étranger
œsophagien motive la réalisation sans délai d’une
gastroscopie. Une lésion identifiée guide le cas échéant la
réalisation de biopsies. L’absence de lésion
macroscopique justifie également la réalisation de
biopsies étagées de la muqueuse œsophagienne afin de ne
pas méconnaître une œsophagite à éosinophiles. La
manométrie œsophagienne, le transit œsophagien et le
scanner cervico-thoracique sont des examens de seconde
intention, guidés par le contexte clinique et les résultats
endoscopiques.
Évocation d’une œsophagite à éosinophiles.
Les « guidelines » diagnostiques comportent : présence
de signes cliniques de dysfonction œsophagienne quels
qu'ils soient, échec d'un traitement par inhibiteur de la
pompe à protons à une posologie optimale de 2 mg/kg,
infiltration éosinophilique de la muqueuse œsophagienne
dépassant 15 éléments par champ à fort grossissement (x
400) et absence de reflux gastro-œsophagien
pathologique documentée à la pH métrie des 24 heures.
Un infiltrat éosinophilique de la muqueuse
œsophagienne.
La muqueuse malpighienne œsophagienne est
dépourvue à l'état normal de polynucléaires éosinophiles.
Une infiltration éosinophilique est possible dans de
nombreuses affections. En cas de faible densité (< 10
éléments par champ à fort grossissement), il convient
d'évoquer un reflux gastro-œsophagien, une infection
(Candida, Herpès virus), une allergie médicamenteuse, et
plus rarement une gastroentérite à éosinophiles, une
localisation œsophagienne d'une maladie de Crohn, une
connectivite et le syndrome hyperéosinophilique. Un
infiltrat de plus de 15 éléments par champ à fort
grossissement dans un contexte clinico-endosopique
évocateur est très en faveur d'une œsophagite à
éosinophiles.
L’œsophagite à éosinophiles, une affection
concernant les médecins militaires.
Affectant préférentiellement les hommes (66 % chez
les enfants, 76 % chez les adultes), jeunes (âge moyen 8
ans chez les enfants, 38 ans chez les adultes), sa rencontre
en milieu médico-militaire est naturellement inéluctable,
d'autant que son incidence croît parallèlement avec les
allergies et que sa prévalence augmente dans les pays
industrialisés. La triade « allergie, homme jeune et
impaction de corps étrangers » est très évocatrice du
diagnostic.
Décision médico-militaire d'aptitude.
L'œsophagite à éosinophiles est une affection de
l'œsophage non spécifiquement listée dans le titre V–
Gastro-entérologie de l'instruction N° 2100/DEF/
DCCSA/AST/AME du 1er octobre 2003 (modifiée par le
1er modificatif N° 3434/DEF/DCSSA/AST/AME du
18 novembre 2004) relative à la détermination médicale à
servir. Le pronostic est habituellement bon en dehors des
formes compliquées, dont des sténoses nécessitant des
dilatations répétées et des évolutions récidivantes
justifiant des traitements prolongés. Les modalités
évolutives et les complications sont donc les éléments
déterminants pour le spécialiste hospitalier pour établir
l'aptitude et légitiment un classement sur le sigle G avec
des coefficients variant de 2 à 5, par analogie avec les
coefficients appliqués au RGO (2 à 5 selon le
retentissement fonctionnel et les complications), aux
troubles moteurs de l'œsophage (2 à 6 suivant le type et
son retentissement) et aux sténoses non tumorales de
l'œsophage (3 à 5).
Discussion.
Longtemps considérée comme une entité rare,
l'œsophagite à éosinophiles est devenue une maladie
émergente dont font état de nombreuses et récentes
publications (1-5). Elle connaît en effet un regain d'intérêt
en raison d’une augmentation de sa prévalence dans les
pays industrialisés (0,1 % en 2001 à 1,9 % en 2005 aux
États-Unis), ainsi que de son incidence qui croît
parallèlement aux maladies allergiques (1-5). En 2006,
un groupe international d'experts la définissait comme
« une infiltration dense de la muqueuse de l’œsophage par
des granulocytes éosinophiles, associée à des symptômes
œsophagiens et résistante aux inhibiteurs de la pompe à
protons » (3). Elle affecte principalement les enfants et les
adultes jeunes de sexe masculin (sex-ratio masculin à 3,
âge moyen adulte 38 ans). La physiopathologie, mal
connue, fait état d'une réponse immunitaire à des
allergènes exogènes, peut être alimentaires (3, 4). Il en
résulte une infiltration de la muqueuse œsophagienne par
des cellules exprimant l’interleukine 5 (IL-5) et une
hypersécrétion de tumor factor necrosis alpha (TNF α)
par les cellules de l’épithélium pavimenteux œsophagien
(6). Ce mécanisme, associé à la présence accrue de
cellules T et de mastocytes (3, 6), serait en faveur d’une
réaction allergique de type TH2 (4). Le diagnostic est
évoqué devant la triade clinique « adulte jeune, terrain
allergique et épisodes d’impaction alimentaire » associée
souvent à une dysphagie chronique intermittente (3).
La dysphagie, bien que prolongée, ne s'accompagne
habituellement pas d'un retentissement sur l'état
général (1). Souvent révélée lors de l'ingestion d'aliments
solides, elle peut occasionner une simple gêne jusqu'à une
d. billot

145
occlusion complète contraignant parfois le patient à des
changements d’habitudes alimentaires (éviction de
certains aliments, allongement du temps de mastication).
Cependant, les plaintes fonctionnelles peuvent être
diverses et multiples, particulièrement chez les enfants.
Un pyrosis, des troubles dyspepsiques, une douleur
abdominale, des vomissements sont possibles. Chez les
enfants, la symptomatologie mime souvent un reflux
gastro-œsophagien et peut s'accompagner d'un retard de
croissance (7). L’examen clinique est pratiquement
toujours normal. Biologiquement, l'hyperéosinophilie
sanguine n'est retrouvée que dans 50 % des cas et
les immunoglobulines E sont élevées chez 70 % des
patients (2). L’interrogatoire identifie, dans plus de la
moitié des cas, un terrain atopique tels: un asthme, une
rhinoconjonctivite allergique ou la notion d'une allergie
alimentaire ou médicamenteuse. La présentation clinique
pouvant être atypique, la conduite à tenir reste la même
que celle devant toute dysphagie. Après un interrogatoire
précis, l'endoscopie est l'examen para-clinique de
première intention à proposer pour dépister les anomalies
macroscopiques. Les aspects lésionnels endoscopiques
observés dans les œsophagites à éosinophiles sont
extrêmement variés et peu spécifiques (8). Les anomalies
les plus fréquentes à type de sillons rougeâtres
longitudinaux et de dépôts blanchâtres plans ou bombés
(spots) mimant une candidose œsophagienne (fig. 1) ne
sont retrouvées dans un cas sur deux (2). Un œsophage
annelé pseudo trachéal, une fragilité à la biopsie (signe du
papier-crêpe) ou un aspect mimant une œsophagite
disséquante sont possibles. Dans plus de la moitié des cas,
l’œsophage est macroscopiquement normal. La
réalisation d‘examens de seconde intention,
tomodensitométrie cervico-thoracique, manométrie
œsophagienne ou transit baryté de l'œsophage, peuvent
alors contribuer à éliminer les diagnostics différentiels
des dysphagies à endoscopie normale (tab. I). Cependant,
l'examen histologique des biopsies œsophagiennes
étagées prélevées en zones saines et lésées et conduit
par un anatomo-pathologiste averti, permet le diagnostic
d'œsophagite à éosinophiles (fig. 2). Celui ci est validé
par la mise en évidence d’une hyperéosinophilie
intra épithéliale diffuse, dont le compte est supérieur
à 15 éosinophiles par champ au fort grossissement (x 400)
(1-4, 9). A l'état normal, la muqueuse malpighienne
œsophagienne, à la différence du tractus gastro-intestinal,
est dépourvue de polynucléaires éosinophiles (10).
Une infiltration éosinophilique est possible dans
d'autres affections mais habituellement avec une
moindre densité (< 10 éléments par champ à fort
grossissement). Elle amène alors à évoquer les principaux
diagnostics différentiels suivants : reflux gastro
œsophagien, infection (Candida, Herpès virus), allergie
médicamenteuse. L’infiltration éosinophilique exclusive
de la muqueuse oesophagienne permet d’éliminer
la gastroentérite à éosinophiles dont les aspects
biologiques et anatomo-cliniques sont parfois semblables
(11, 12). Une localisation œsophagienne d'une maladie
de Crohn, une vascularite (syndrome de Churg et Strauss)
ou le syndrome hyperéosinophilique (3, 12) devront
être également discutés, d’autant qu’il existe le plus
souvent une symptomatologie d’appel digestive
plurifocale et/ou une atteinte viscérale extra digestive
(tab. II). Quelle que soit l’intensité de la dysphagie, il
est nécessaire d’introduire un traitement afin de prévenir
les impactions alimentaires obstructives et les possibles
séquelles d’une infiltration éosinophilique chronique
(2, 13). En première intention le traitement repose sur
une corticothérapie topique déglutie comme par exemple
le propionate de fluticasone à la posologie de 880
à 1 780 μg par jour en 2 à 4 prises pendant six semaines (3).
Des modalités de prise spécifique doivent être respec-
tées : ingestion de la dose délivrée dans la bouche
par pulvérisation ou aspiration avant de l'ingérer, pas
de rinçage de la cavité buccale ni boisson ou prise
alimentaire dans les 30 minutes suivant la prise
médicamenteuse. L’efficacité, souvent transitoire,
nécessite parfois un relais par une corticothérapie
générale de durée variable, voire l'introduction
d'un traitement immunosuppresseur, azathioprine ou
mépolizumab, dans les formes les plus sévères. Une
dilatation œsophagienne peut être une alternative
efficace, mais n'est envisagée qu'en dernier recours
en raison d'un risque perforatif (14, 15). L’intérêt d’un
bilan allergologique et l'éviction des aliments responsables
ont montré leur efficacité chez les enfants (3).
Conclusion.
L'œsophagite à éosinophiles mérite d'être reconnue
et peut naturellement concerner la population militaire
du fait d'une prévalence plus élevée chez l'adulte
jeune et d'une incidence globale en hausse. Elle est
évoquée à partir de la triade clinique « allergie, jeune
âge et impaction de corps étrangers ». Son diagnostic
est histologique et de réalisation aisée par des biopsies
œsophagiennes qui doivent être systématiques aussi bien
sur un œsophage normal que lésé. Cependant, de
nombreux aspects, dont la physiopathologie et l'évolution
à long terme en demeurent méconnus.
Anomalies de calibre
– Sténose peptique
– Anneau de Schatzki, diaphragme
– Compression extrinsèque
Anomalies de la muqueuse
– Œsophagite à éosinophiles
– Œsophagite disséquante
Troubles moteurs œsophagiens
– Achalasie débutante
– Maladie de spasmes diffus
Tableau I. Diagnostic différentiel des dysphagies à endoscopie normale.
une impaction de corps étranger œsophagien étonnamment récidivante !

146
1. Kapel RC, Miller JK, Torres C, Aksoy S, Lash R, Katzka DA.
Eosinophilic esophagitis: a prevalent disease in the United States that
affects all age groups. Gastroenterology 2008;134:1316-21.
2. Straumann A, Salvettib M, Schoepferc A. Œsophagite à éosinophiles.
Une maladie dont l’importance est en croissance rapide. Forum Med
Suisse 2008;8:724-8.
3. Furuta GT, Liacouras C, Collins MH, Gupta S, Justinich C, Putnam P
et al. Eosinophilic esophagitis in children and adults : a systematic
review and consensus recommendations for diagnosis and treatment.
Gastroenterology 2007;133:1342-63.
4. Rothenberg ME, Mishra A, Collins MH, Putnam PE. Pathogenesis
and clinical features of eosinophilic esophagitis. J Allergy Clin
Immunology 2001;108:891-4.
5. Arora AS, Yamazaki K. Eosinophilic esophagitis: asthma of the
esophagus ? Clin Gastroenterol Hepatol 2004;2:523-30.
6. Straumann A, Bauer M, Fischer B, Blaser K, Simon HU. Idiopathic
eosinophilic esophagitis is associated with a TH 2 - type allergic
inflammatory response. J Allergy Clin Immunol 2001;108:954-61.
7. Charton-bain MC, Poujol A, Danisi C, Sault MC. L'œsophagite à
éosinophiles : une nouvelle entité anatomo-clinique : à propos de 4 cas
de présentation pédiatrique. Ann Pathol 2006;26;HS1:146.
8. Gonsalves N, Policarpio-Nicolas M, Zhang Q, Rao S, Hirano I.
Histopathologic variability and endoscopic correlates in adults with
eosinophilic esophagitis. Gastrointest Endoscopy 2006;64:313-9.
9. Collardeau-Frachon S, Hervieu V, Scoaezec JY. Œsophagite à
éosinophiles: une « maladie émergente ». Ann Pathol 2007;27:417-
25.
10. Ahaouche M, Petit T, Vallot T, Hénin D. Une allergie de l’œsophage.
Ann Pathol 2006;26;4:285-6.
11. Ahmad M, Soetikno RM, Ahmed A. The differential diagnosis of
esophagitis. J Clin Gastroenterol 2000;30:242-4.
12. Coton T. Gastroentérite à éosinophiles. EMC (Elsevier Masson SAS,
Paris), Gastro-Entérologie 9-089-C-40, 2009.
13. Aceves SS, Newbury RO, Dohil R, Bastian JF, Broide DH. Esophageal
remodeling in pediatric eosinophilic esophagitis. J Allergy Clin
Immunol 2007;119:206-12.
14. Schoepfer AM, Gschossmann J, Scheurer U, Seibold F, Straumann A.
Esophageal strictures in eosinophilic esophagitis : Dilatation is an
effective and safe therapeutic alternative after failure of topical
corticosteroids. Endoscopy 2008:40:161-4.
15. Straumann A, Bussmann C, Zuber M, Vannini S, Simon HU,
Schoepfer A. Eosinophilic esophagitis : analysis of food impaction
and perforation in 251 adolescent and adult patients. Clin
Gastroenterol Hepatol 2008;6:598-600.
RÉFÉRENCES BIBLIOGRAPHIQUES
d. billot
Aspects cliniques Biologie Aspects
endoscopiques Histologie
Localisation
préférentielle des
lésions
Œsophagite à
éosinophiles
Dysphagie aigue et
chronique
Hyperéosinophilie
fluctuante et inconstante
(50 %)
Normal: 50 % des cas
Souvent aspécifique
Parfois évocateur:
sillons, dépôts
blanchâtres, pseudo
trachée
Infiltrat éosinophilique
> 15 par grand champ Œsophage exclusif
Gastroentérite à
éosinophiles
Douleur abdominale
Diarrhée chronique
Syndrome occlusif
Ascite
Hyperéosinophilie
fluctuante
Malabsorption
Aspécifique Infiltrat éosinophilique
> 15 par grand champ
Estomac et grêle
proximal
Syndrome
hyperéosinophilique
Atteinte polyviscérale
(cœur, système nerveux,
poumons, foie)
Hyperéosinophile
> 1500/mm3prolongée
plus de 6 mois
Aspécifique Infiltrat éosinophilique
viscéral inconstant Viscères
Syndrome de Churg
et Strauss
Asthme
Rhinite allergique
Hyperéosinophilie
Syndrome inflammatoire
pANCA et anticorps anti
myélopéroxydase (MPO)
Ulcérations creusantes
duodénales et jéjunales
Infiltration granulomateuse
et éosinophilique
extravasculaire
Poumon, rein
Estomac et s’étendant
parfois au grêle
proximal
Maladie de Crohn
Diarrhée chronique
Douleur abdominale
Occlusion
Manifestations
ano-périnéales
Hyperéosinophilie
inconstante et minime
Syndrome inflammatoire
Lésions segmentaires
(ulcération, fissure,
fistule, sténose)
Granulome épithélioïde
giganto-cellulaire
Infiltrat inflammatoire
Ensemble du tractus
digestif
Tableau II. Principales caractéristiques devant amener à évoquer les diagnostics différentiels de l’œsophagite à éosinophiles.
1
/
5
100%