Addictions aux Médicaments - Professeur Olivier

Addictions aux Médicaments
Professeur Olivier COTTENCIN
Université de Lille -CHU de Lille
SCALab -PsyCHIC
Service d’Addictologie

Les médicaments …
•Benzodiazépines et apparentés
•Opiacés
•Autres antalgiques
•Antidépresseurs
•Antiparkinsoniens et agents dopaminergiques
•Anticholinergiques centraux
•Dopage intellectuel
•Psychostimulants (Modafinil et Méthylphénidate)
•Vasoconstricteurs nasaux
•Caféine
•Collyres
•Laxatifs
•Antihistaminiques …

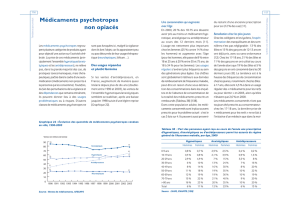
Etat des lieux … psychotropes
134.000.000 de boites en 2010
-50% anxiolytiques
-38% hypnotiques
Concerne
-20% de la population (60% Femmes)
-50% prescrits depuis > 2 ans En 2010
-18-75 ans : au moins 1 psychotrope dans l'année
-consommateurs occasionnels : 8,9 millions
-consommateurs réguliers : 3,8 millions
-30% des plus de 65 ans sous bzd
-40-50% des plus de 80 ans sous psychotropes
-50% prescription en dehors des recommandations !!
-> 50% des BZD prescrites pdt plusieurs années !!
-IRS arrêtés dans 80% avant 6 mois !!

Consommation population française 12-75 ans (2005) => 11-75 ans (2010)
Nombre de consommateurs de substances psychoactives
Au moins 1 usage
vie entière
Au moins 1 usage
dans l’année
> 10 usages
dans le mois
Tou s les j ou r s
Alcool
42.5 / 44.4 M 39.4 / 41.3 M 9.7 / 8.8 M 6.4 / 5 M
Tabac
34.8 / 35.5 M14.9 / 15.8 M11.8 / 13.4 M 11.8 / 13.4 M
Psychotropes
15.1 M / non disp.8.7 / 8.9 M -- / 3.8 M -- / ?
Cannabis
12.4 / 13.4 M 3.9 / 3.9 M 1.2 / 1.2 M
550 000 / 550 000
Cocaïne
1.1 / 1.5 M 250 000 / 400 000 -- --
Ecstasy
900 000 / 1.1 M 250 000 / 150 000 -- --
Héroïne
350 000 / 500 000 -- -- --
ESCAPAD 2008,
ESPAD 2007, Inserm 2013, OFDT, Baromètre Santé INPES 2005 / 2010
Nombre d’individus 11-75 ans en 2009 (mise àjour recensement) # 49 millions

Trois types d’addiction
médicamenteuse
Addiction secondaire
Addiction de trafic
Addiction sociale licite
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
1
/
54
100%