Cas Clinique: Prise en charge d`une hémophilie acquise

Cas Clinique : Prise en
charge d’une
hémophilie acquise
LUIS Doriane, DELANDE Evariste
19 Février 2014

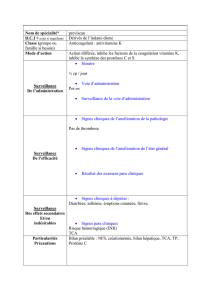
Présentation du cas clinique
Madame A. Gilberte. 83 ans
Motif d’hospitalisation le 19/11/14
Hospitalisation pour un syndrôme hémorragique non sévère dans un
contexte de trouble de la coagulation.
ATCD :
HTA
Athérosclérose carotidienne
Trouble du rythme type FA
Ménopause précoce (34 ans)
Appendicectomie

Traitements à l’entrée :
Flecainide LP 50 mg (Flecaine® LP 50) : 0 1 0
Nebivolol 5 mg (Temerit® 5 mg) : ½ O ¼
Valsartan 160 mg (Tareg® 160 mg) : 0 1 0
Rosuvastatine 5 mg(Crestor® 5 mg) : 0 0 1
Cacit vit D3® : 2 0 0
Piascledine® 300 mg : 0 1 0
Clopidogrel (Plavix®) : 0 1 0 ( 3 fois/semaine)
Zolpidem (Stilnox®) : 0 0 0 1

Histoire de la maladie
Mars 14 :
Episode d’épistaxis important sous Plavix qui dure 2 jours.
Consultation ORL et cautérisation
Patiente arrête d’elle-même le Plavix®
01/11/14 :
Gingivorragie + Gingivite traitée par ATB
Progressivement: apparition d’hématomes sous cutanés des membres
supérieurs, du thorax puis des membres inférieurs
17/11/14 :
Chute d’un transat et apparition de douleurs de type sciatalgie au
niveau de la jambe droite.

19/11/14 :
La patiente se fait une plaie de la face dorsale de la main
gauche. Devant la persistance du saignement, elle consulte aux
urgences de l’hôpital Nord.
Patiente transfusée d’un culot de GR et transférée en médecine
interne pour la suite de la prise en charge.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%