8-Infections hépatiques virales

!"#$%&'()*!*'+%"!,)-'+%
.!
Pharmaetudes
1
!/012345/6%7489:16%;<=934>?16%
%
!
.%@</<89:43<6%13%/5345/6%25AA?/16%
!
.B.%C<04/4345/%%#%'345:5D416%
!
o "#$%&'&(!)!*%+%,'(!'-.+%**%&/'0(!,1!./'(!2(!*%-'.(2&%-&!$%0!,(2!2'3-(2!4+'-'51(2!(&!6'/+/3'51(2!
!
o 7&'/+/3'(2!*1+&'$+(2!8!!
- 91&/:'**1-(2!
- ;/<'51(2!=>?@=,/-&!A#$%&'&(2!*#,'4%*(-&(12(2B!,1(2!C!+D%+4//+B!E@!
- F-.(4&'(12(2!8!!
$%0%2'&%'0(2!8!9*%(6/2(E!
6%4�'(--(2!=G?@!8!!"#$%&''()*+,-&..%B!H($&/2$'0(2I!J%0(2I!
K'0%+(2!=LM?@!G!/1!$+12'(102!K'012!!4/'-.(4&'/-2!K'0%+(2I!
N'012!C!&0/$'2*(!A#$%&'51(!8!!
! ! ! ! N"9B!N"OB!N"PB!N"QB!N"7B!
! ! ! ! N"RB!N"S!!&0T2!0%0(2!
N'012!$/1K%-&!(-&0%U-(0!,(2!A#$%&'&(2!8!!
! ! ! ! PVNB!7ONB!"WNB!K'012!.'TK0(!X%1-(B!%,#-/K'012B!(-�/K'012B!016#/+(B!(6/+%E!
! ! ! !
!
.BE%(;F645=93;5:5D41%D</<89:1%
!
o Y#-#&0%&'/-!,1!K'012!C!$%0&'0!,Z1-(!$/0&(!,D(-&0#(!8!
- 7-�%+([!N"9B!!
- Y%0(-�%+(!/1!2(<1(++([!N"OBP!(&!Q!
o YA%2(!,(!K'0#*'(!!./'(!/\!×]!,1!K'012!=A#$%&/4^&(2@!!
o 9&&('-&(!A#$%&'51(!8!!
- 94&'/-!4^&/$%&A'51(!'-,'0(4&(!,1!K'012!=K'%!+(2!H;PQ_@!
- `1!'*$+'4%&'/-!,(!+%!0#%4&'/-!'**1-'&%'0(!!,'0'3#(!4/-&0(!+(2!A#$%&/4^&(2!'-.(4!8!
S/0&(!(&!%,%$&#(!8!!

2
A#$%&'&(!94D?G!8!#K/+1&'/-!!2/1K(-&!31#0'2/-B!!
A#$%&'&(!210%'31a!)!A#$%&'&(!b.1+*'-%-&(bI!
!
S%'6+(!(&!%,%$&#(!8!'-.(4&'/-2!96FA=35A934>?16!8!#K/+1&'/-!!2/1K(-&!31#0'2/-I!
S%'6+(!(&!'-%,%$&#(!8!A#$%&'&(2!2;85/4>?16!8!&/+#0%-4(!,(!+D/03%-'2*(!K'2!c!C!c!K'2!,1!K'012I!
d1++(!8!$/0&%3(!2;85/4>?1%96FA=35A934>?1B!
!
!H(!*#4%-'2*(2!,(2!+#2'/-2!A#$%&'51(2!-Z(2&!&X2!$%2!#+14',#!$/10!&/12!+(2!K'012B!*%'2!+(!e!2K&B!'+!(2&!e!+%!
4/-2#51(-4(!,(!+%!0#%4&'/-!'-.+%**%&/'0(!,(!+ZAf&(!51(!,Z1!(..(&!4^&/&<'51(!,'0(4&!,1!K'012I!
!
o 7<40#&'/-
!"#$%&'()*!*'+%"!,)-'+%
H!
Pharmaetudes
3
!
!
o S45:5D41%TI0%612345/%!"U%K%
- P^&/+^2(!A#$%&'51(!::g!!,(2!;9!8!9H9;!eeeeB!9W9;!ee!
- PA/+(2&%2(!::g!!6'+'016'-(!4/-X131#(!
- F-21..'2%-4(!A#$%&'51(!=A#$%&'&(!4A0/-'51(ee@!::g!!.%4&(102!,(!4/%31+%&'/-B!!;YB!%+61*'-(B!!
d"kB!10#(E!
- J#$/-2(!'**1-'&%'0([4'00A/2(!::g!F3B!F39B!6+/4!6(&%[3%**%!
!
.BJ%'75:?345/%
%
o &<=93431%94D?G!::g!P/-K%+(24(-4(!$1'2!31#0'2/-!
!
o &<=93431%0?:A4/9/31%K%0%0(%
- d#40/2(!A#$%&'51(!*%22'K(!
- J'251(!A#*/00%3'51(!*%X(10
4
o '75:?345/%K%
- "P!$(02'2&%-&(!8!-#40/2(!A#$%&/4^&%'0(!.%'6+(B!*%'2!0#%4&'/-!'-.+%**%&/'0(!+'*'&#(!C!
+Z(2$%4(!$/0&(!
- "P!%4&'K(!8!%30(22'K(!)!-#40/2(!e!J]!'-.+%**%&/'0(!!4'00A/2(!K/'0(!P"P!
!

!"#$%&'()*!*'+%"!,)-'+%
V!
Pharmaetudes
5
EB%&<=93431%)%T"&)U%
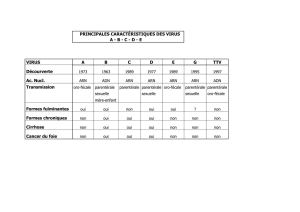
!H%!e!.0#51(-&(!,(2!A#$%&'&(2!%'31a2!'-.(4&'(12(2!,%-2!+(!*/-,(I!
%
EB.%-1%748?6%
%
o I:96640429345/%K%
- S%*'++(!,(2!/%0",-(1%,%2(&B!
- 2(1+!0($0#2(-&%-&!,1!3(-0(!3&4(."1%,+$I!
!
o +38?23?81%K%
- 56-"7&)8)
9Jde!
V/-/4%&#-%'0(!
!
- !(4$%2&)8)
'4/2%#,0'51(!!
ki!4%$2/*T0(2!!
PA%41-!4/*$/2#2!,(!>!&^$(2!,(!$0/&#'-(2!NY!=NYGB!iB!kB!>@!
!
- 9-1&'"44&)8)
-/-!(-K(+/$$#!)!-1!!8<64639/21%38R6%4A=5839/31!c!F-.(4&'K'&#!(&!210K'(!$0/+/-3#(!8!
J#2'2&%-4(!C!8!
• %+4//+B!#&A(0B!4A+/0/./0*(B!E!
• 4A%+(10!=GA!C!hj]P@B!.0/',!
• 4(0&%'-(2!4/-4(-&0%&'/-2!(-!4A+/0(!=$'24'-(2!/1!(%1<!,(!6/'22/-@I!
!F-%4&'K#!$%0!8!!
• M*'-!C!Gjj]PB!nN!
• ./0*/+B!β:$0/$'/+%4&/-(I!
• (%1!,(!o%K(+B!Q%p'-B!!
!
- G!2(1+!2#0/&^$(!c!G!2(1+(!2/14A(!K%44'-%+(!
- Y+12'(102!3#-/&^$(2!=210&&!3#-/&^$(!G 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%