2-les-hepatites

HEPATITES A, B ET C
Hépatite A :
- Virus a ARN
- L’homme est le réservoir
- Consommation d’eau ou aliments contaminés
- Epidémies
- Diagnostic :
Clinique :
Forme ictérique (peau jaune et yeux jaune) :
Incubation courte, décoloration des selles, urines foncées, fièvre, asthénie,
évolution favorable en 10 jours
Biologie : bilan hépatique (cytolyse, bilirubine, TP), PCR selles, sérum, salive,
sérologie (IgM, IgC)
Forme anictérique
Autres formes :
Prolongées
Choléstatique
Rechute
- Prophylaxie :
Hygiène : péril fécal, hygiène des mains
Vaccination :
Si séjour en zone d’endémie
2 infections espacées de 6 à 12 mois
Protection de 10 ans
Hépatite B :
- Virus ADN
- Zone de haute épidémie : chine, Asie du sud Est…
- Transmission sanguine, sexuelle+++, mère enfant
- Réaction :
Immune forte : hépatite aigue
Immune faible mais adaptée : asymptomatique, guérison
Immune faible et inadaptée : Hépatite chronique, CHC
Immune nulle : porteurs chroniques asymptomatiques
- Diagnostic et surveillance :
Biochimie : cytolyse, cholestase ictérique
Virologie :
Ag HBS + = infection ou chronique
Ag HbE + = Infection en cours, réplication virale importante
AC anti HbS = protection (post vaccin ou guérison)
AC anti HbC + = Infection ancienne
PCR ADN Viral = Quantifier la réplication
Recherche de mutant YMDD : Résistance à la LAMIVUDINE
Recherche de virus Delta = co-infection ou surinfection
- Attitude thérapeutique :
Recherche de facteur de risque d’aggravtion
Bilan morphologique et fibrose
Traitement :
Formes aigues : aucun sauf repos et arrêt alcool
Formes fulminantes : symptomatique
Formes chroniques si :
Réplication virale, transaminases, fibrose
Interféron et antiviraux (tenofovir, emtricitabine si co-infection CIH)
- Prévention :
Vaccination :
Immunoglobuline anti HbS le plus rapidement après exposition +
Vaccination si personnel non immunisé

Hémodialysé
Prévention du nouveau né chez mère porteuse
Transplantation hépatique chez un sujet Ag HbS+
Personnels soignants : précaution standard
Rapports sexuels protégés
Asepsie (piercing, tatouages)
Programmes d’échanges des seringues
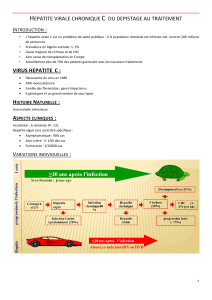
Hépatite C :
- Virus ARN
- En France, moins de 1% infectés
- Endémique en Egypte
- Contamination par transfusion, drogue IV, inhalation cocaïne, rarement mère enfant, très faible par voie
sexuelle
- Histoire naturelle :
Hépatite aigue : incubation 15 jours a 3 mois, asymptomatique, guérison spontanée ou de
chronicité
Hépatite chronique :
VHC : la plus fréquente des hépatites chroniques
Evolution vers cirrhose
Manifestations extra hépatiques (cryoglobulinémie, vascularité, GMP)
Co-infection VIH augmente charge virale, accroît risque transmission, augmente
risque cirrhose et CHC (carcinome hépato cellulaire)
- Diagnostic :
Biochimie : cytolyse
Sérologie :
Séroconversion jusqu'à 12 semaines après la contamination
On peut être recontaminé après guérison
PCR pour distinguer infection aigue ou chronique
Génotypage
- Hépatite C chronique :
Evaluation de la fibrose (degré d’atteinte inflammatoire)
Recherche de co-infection
- Traitement :
Anciennement interphéron mais nombreux effets secondaires
Nouveau : sofosbuvi, daclatasvie, TTT cher et réservés aux patients les plus graves
- Prévention :
Pas de vaccin
Sevrage toxicomane
Décontamination des endoscopes
Hépatite Delta :
Infection concomitante par le VHB et VHD
Augmente le risque d’hépatite fulminante
Diminue l’efficacité des traitements
Traitement : ibrerféron, …
Dure un an minimum…
Hépatite E :
Génotype 1 et 2 : transmission oro-fécale
Génotype 3 et 4 ingestions de viande mal cuite
Forme asymptomatique à hépatite fulminante
Manifestation extra hépatique
Evolution bénigne, rarement chronique, mais qui peut être très grave chez la femme enceinte.
Hépatite G :
Associée à VHV ou VHB
Surtout Afrique de l’ouest
Transmission sanguine et sexuelle
Diagnostic par PCR
1
/
2
100%