CREX 5 Chutes - Comité Qualité et Gestion du Risque

Analyse des chutes
Page 1 sur 11
!!
CREX du 21/01/2014
Analyse d’une chute d’une patiente.
Rapport d’analyse (méthode ALARM)
En France, les chutes représentent 82% des causes d’accidents de la vie courante chez les
personnes de 65 ans et plus.
Après une chute, plus de la moitié des personnes âgées récidivent dans l’année.
Chaque année, une personne de plus de 65 ans sur 3 chutes et ce chiffre passe à 1 sur 2 pour les
plus de 75 ans.
Les personnes âgées sont souvent victimes de chutes du fait de :
• Leur fragilité osseuse ;
• moins de souplesse ;
• faiblesse musculaire.
Les facteurs intrinsèques précipitant la chute sont liés au :
• vieillissement normal, mobilité réduite, antécédents de chutes ;
• Pathologies spécifiques : maladie de Parkinson, démences, dépression, incontinence
• Troubles locomoteurs et neuro-musculaires : force diminuée au niveau des genoux,
hanches, chevilles, préhension manuelle réduite, troubles de la marche,
• Réduction de l’acuité visuelle
• Prise de médicaments : polymédication (supérieure à 4), psychotropes
Les facteurs extrinsèques sont liés à l’environnement (sol glissant – chaussures ou vêtement mal
adapté, siège mal adapté ; consommation d’alcool ; dénutrition- malnutrition ; instrument d’aide à
la marche, logement mal ou non équipé…)
Recommandations pour la pratique clinique : Prévention des chutes accidentelles chez la personne âgée de novembre
2005

Analyse des chutes
Page 2 sur 11
!!
La prévention des chutes en nécessite le recensement et l’analyse pour réduire les facteurs de
risques (individuels et environnementaux) chez les individus à risque.
Au Médipôle, en 2013, 64 chutes ont été déclarés en 2013 via le logiciel de signalement.

Analyse des chutes
Page 3 sur 11
!!

Analyse des chutes
Page 4 sur 11
!!
Une analyse approfondie a été faite sur un échantillon de 30 chutes, il en ressort que :

Analyse des chutes
Page 5 sur 11
!!
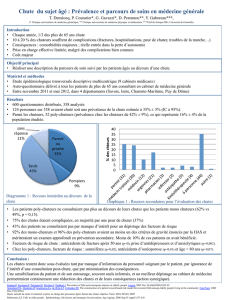
Analyse sur 30 chutes (échantillon) :
• La moyenne d’âge des chuteurs est de 78.25 ans
• 57% des chuteurs sont des hommes
• 63% des chuteurs ont subi une intervention
47% des chutes se passent dans les 48h qui suivent l’intervention
• Les 37% de chuteurs qui n’ont pas subi d’interventions chutent dans 64% des cas aux soins
palliatifs
• 96% des chuteurs ont un traitement antalgique en place
• 76% des chuteurs ont une anomalie de la marche ou une faiblesse (canne ; faiblesse de
l’état général ; prothèses…)
• 73% des chuteurs ont un traitement par opiacés
• 60% des chuteurs ont un traitement cardiovasculaire.
A. Identification de l’événement
Evénement n° 2013_00332
- Pilote de l’analyse : Mme Catherine MERMILLOD, Cadre d’hospitalisation
- Date de rédaction : début d’analyse janvier 2014 – présentation en CREX le 21/01/2014
- Date de l’événement : 10/08/2013
- Libellé succinct : Chutes répétées d’une patiente ayant entrainé une fracture des côtes.
- Résumé de l’événement : La patiente Mme LM est hospitalisée au Médipôle en service SSR,
elle chute à 2 reprises dans le service.
- Conséquences de l’événement : Fracture de la 10ème et 11ème côte à droite.
B. Chronologie des faits
La chronologie présente les fait et le contexte (sans commentaire ni jugement) dans leur ordre
d’apparition et met en évidence les 3 moments de l’événement (Qu'est-ce qui est arrivé ? / Quand
est-ce arrivé ? / Où est-ce arrivé)
Le contexte initial et les circonstances :
0. Avant – le début du scénario est fonction de l’événement (de quelques heures à quelques jours)
1. Pendant – déroulement de l’événement
2. Après – gestion de l’événement et retour à une situation normale
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%