Prise en charge des infections à bactéries multi-résistantes

PRÉCAUTIONS STANDARD, PRÉCAUTIONS
COMPLÉMENTAIRES, LES NOUVEAUTÉS,
SPÉCIFICITÉS EN CANCEROLOGIE ET
HEMATOLOGIE (isolement protecteur).
Soirée thématique régionale ONCOLIE
25 juin 2015
Véronique DENIZOT
Cadre de santé hygiéniste – CHRU BESANCON

BP d’hygiène
hospitalière et de
gestion du risque
infectieux
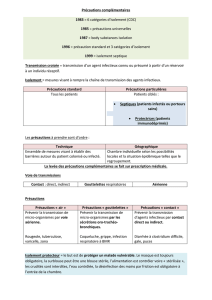
Précautions
standard : protection
du personnel
Désinfection
/stérilisation
Précautions
complémentaires:
prévention de la
transmission croisée :
protection du patient
Antisepsie
protection du
patient
Asepsie:
protection du
patient
Hygiène de
l’environnement :
protection du patient
Gestion des
déchets
Isolement
protecteur
protection du
patient
…
Gestion du risque infectieux : une
multitude de mesures à appliquer

DES RECOMMANDATIONS
RELATIVES À LA GESTION DU
RISQUE INFECTIEUX QUI
CHANGENT

LA BASE : LES PRÉCAUTIONS
STANDARD
Mesures barrières représentant la
base de la protection du personnel
et de la prévention de la
transmission croisée. Visent à
prévenir la transmission :
des virus hématogènes (HIV,
Hépatites…)
des flores des muqueuses, des
liquides biologiques, de la peau lésée
de la flore transitoire des mains
de la flore oropharyngée du
tousseur (recommandations 2009)

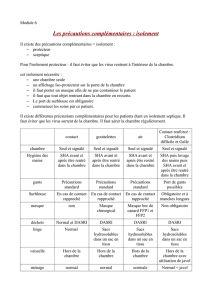
L’ISOLEMENT PROTECTEUR: POUR
CERTAINS PATIENTS
IMMUNODÉPRIMÉS
Objectifs : Prévention du risque aspergillaire (traitement d’air
et mesures architecturales) et prévention de la transmission
croisée.
Pas de recommandations très précises sinon d’adapter
l’isolement en fonction du risque
Sabots
spécifiques au
secteur
protégé
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%