Guide du dosage du cortisol avec un test SNAP

Guide du dosage
du cortisol avec
un test SNAP®
Diagnostiquer et traiter
des cas suspects d’hypo
et d’hypercorticismes
(Cushing et Addison)
IDEXX France
www.idexx.fr
© 2008 IDEXX Laboratories, Inc. All rights reserved. • 09-61738-06 FR
SNAP est une marque déposée de IDEXX Laboratories aux Etats Unis d’Amérique et autres pays.
Lysodren est une marque déposée de Bristol-Meyers Squibb Company ou
d’une autre division ou filiale au groupe Bristol-Meyers Squibb Company.
Cortrosyn est une marque déposée de Amphastar Pharmaceuticals, Inc.
Vetoryl est une marque déposée de Dechra Veterinary Products.
Les recommandations contenues dans ce document sont données à
titre indicatif uniquement. Comme pour tout diagnostic ou traitement,
l’appréciation clinique de chaque patient devra être basée sur une
évaluation complète de ce dernier comprenant l’anamnèse, un examen
clinique et un bilan complet des données de laboratoire. En ce qui
concerne les traitements médicamenteux et leur suivi, référez-vous à la
notice du médicament en question pour les doses, les indications, les
interactions et les précautions d’emploi.
Suivi de traitement au Mitotane (Lysodren®)
* Si la stimulation à l’ACTH est toujours >138 nmol/l (>5 µg/dl) après la poursuite de 3-7 jours, poursuivre
avec la dose de charge pendant 3-7 jours supplémentaires, en surveillant l’apparition d’effets indésirables.
traiter
Test de stimulation à l’ACTH
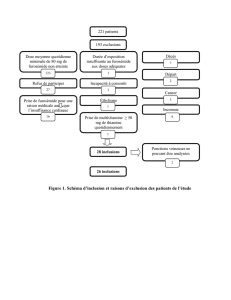
Protocole diagnostique pour les cas suspects d’hypo et d’hypercorticismes
diagnostiquer
Renouveler par la suite le test de stimulation par l’ACTH toutes les 3 à 4 semaines. Utiliser les
critères d’évaluation du traitement ci-dessus afin de vous assurer du bon dosage du mitotane.
Si au bout de 7 à 10 jours de la phase d’induction,
le chien ne présente aucune réponse au traitement ou
d’effets indésirables.
Surveiller l’apparition des signes suivants : diminution
de l’appétit, diminution de la quantité d’eau consommée
(<60 ml/kg/j), vomissements, diarrhée ou apathie.
Commencer la phase de
maintenance au mitotane entre 25
et 50 mg/kg par semaine à
répartir en plusieurs prises.
Continuer pendant un mois.
Anamnèse, examen clinique, numération et formule sanguines, biochimie, électrolytes et analyse urinaire
compatibles avec un syndrome de Cushing ou un hypercorticisme.
Mesure de la cortisolémie à t + 1h.
Réaliser un test de stimulation à l’ACTH et
injecter 0,25 mg/chien de Synacthène® IV
Pré- et/ou Post-ACTH
<55 nmol/l
(<2 µg/dL)
Post-ACTH
55-166 nmol/l
(2-6 µg/dL)
Pré-ACTH :
55-166 nmol/l
(2-6 µg/dL)
Post-ACTH:
166-497 nmol/l
(6-18 µg/dL)
Post-ACTH
497-607 nmol/l
(18-22 µg/dL)
Pré- ou Post-ACTH
>607 nmol/l
(>22 µg/dL)
Démarrer le
cas échéant le
traitement avec des
minéralocorticoïdes et/
ou des glucocorticoïdes
si nécessaire.
Mesure de la cortisolémie basale
Réaliser un test de freinage à la dexaméthasone
à forte dose pour déterminer l’origine
(hypophysaire ou surrénalienne) par:
• un test de freinage à la
dexaméthasone à dose forte
• un dosage de l’ACTH
• imagerie (échographie/scanner)
Maintenir la dose actuelle.
Si les deux résultats
sont <55 nmol/l
(<2 µg/dL), ils sont
compatibles avec un
hypoadrénocorticisme.
Réaliser un test
de stimulation par l’ACTH
Continuer la phase d’induction au
mitotane pendant 3 à 7 jours*. Vérifier à
nouveau entre 3 à 7 jours. Bien surveiller
l’animal comme indiqué ci-dessus.
28-138
nmol/l
(1-5 µg/dL)
<28
nmol/l
(<1 µg/dL)
>138
nmol/l
(>5 µg/dL)
28-138
nmol/l
(1-5 µg/dL)
<28
nmol/l
(<1 µg/dL)
>138
nmol/l
(>5 µg/dL)
Arrêter le traitement au mitotane. Si
l’animal est apathique ou malade,
administrer la prednisone pendant 2
semaines. Si l’animal est cliniquement
sain, ne pas commencer la prednisone
mais une dose faible de maintenance
au mitotane dans 2 semaines.
Réaliser un test
de stimulation par l’ACTH
Augmenter la dose hebdomadaire
ou renouveler la dose de charge
initiale pendant 3 à 7 jours. Surveiller
l’apparition d’effets indésirables comme
ci-dessus puis augmenter la dose
d’entretien hebdomadaire.
Arrêter le traitement au mitotane. Si
l’animal est apathique ou malade,
administrer la prednisone pendant 2
semaines. Si l’animal est cliniquement
sain, ne pas commencer la prednisone.
Recommencer la phase de maintenance
au mitotane dans 2 semaines, mais en
réduisant la dose de 25%.
Commencer le traitement par une phase d’induction avec une dose d’attaque de
40 à 50 mg/kg par jour répartie en prises lors des repas.
Non concluant Normal
Non concluant,
syndrome de Cushing
possible
Compatible avec
un syndrome
de Cushing

Guide du dosage
du cortisol avec
un test SNAP®
Diagnostiquer et traiter
des cas suspects d’hypo
et d’hypercorticismes
(Cushing et Addison)
IDEXX France
www.idexx.fr
© 2008 IDEXX Laboratories, Inc. All rights reserved. • 09-61738-06 FR
SNAP est une marque déposée de IDEXX Laboratories aux Etats Unis d’Amérique et autres pays.
Lysodren est une marque déposée de Bristol-Meyers Squibb Company ou
d’une autre division ou filiale au groupe Bristol-Meyers Squibb Company.
Cortrosyn est une marque déposée de Amphastar Pharmaceuticals, Inc.
Vetoryl est une marque déposée de Dechra Veterinary Products.
Les recommandations contenues dans ce document sont données à
titre indicatif uniquement. Comme pour tout diagnostic ou traitement,
l’appréciation clinique de chaque patient devra être basée sur une
évaluation complète de ce dernier comprenant l’anamnèse, un examen
clinique et un bilan complet des données de laboratoire. En ce qui
concerne les traitements médicamenteux et leur suivi, référez-vous à la
notice du médicament en question pour les doses, les indications, les
interactions et les précautions d’emploi.
Suivi de traitement au Mitotane (Lysodren®)
* Si la stimulation à l’ACTH est toujours >138 nmol/l (>5 µg/dl) après la poursuite de 3-7 jours, poursuivre
avec la dose de charge pendant 3-7 jours supplémentaires, en surveillant l’apparition d’effets indésirables.
traiter
Test de stimulation à l’ACTH
Protocole diagnostique pour les cas suspects d’hypo et d’hypercorticismes
diagnostiquer
Renouveler par la suite le test de stimulation par l’ACTH toutes les 3 à 4 semaines. Utiliser les
critères d’évaluation du traitement ci-dessus afin de vous assurer du bon dosage du mitotane.
Si au bout de 7 à 10 jours de la phase d’induction,
le chien ne présente aucune réponse au traitement ou
d’effets indésirables.
Surveiller l’apparition des signes suivants : diminution
de l’appétit, diminution de la quantité d’eau consommée
(<60 ml/kg/j), vomissements, diarrhée ou apathie.
Commencer la phase de
maintenance au mitotane entre 25
et 50 mg/kg par semaine à
répartir en plusieurs prises.
Continuer pendant un mois.
Anamnèse, examen clinique, numération et formule sanguines, biochimie, électrolytes et analyse urinaire
compatibles avec un syndrome de Cushing ou un hypercorticisme.
Mesure de la cortisolémie à t + 1h.
Réaliser un test de stimulation à l’ACTH et
injecter 0,25 mg/chien de Synacthène® IV
Pré- et/ou Post-ACTH
<55 nmol/l
(<2 µg/dL)
Post-ACTH
55-166 nmol/l
(2-6 µg/dL)
Pré-ACTH :
55-166 nmol/l
(2-6 µg/dL)
Post-ACTH:
166-497 nmol/l
(6-18 µg/dL)
Post-ACTH
497-607 nmol/l
(18-22 µg/dL)
Pré- ou Post-ACTH
>607 nmol/l
(>22 µg/dL)
Démarrer le
cas échéant le
traitement avec des
minéralocorticoïdes et/
ou des glucocorticoïdes
si nécessaire.
Mesure de la cortisolémie basale
Réaliser un test de freinage à la dexaméthasone
à forte dose pour déterminer l’origine
(hypophysaire ou surrénalienne) par:
• un test de freinage à la
dexaméthasone à dose forte
• un dosage de l’ACTH
• imagerie (échographie/scanner)
Maintenir la dose actuelle.
Si les deux résultats
sont <55 nmol/l
(<2 µg/dL), ils sont
compatibles avec un
hypoadrénocorticisme.
Réaliser un test
de stimulation par l’ACTH
Continuer la phase d’induction au
mitotane pendant 3 à 7 jours*. Vérifier à
nouveau entre 3 à 7 jours. Bien surveiller
l’animal comme indiqué ci-dessus.
28-138
nmol/l
(1-5 µg/dL)
<28
nmol/l
(<1 µg/dL)
>138
nmol/l
(>5 µg/dL)
28-138
nmol/l
(1-5 µg/dL)
<28
nmol/l
(<1 µg/dL)
>138
nmol/l
(>5 µg/dL)
Arrêter le traitement au mitotane. Si
l’animal est apathique ou malade,
administrer la prednisone pendant 2
semaines. Si l’animal est cliniquement
sain, ne pas commencer la prednisone
mais une dose faible de maintenance
au mitotane dans 2 semaines.
Réaliser un test
de stimulation par l’ACTH
Augmenter la dose hebdomadaire
ou renouveler la dose de charge
initiale pendant 3 à 7 jours. Surveiller
l’apparition d’effets indésirables comme
ci-dessus puis augmenter la dose
d’entretien hebdomadaire.
Arrêter le traitement au mitotane. Si
l’animal est apathique ou malade,
administrer la prednisone pendant 2
semaines. Si l’animal est cliniquement
sain, ne pas commencer la prednisone.
Recommencer la phase de maintenance
au mitotane dans 2 semaines, mais en
réduisant la dose de 25%.
Commencer le traitement par une phase d’induction avec une dose d’attaque de
40 à 50 mg/kg par jour répartie en prises lors des repas.
Non concluant Normal
Non concluant,
syndrome de Cushing
possible
Compatible avec
un syndrome
de Cushing

Test de freinage à la dexaméthasone à dose faible
Pour les cas suspects de syndrome de Cushing
Test de freinage à la dexaméthasone à dose forte
Pour la détermination de l’origine hypophysaire ou surrénalienne du syndrome de Cushing
* En cas d’erreur due à un problème technique, attendre au minimum 48 heures avant de renouveler le test.
Suivi de traitement au Trilostane (Vetoryl®)*
** Si la cortisolémie post-ACTH est >250 nmol/l (9.1 µg/dl) et les signes cliniques d’hyperadrénocorticisme sont marqués, vous
pouvez alors envisager d’augmenter la dose à ce stade. Augmenter la dose par incréments les plus petits possible.
* Modifi é par rapport aux recommandations
sur le dosage du Vetoryl® et son suivi
et suivi
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
28-41 nmol/l
(1–1.5 µg/dL)
28-41 nmol/l
(1–1.5 µg/dL)
<28 nmol/l
(<1 µg/dL)
<28 nmol/l
(<1 µg/dL)
Anamnèse, examen clinique, numération et formule sanguines, biochimie, électrolytes et
analyse urinaire compatibles avec un syndrome de Cushing
Mesure des cortisolémies à t + 4 et t + 8 heures (réaliser tout d’abord
la mesure à t + 8h. La mesure du t + 4h n’est peut être pas nécessaire).
Réaliser un test à la dexaméthasone à dose faible
par injection IV de 0.01 mg/kg de dexaméthasone
Mesure de la cortisolémie basale
Syndrome
de Cushing
probablement
d’origine
hypophysaire.
Valeurs limites.
Refaire un
freinage à dose
faible éven-
tuellement dans
6 a 8 semaines.*
Normal
Compatible
avec un
syndrome de
Cushing (origine
non déterminée)
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
Réaliser le test de freinage à la
dexaméthasone à dose forte associé
éventuellement à des examens
d’imagerie et/ou mesurer les
concentrations d’ACTH plasmatiques
Le diagnostic de Syndrome de Cushing a été confi rmé précédemment
Mesure de la cortisolémie à 4 heures
Réaliser un test de freinage à la dexa-
méthasone à dose forte par injection
IV de 0.1 mg/kg de dexaméthasone
Mesure de la cortisolémie basale
Compatible avec
un Syndrome de
Cushing d’origine
hypophysaire
Mesure de la cortisolémie à 8 heures
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
Probablement d’origine
surrénalienne, mais d’autres
examens (imagerie, dosage
d’ACTH) sont nécessaires pour
en avoir la certitude.
4 heures
8 heures
4 heures
8 heures
Jour 1
Démarrer le traitement au Trilostane.
Administrer le matin, avec le repas.
Se référer au tableau de la fi che technique.
Jour 10
Examen clinique, test de stimulation à l’ACTH
4 heures après la gélule du matin. Analyses
biochimiques y compris les électrolytes.
Cortisolémie post-ACTH
<50 nmol/l (<1.8 µg/dL)
et bon état clinique
28 Jours
Examen clinique, test de
stimulation à l’ACTH 4 heures
après la gélule.
Analyses biochimiques y compris
les électrolytes.
Compatible
avec une lésion
hypophysaire
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et <50% de la
cortisolémie basale
Cortisolémie post-ACTH
>50 nmol/l** (>1.8 µg/dL)
et bon état clinique
Interrompre le traitement
pendant 7 jours. Recommencer à
dose plus faible.
REVENIR AU JOUR 1
Poursuivre le traitement
à la dose actuelle
Evaluer le degré d’amélioration
clinique (pour plus d’informations,
se référer aux informations sur la
chronologie des signes cliniques)
Arrêter le traitement au Trilostane.
Confi rmer si les signes cliniques sont dus à
un hypocorticisme avec un test de stimulation
à l’ACTH et des analyses sériques des
électrolytes (Na et K en particulier).
Traiter les symptômes si besoin, par ex.
• dexaméthasone pour traiter une
hypocortisolémie.
• NaCl 0,9% IV pour corriger une hyperkaliémie.
Amélioration très faible ou nulle Amélioration signifi cative
Interrompre
le traitement
pendant 7 jours.
Puis recommencer
à dose plus faible
REVENIR AU
JOUR 1
Poursuivre le
traitement à la
dose actuelle
Poursuivre le
traitement à la
dose actuelle
mais surveiller
attentivement la
survenue d’une
récidive par les
signes cliniques
Augmenter la
dose du matin
REVENIR AU
JOUR 1
Augmenter la
dose quotidienne
une fois puis
REVENIR AU
JOUR 1
Cortisolémie
post-ACTH
<50 nmol/l
(<1.8 µg/dL) et
bon état clinique
Cortisolémie
post-ACTH 50-
200 nmol/l
(1.8 -7.2 µg/dL)
Cortisolémie
post-ACTH
200-250 nmol/l
(7.2 -9.1 µg/dL)
Cortisolémie
post-ACTH
>250 nmol/l**
(>9.1 µg/dL)
Cortisolémie
post-ACTH
<200 nmol/l
(<7.2 µg/dL)
Cortisolémie
post-ACTH
>200 nmol/l
(>7.2 µg/dL)
Test de
stimulation à
l’ACTH à
22-24 heures
Eliminer des
affections
concomitantes
Cortisolémie
post-ACTH
<200 nmol/l
(<7.2 µg/dL)
22-24 heures
Cortisolémie
post-ACTH
>200 nmol/l
(>7.2 µg/dL)
Administration
en 2 prises par
jour nécessaire
Contacter le
fabriquant pour
des conseils
sur la dose à
administrer
Continuer à surveiller suivant les
recommandations de la fi che technique.
Réaliser un test de stimulation à l’ACTH
4 heures après la gélule du matin.
Suite de la page précédente
Suite en page suivante
Présence de signes cliniques compatibles avec :
1. Une insuffi sance “relative” en cortisol;
syndrome de privation en corticoïdes,
caractérisé par une faiblesse, de la léthargie,
une démarche raide, de l’anorexie, de la fi èvre
durant les 10 premiers jours du traitement.
2. Un hypocorticisme, avec anorexie,
léthargie/dépression, faiblesse, tremblements/
secousses, vomissements, diarrhée,
bradycardie, choc.

Test de freinage à la dexaméthasone à dose faible
Pour les cas suspects de syndrome de Cushing
Test de freinage à la dexaméthasone à dose forte
Pour la détermination de l’origine hypophysaire ou surrénalienne du syndrome de Cushing
* En cas d’erreur due à un problème technique, attendre au minimum 48 heures avant de renouveler le test.
Suivi de traitement au Trilostane (Vetoryl®)*
** Si la cortisolémie post-ACTH est >250 nmol/l (9.1 µg/dl) et les signes cliniques d’hyperadrénocorticisme sont marqués, vous
pouvez alors envisager d’augmenter la dose à ce stade. Augmenter la dose par incréments les plus petits possible.
* Modifi é par rapport aux recommandations
sur le dosage du Vetoryl® et son suivi
et suivi
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
28-41 nmol/l
(1–1.5 µg/dL)
28-41 nmol/l
(1–1.5 µg/dL)
<28 nmol/l
(<1 µg/dL)
<28 nmol/l
(<1 µg/dL)
Anamnèse, examen clinique, numération et formule sanguines, biochimie, électrolytes et
analyse urinaire compatibles avec un syndrome de Cushing
Mesure des cortisolémies à t + 4 et t + 8 heures (réaliser tout d’abord
la mesure à t + 8h. La mesure du t + 4h n’est peut être pas nécessaire).
Réaliser un test à la dexaméthasone à dose faible
par injection IV de 0.01 mg/kg de dexaméthasone
Mesure de la cortisolémie basale
Syndrome
de Cushing
probablement
d’origine
hypophysaire.
Valeurs limites.
Refaire un
freinage à dose
faible éven-
tuellement dans
6 a 8 semaines.*
Normal
Compatible
avec un
syndrome de
Cushing (origine
non déterminée)
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
Réaliser le test de freinage à la
dexaméthasone à dose forte associé
éventuellement à des examens
d’imagerie et/ou mesurer les
concentrations d’ACTH plasmatiques
Le diagnostic de Syndrome de Cushing a été confi rmé précédemment
Mesure de la cortisolémie à 4 heures
Réaliser un test de freinage à la dexa-
méthasone à dose forte par injection
IV de 0.1 mg/kg de dexaméthasone
Mesure de la cortisolémie basale
Compatible avec
un Syndrome de
Cushing d’origine
hypophysaire
Mesure de la cortisolémie à 8 heures
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
Probablement d’origine
surrénalienne, mais d’autres
examens (imagerie, dosage
d’ACTH) sont nécessaires pour
en avoir la certitude.
4 heures
8 heures
4 heures
8 heures
Jour 1
Démarrer le traitement au Trilostane.
Administrer le matin, avec le repas.
Se référer au tableau de la fi che technique.
Jour 10
Examen clinique, test de stimulation à l’ACTH
4 heures après la gélule du matin. Analyses
biochimiques y compris les électrolytes.
Cortisolémie post-ACTH
<50 nmol/l (<1.8 µg/dL)
et bon état clinique
28 Jours
Examen clinique, test de
stimulation à l’ACTH 4 heures
après la gélule.
Analyses biochimiques y compris
les électrolytes.
Compatible
avec une lésion
hypophysaire
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et <50% de la
cortisolémie basale
Cortisolémie post-ACTH
>50 nmol/l** (>1.8 µg/dL)
et bon état clinique
Interrompre le traitement
pendant 7 jours. Recommencer à
dose plus faible.
REVENIR AU JOUR 1
Poursuivre le traitement
à la dose actuelle
Evaluer le degré d’amélioration
clinique (pour plus d’informations,
se référer aux informations sur la
chronologie des signes cliniques)
Arrêter le traitement au Trilostane.
Confi rmer si les signes cliniques sont dus à
un hypocorticisme avec un test de stimulation
à l’ACTH et des analyses sériques des
électrolytes (Na et K en particulier).
Traiter les symptômes si besoin, par ex.
• dexaméthasone pour traiter une
hypocortisolémie.
• NaCl 0,9% IV pour corriger une hyperkaliémie.
Amélioration très faible ou nulle Amélioration signifi cative
Interrompre
le traitement
pendant 7 jours.
Puis recommencer
à dose plus faible
REVENIR AU
JOUR 1
Poursuivre le
traitement à la
dose actuelle
Poursuivre le
traitement à la
dose actuelle
mais surveiller
attentivement la
survenue d’une
récidive par les
signes cliniques
Augmenter la
dose du matin
REVENIR AU
JOUR 1
Augmenter la
dose quotidienne
une fois puis
REVENIR AU
JOUR 1
Cortisolémie
post-ACTH
<50 nmol/l
(<1.8 µg/dL) et
bon état clinique
Cortisolémie
post-ACTH 50-
200 nmol/l
(1.8 -7.2 µg/dL)
Cortisolémie
post-ACTH
200-250 nmol/l
(7.2 -9.1 µg/dL)
Cortisolémie
post-ACTH
>250 nmol/l**
(>9.1 µg/dL)
Cortisolémie
post-ACTH
<200 nmol/l
(<7.2 µg/dL)
Cortisolémie
post-ACTH
>200 nmol/l
(>7.2 µg/dL)
Test de
stimulation à
l’ACTH à
22-24 heures
Eliminer des
affections
concomitantes
Cortisolémie
post-ACTH
<200 nmol/l
(<7.2 µg/dL)
22-24 heures
Cortisolémie
post-ACTH
>200 nmol/l
(>7.2 µg/dL)
Administration
en 2 prises par
jour nécessaire
Contacter le
fabriquant pour
des conseils
sur la dose à
administrer
Continuer à surveiller suivant les
recommandations de la fi che technique.
Réaliser un test de stimulation à l’ACTH
4 heures après la gélule du matin.
Suite de la page précédente
Suite en page suivante
Présence de signes cliniques compatibles avec :
1. Une insuffi sance “relative” en cortisol;
syndrome de privation en corticoïdes,
caractérisé par une faiblesse, de la léthargie,
une démarche raide, de l’anorexie, de la fi èvre
durant les 10 premiers jours du traitement.
2. Un hypocorticisme, avec anorexie,
léthargie/dépression, faiblesse, tremblements/
secousses, vomissements, diarrhée,
bradycardie, choc.

Test de freinage à la dexaméthasone à dose faible
Pour les cas suspects de syndrome de Cushing
Test de freinage à la dexaméthasone à dose forte
Pour la détermination de l’origine hypophysaire ou surrénalienne du syndrome de Cushing
* En cas d’erreur due à un problème technique, attendre au minimum 48 heures avant de renouveler le test.
Suivi de traitement au Trilostane (Vetoryl®)*
** Si la cortisolémie post-ACTH est >250 nmol/l (9.1 µg/dl) et les signes cliniques d’hyperadrénocorticisme sont marqués, vous
pouvez alors envisager d’augmenter la dose à ce stade. Augmenter la dose par incréments les plus petits possible.
* Modifi é par rapport aux recommandations
sur le dosage du Vetoryl® et son suivi
et suivi
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
28-41 nmol/l
(1–1.5 µg/dL)
28-41 nmol/l
(1–1.5 µg/dL)
<28 nmol/l
(<1 µg/dL)
<28 nmol/l
(<1 µg/dL)
Anamnèse, examen clinique, numération et formule sanguines, biochimie, électrolytes et
analyse urinaire compatibles avec un syndrome de Cushing
Mesure des cortisolémies à t + 4 et t + 8 heures (réaliser tout d’abord
la mesure à t + 8h. La mesure du t + 4h n’est peut être pas nécessaire).
Réaliser un test à la dexaméthasone à dose faible
par injection IV de 0.01 mg/kg de dexaméthasone
Mesure de la cortisolémie basale
Syndrome
de Cushing
probablement
d’origine
hypophysaire.
Valeurs limites.
Refaire un
freinage à dose
faible éven-
tuellement dans
6 a 8 semaines.*
Normal
Compatible
avec un
syndrome de
Cushing (origine
non déterminée)
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
Réaliser le test de freinage à la
dexaméthasone à dose forte associé
éventuellement à des examens
d’imagerie et/ou mesurer les
concentrations d’ACTH plasmatiques
Le diagnostic de Syndrome de Cushing a été confi rmé précédemment
Mesure de la cortisolémie à 4 heures
Réaliser un test de freinage à la dexa-
méthasone à dose forte par injection
IV de 0.1 mg/kg de dexaméthasone
Mesure de la cortisolémie basale
Compatible avec
un Syndrome de
Cushing d’origine
hypophysaire
Mesure de la cortisolémie à 8 heures
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
<41 nmol/l
(<1.5 µg/dL)
ou <50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
Probablement d’origine
surrénalienne, mais d’autres
examens (imagerie, dosage
d’ACTH) sont nécessaires pour
en avoir la certitude.
4 heures
8 heures
4 heures
8 heures
Jour 1
Démarrer le traitement au Trilostane.
Administrer le matin, avec le repas.
Se référer au tableau de la fi che technique.
Jour 10
Examen clinique, test de stimulation à l’ACTH
4 heures après la gélule du matin. Analyses
biochimiques y compris les électrolytes.
Cortisolémie post-ACTH
<50 nmol/l (<1.8 µg/dL)
et bon état clinique
28 Jours
Examen clinique, test de
stimulation à l’ACTH 4 heures
après la gélule.
Analyses biochimiques y compris
les électrolytes.
Compatible
avec une lésion
hypophysaire
>41 nmol/l
(>1.5 µg/dL)
et >50% de la
cortisolémie basale
>41 nmol/l
(>1.5 µg/dL)
et <50% de la
cortisolémie basale
Cortisolémie post-ACTH
>50 nmol/l** (>1.8 µg/dL)
et bon état clinique
Interrompre le traitement
pendant 7 jours. Recommencer à
dose plus faible.
REVENIR AU JOUR 1
Poursuivre le traitement
à la dose actuelle
Evaluer le degré d’amélioration
clinique (pour plus d’informations,
se référer aux informations sur la
chronologie des signes cliniques)
Arrêter le traitement au Trilostane.
Confi rmer si les signes cliniques sont dus à
un hypocorticisme avec un test de stimulation
à l’ACTH et des analyses sériques des
électrolytes (Na et K en particulier).
Traiter les symptômes si besoin, par ex.
• dexaméthasone pour traiter une
hypocortisolémie.
• NaCl 0,9% IV pour corriger une hyperkaliémie.
Amélioration très faible ou nulle Amélioration signifi cative
Interrompre
le traitement
pendant 7 jours.
Puis recommencer
à dose plus faible
REVENIR AU
JOUR 1
Poursuivre le
traitement à la
dose actuelle
Poursuivre le
traitement à la
dose actuelle
mais surveiller
attentivement la
survenue d’une
récidive par les
signes cliniques
Augmenter la
dose du matin
REVENIR AU
JOUR 1
Augmenter la
dose quotidienne
une fois puis
REVENIR AU
JOUR 1
Cortisolémie
post-ACTH
<50 nmol/l
(<1.8 µg/dL) et
bon état clinique
Cortisolémie
post-ACTH 50-
200 nmol/l
(1.8 -7.2 µg/dL)
Cortisolémie
post-ACTH
200-250 nmol/l
(7.2 -9.1 µg/dL)
Cortisolémie
post-ACTH
>250 nmol/l**
(>9.1 µg/dL)
Cortisolémie
post-ACTH
<200 nmol/l
(<7.2 µg/dL)
Cortisolémie
post-ACTH
>200 nmol/l
(>7.2 µg/dL)
Test de
stimulation à
l’ACTH à
22-24 heures
Eliminer des
affections
concomitantes
Cortisolémie
post-ACTH
<200 nmol/l
(<7.2 µg/dL)
22-24 heures
Cortisolémie
post-ACTH
>200 nmol/l
(>7.2 µg/dL)
Administration
en 2 prises par
jour nécessaire
Contacter le
fabriquant pour
des conseils
sur la dose à
administrer
Continuer à surveiller suivant les
recommandations de la fi che technique.
Réaliser un test de stimulation à l’ACTH
4 heures après la gélule du matin.
Suite de la page précédente
Suite en page suivante
Présence de signes cliniques compatibles avec :
1. Une insuffi sance “relative” en cortisol;
syndrome de privation en corticoïdes,
caractérisé par une faiblesse, de la léthargie,
une démarche raide, de l’anorexie, de la fi èvre
durant les 10 premiers jours du traitement.
2. Un hypocorticisme, avec anorexie,
léthargie/dépression, faiblesse, tremblements/
secousses, vomissements, diarrhée,
bradycardie, choc.
 6
6
 7
7
 8
8
1
/
8
100%