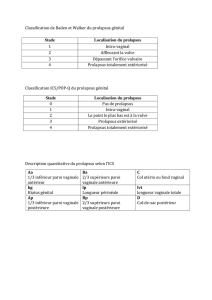
voie haute ou voie basse ? prothese ou non

-15-
PROLAPSUS GENITAUX CHEZ LA FEMME :
VOIE HAUTE OU VOIE BASSE ? PROTHESE OU NON ?
HYSTERECTOMIE OU NON ?
Y. EL HARRECH, F. HAJJI, J. CHAFIKI, A. JANANE, M. GHADOUANE, A. AMEUR, M. ABBAR
Service d’Urologie, Hôpital Militaire Universitaire Mohammed V, Rabat, Maroc
MISE
AU POINT
J Maroc Urol 2010 ; 18 : 15-23
INTRODUCTION - DEFINITION
Le prolapsus génital est une migration anormale
permanente ou transitoire d’un ou plusieurs organes
pelviens modifiant la forme et/ou la situation des parois
vaginales pouvant aller jusqu’à leur extériorisation à
travers la fente uro-génitale [1]. Les organes des trois
étages du pelvis peuvent être concernés : la vessie
(cystocèle), l’utérus (hystérocèle), le rectum (rectocèle).
Le prolapsus peut également concerner le dôme vaginal
en cas d’antécédent d’hystérectomie, le cul-de-sac de
Douglas seul (élytrocèle) ou associé à des anses
intestinales (entérocèle) ; l’élytrocèle antérieure
(prolapsus du cul de sac vésico-utérin) est
exceptionnelle.
Ces troubles de la statique pelvienne sont rarement
responsables de morbidité sévère ou de mortalité. En
revanche, ils affectent directement la qualité de vie des
patientes.
De nombreuses techniques existent et sont adaptées
régulièrement en même temps que progressent les
connaissances physiopathologiques et qu’apparaissent
de nouveaux matériaux. Cependant, malgré les
évolutions majeures qu’ont connues ces techniques,
de nombreuses questions demeurent :
- Quelle voie d’abord choisir : haute ou basse ?
- Faut-il ou non mettre des prothèses ?
-Faut-il ou non faire systématiquement une
hystérectomie ?
RAPPELS
Avant d’essayer d’apporter une réponse à ces différentes
questions, un bref rappel s’impose.
A. Epidémiologie
Le prolapsus génital est une pathologie fréquente. La
prévalence du prolapsus urogénital est de 30,8% dont
21% sont au stade 3 à 70 ans. Le risque global de la
chirurgie du prolapsus est de 11,1% à 80 ans et la
récidive d’une réintervention est estimée à 29,2% [2,
3]. Cependant en pratique cette prévalence demeure
très variable et varie en fonction de la population et
de la tranche d’âge étudiées ainsi que de la définition
du prolapsus utilisée. Certaines études ont utilisé une
définition uniquement anatomique, d’autres ont pris
en compte les signes fonctionnels, d’autres enfin sont
basées sur le nombre de corrections chirurgicales.
Dans les 30 ans à venir, le pourcentage des patientes
âgées ira en augmentant et l’on estime un nombre de
consultations pour cette pathologie multiplié par 10.
B. Mécanismes de la statique pelvienne
Le maintien d’une anatomie pelvi-périnéale “normale”
repose sur trois systèmes d’action synergique : un
système suspensif (structures ligamentaires), cohésif
(accolements conjonctifs entre les différents organes)
et de soutien (plancher pelvien constitué des muscles
releveurs de l’anus, s’unissant entre vulve et anus pour
former le noyau fibreux central du périnée) [1, 4].
Normalement, la résultante des forces de pression intra-
abdominale est orientée vers le périnée postérieur et
la concavité sacrée, préservant le point faible que
constitue la fente uro-génitale [1, 4].
Lorsque la statique pelvienne est perturbée, la résultante
des forces de pression sollicite la fente uro-génitale [4].
C. Mécanismes du prolapsus génital
L’étiologie des prolapsus est multifactorielle, avec
schématiquement deux éléments à l’origine de la rupture
d’équilibre de la statique pelvienne : dégradation des
structures anatomiques et surcharge de pression imposée
à celles-ci [4]. Le facteur essentiel est le traumatisme
obstétrical : l’accouchement est responsable de lésions
pelvi-périnéales plus ou moins importantes. Les autres
facteurs sont : une prédisposition congénitale (laxité
ligamentaire, anomalies du tissu conjonctif), le
vieillissement, la carence hormonale ménopausique,
une lordose lombaire, l’hypotonie de la paroi
abdominale, les causes d’hyperpression abdominale
(asthme, bronchite chronique, constipation sévère,
efforts physiques importants), l’obésité, des facteurs
iatrogènes (hystérectomie, cure d’incontinence urinaire
d’effort) [1, 4].
Correspondance : Dr. EL HARRECH. Bloc F, n°28, Lot
El Haouzia, Kenitra, Maroc. E-mail: [email protected]

Y. EL HARRECH et coll.Prolapsus génitaux chez la femme : voie haute ou voie basse ? prothèse ou non ? hystérectomie ou non ?
-16-
La défaillance du système de soutien peut être
segmentaire ou globale, constituée (patente) ou
potentielle (risque de décompensation).
QUELLE VOIE D’ABORD CHOISIR : HAUTE OU
BASSE ?
Le choix de la voie d’abord dépend des conditions
générales et locales, mais également parfois de choix
d’école. Etant donné les avantages et inconvénients
propres à chaque voie d’abord, il faudra insister avant
tout sur les polyvalences chirurgicales permettant de
proposer tout un éventail de techniques et donc de
voies d’abord en fonction de chaque cas particulier.
Cette polyvalence demande, par conséquent, la maîtrise
des différentes techniques ou au moins des différentes
voies d’abord par un chirurgien ou tout du moins par
une équipe.
Les études ayant comparé la voie abdominale et la voie
vaginale sont peu nombreuses et leurs conclusions
confuses.
Dans une étude rétrospective publiée en 1996,
Hardiman et Drutz [5] ont comparé les résultats à long
terme de la sacrospinofixation selon Richter à la
promontofixation. Un total de 205 patientes ont été
étudiées avec un suivi moyen de 2,2 ans dans le groupe
Richter et de 3,9 ans dans le groupe promontofixation.
Aucune différence en terme de récidive (respectivement
de 2,4 et 1,3%) n’a été mise en évidence entre les deux
groupes. Au plan sexuel, toutes les femmes ayant des
rapports avant l’intervention ont continué à en avoir
après. Aucune différence n’était constatée sur ce plan
entre les deux groupes sans qu’aucune précision ne
soit donnée par les auteurs.
Trois études prospectives randomisées comparant voie
abdominale et voie vaginale ont été publiées. La plus
ancienne a été réalisée par Benson et al. en 1996 [6].
Cette étude comparait sacrospinofixation (associée si
besoin à une colporraphie antérieure et/ou postérieure)
et promontofixation (associée si besoin à une colpopexie
rétro-pubienne). Dans cette étude, 48 patientes ont été
opérées par voie vaginale et 40 par voie abdominale.
Le suivi moyen était de 2,5 ans (1 à 5,5 ans). Le groupe
vaginal a présenté des récurrences plus précoces et
plus fréquentes, un taux moindre de satisfaction des
patientes et plus de dyspareunie que le groupe
abdominal. Le taux de récidive des cystocèles était de
29% dans le groupe vaginal et de 10% dans le groupe
abdominal. Le taux de récidive de prolapsus de l’utérus
ou du fond vaginal était de 12% dans le groupe vaginal
et de 3% dans le groupe abdominal. Le taux de
dyspareunie était de 15% dans le groupe vaginal (sur
26 patientes sexuellement actives) et de 0% dans le
groupe abdominal (sur 15 patientes sexuellement
actives).
Deux autres études ont été publiées en 2004. La
première par Roovers et al. [7], comparait chirurgie
vaginale associant hystérectomie avec fixation vaginale
aux ligaments utéro-sacrés et colporraphie antérieure
et/ou postérieure et chirurgie abdominale par
promontofixation. 41 patientes ont été opérées par voie
abdominale et 41 par voie vaginale. En termes de
résultats anatomiques, un an après l’intervention, le
taux de récidive était de 5% dans les deux groupes
pour le prolapsus utérin, de 37% pour le fond vaginal
et de 32% pour la cystocèle. Les deux groupes étaient
comparables en termes de résultats anatomiques mais
un avantage pour la voie vaginale en termes de
satisfaction des patientes était observé.
La deuxième étude a été publiée par Maher et al. [8].
Elle comparait promontofixation et sacrospinofixation
dans le traitement du prolapsus du fond vaginal après
hystérectomie. Au total, 48 patientes étaient opérées
par voie vaginale et 47 par voie abdominale. Le suivi
moyen était de 24 mois dans le groupe abdominal et
de 22 mois dans le groupe vaginal. Le taux de succès
subjectif (absence de symptomatologie) était de 94%
dans le groupe abdominal et de 91% dans le groupe
vaginal (différence statistiquement non significative).
Le taux objectif (absence de prolapsus de stade supérieur
à 1) était de 76% dans le groupe abdominal et de 69%
dans le groupe vaginal (différence statistiquement non
significative). En termes de satisfaction, le taux était de
85% dans le groupe abdominal et de 81% dans le
groupe vaginal (différence statistiquement non
significative). A noter que dans cette étude, le taux de
dyspareunie de novo était très faible dans les deux
groupes (5 et 7%) et que près de 40% des dyspareunies
préopératoires se sont résolues après chirurgie avec
l’une ou l’autre des techniques.
Cette revue de la littérature permet de constater que la
supériorité de la voie abdominale sur la voie vaginale
n’est en fait pas démontrée. Quelle que soit la voie
d’abord utilisée, les résultats semblent satisfaisants y
compris à long terme pour le traitement du prolapsus
du fond vaginal ou de l’hystéroptose. En revanche, le
traitement de la cystocèle reste un challenge non encore
résolu.
En pratique, la voie abdominale est supposée avoir des
résultats plus durables à très long terme et provoque
moins de cicatrices vaginales, au prix d’un risque
général plus important : elle est donc souvent proposée
à la femme jeune. La voie périnéale est indiquée de
préférence à partir de la ménopause et chez les femmes
à haut risque chirurgical en raison du moindre
retentissement postopératoire et, en particulier, d’un
risque d’embolies pulmonaires moindre par rapport
aux laparotomies. Cette voie est préférée de même
qu’en cas d’obésité morbide, pour des questions de
facilité technique.
Ne pas oublier aussi que la voie basse a profité ces
dernières années de l’évolution apportée par l’utilisation
de nouvelles prothèses et par l’apparition de nouveaux
concepts chirurgicaux permettant de meilleurs résultats
notamment chez la femme jeune. C’est ainsi que

-17-
Benhaim et al. [9] rapportent sur un suivi moyen de
21 mois (de 6 à 52 mois) une seule récidive de cystocèle
chez 17 femmes âgées toutes de moins de 50 ans ayant
eu la mise en place d’une prothèse antérieure.
Il est donc certain que l’évolution rapide des matériaux
et la simplification des techniques opératoires viendront
bouleverser toutes ces données dans les années à venir,
mais seule une évaluation rigoureuse et prolongée
permettra d’en vérifier les bénéfices potentiels pour les
patientes.
PROTHESE OU NON ?
Une large gamme de matériaux est actuellement
disponible. L’avantage attendu de l’utilisation des
prothèses est d’optimiser les résultats sans compromettre
la capacité vaginale ou la fonction sexuelle. L’objectif
d’un biomatériau étant de remplacer les tissus natifs
défectueux, un matériel idéal se doit d’être inerte,
stérile, non cancérigène, durable mécaniquement, ne
pas entraîner de réaction inflammatoire ni de réaction
immunitaire, doit résister à des modifications des tissus,
doit être pratique et facile à utiliser. Aucun des matériaux
actuellement disponibles ne répond à tous ces critères
mais beaucoup s’en approchent.
Les prothèses peuvent être classées en fonction de
différentes caractéristiques :
•Le type de prolapsus pour lequel elles ont été
indiquées : hystérocèle, cystocèle, rectocèle, ou
traitements combinés associant divers types de
prolapsus.
• Le matériau utilisé :
-Matériaux résorbables synthétiques (polyglactine).
-Matériaux non résorbables, soit d’origine porcine soit
synthétique classés selon le type de matériel, la taille
des pores et s’ils sont mono ou multifilaments. La
taille des pores influence la flexibilité de la prothèse
et l’ancrage mécanique.
-Implants composites associant 2 matériaux : 1
résorbable (polygactine ; collagène, polyéthylène
glycérol et glycérol) et 1 non résorbable (mono ou
multifilament).
-Leur principe de pose, avec ou sans fixation par des
sutures résorbables ou non.
- Leur forme.
-Leur caractère “prédécoupé” ou “découpé en
extemporané”.
La variété des prothèses résultant des combinaisons
possibles de ces différentes caractéristiques est telle
qu’il existe pratiquement un type d’implant par étude
publiée.
Afin de dégager l’intérêt d’utiliser des implants dans la
prise en charge chirurgicale des prolapsus génitaux,
les 2 types de voie d’abord doivent être distingués :
A. Intérêt des prothèses dans la voie basse
On a observé que même en complétant la procédure
de colporraphie antérieure et postérieure traditionnelle
par des interventions complémentaires comme
l’urétropexie à l’aiguille, des réparations de lésions
bilatérales transvaginales et para-vaginales, fixation du
ligament sacro-épineux ou réparation pré-rachidienne,
réparation ou prévention d’entérocèle, les taux de
récidive atteignent 40, voire 50% à long terme [10,
11]. La nécessité d’apporter de nouvelles solutions
pour le traitement des prolapsus par voie vaginale a
poussé plusieurs auteurs à utiliser des prothèses.
L’implantation d’un treillis vise donc à abaisser le taux
de récidive, mais a aussi d’autres objectifs : obtenir
une réparation sans tension, diminuer le plus possible
la douleur postopératoire, réduire les difficultés de
défécation et éviter sténose et dyspareunie. Deux
solutions ont été proposées, l’une utilisait des prothèses
résorbables et l’autre des prothèses non résorbables.
Deux études prospectives ont comparé chirurgie
prothétique et chirurgie classique. Dans ces deux
études, les prothèses utilisées étaient faites de matériaux
résorbables. La première étude a été publiée par Sand
et al. [12]. Il s’agit d’une étude prospective randomisée
comparant traitement classique par colporraphie et
utilisation de prothèse résorbable de polyglactine 910.
Le groupe traitement classique a présenté des taux de
récurrence au stade 2 ou 3 de 43% à 1 an alors que
ce taux n’était que de 25% dans le groupe utilisant
une prothèse. Malgré la supériorité des résultats obtenus,
le taux de récurrence reste important avec ce type de
matériau. La seconde étude également prospective
randomisée a été publiée la même année [15]. Elle a
confirmé le taux très élevé de récidive lors du traitement
classique des cystocèles par voie vaginale (plus de 50%
de récidive), mais n’a pas montré d’avantage significatif
du traitement utilisant une prothèse résorbable de
polyglactine 910.
L’avantage des prothèses résorbables n’a pas ainsi été
prouvé, mais avec l’arrivée de nouveaux matériaux
offrant une meilleure tolérance, plusieurs études
concernant le traitement du prolapsus par voie vaginale
avec utilisation de prothèses non résorbables ont été
publiées [9, 13, 14, 15, 16, 17, 18, 19]. Leurs résultats
s’accordent et montrent des taux de succès dans le
traitement des cystocèles de 94 à 100% avec des reculs
variant de 14 à 29 mois. Malheureusement, ces
publications donnent très peu d’informations sur les
conséquences fonctionnelles et notamment sexuelles
de ces traitements.
Ces résultats ne font pas l’unanimité. Dans leur étude,
Handel et al. [20] ont comparé trois techniques de
réparation des cystocèles utilisant ou non des prothèses:
colporraphie antérieure traditionnelle, réparation avec
prothèse d’origine porcine et avec mesh de
polypropylène. 36% des patientes avec prothèse porcine
ont récidivé contre seulement 4% et 6% dans le groupe
polypropylène et colporraphie respectivement. Le délai
J Maroc Urol 2010 ; 18 : 15-23

-18-
moyen de récidive était de 4,9 mois. 12 patientes ont
eu une exposition de la prothèse porcine contre
seulement une dans le groupe polypropylène. Cette
étude ne montre pas de bénéfice de la prothèse de
polypropylène par rapport à la technique classique.
Devant ces résultats hétérogènes, une évaluation
technologique menée par la HAS sur les implants de
renfort posés par voie vaginale dans le traitement des
prolapsus génitaux a été réalisée en 2007 [21]. Les
conclusions sont les suivantes : “Etant donné la variété
des types d’implants testés, des indications traitées, les
durées de suivi moyen qui dépassaient rarement 2 ans,
l’absence d’études comparatives avec des techniques
alternatives dans la plupart des cas et l’utilisation de
critères de jugement imprécis et hétérogènes, les
données de la littérature ne permettent pas d’évaluer
l’efficacité sur le plan anatomique et fonctionnel des
implants dans le traitement des prolapsus génitaux par
voie vaginale. Des complications, certaines graves, ont
été recensées. La littérature analysée ne permet pas
d’évaluer leur fréquence. En l’état actuel des
connaissances, les implants de renfort dans la chirurgie
du prolapsus génital relèvent donc de la recherche
clinique”.
B. Intérêt des prothèses dans la voie haute
La voie haute est dominée par la colposacropexie ou
promontofixation. Elle était réalisée initialement par
laparotomie. Elle consiste en la suspension du col
utérin, ou du dôme vaginal, ou de l’isthme utérin, au
ligament longitudinal antérieur en avant du promontoire,
à la jonction L5-S1, par l’intermédiaire de deux prothèses
antérieure et postérieure. Elle peut être associée à
différents gestes comme une hystérectomie, une
douglassectomie, une myorraphie postérieure ou une
colposuspension de type Burch.
Beaucoup d’articles ont rapporté les résultats de la
promontofixation à plus ou moins long terme et en
utilisant différentes prothèses. Le tableau I rapporte
quelques uns de ces résultats.
Y. EL HARRECH et coll.Prolapsus génitaux chez la femme : voie haute ou voie basse ? prothèse ou non ? hystérectomie ou non ?
Caractéristiques
des patientes
Prolapsus vaginal
n = 61
IUE n = 52
Prolapsus vaginal
n = 25
Prolapsus vaginal
n = 46
IUE
Prolapsus
n = 236
Prolapsus génital
n = 245
Prolapsus génital
n = 47
Prolapsus génital
n = 29
Prolapus du dôme
vaginal stade II ou +
(Baden et Walker)
n = 52
Etude
Limb et al.,
2005 [22]
Rétrospective
Leonardo et al.,
2002 [23]
Rétrospective
Gadonneix et al.,
2004 [24]
Prospective
Sullivan et al.,
2001 [25]
Rétrospective
Culligan et al.,
2002 [26]
Rétrospective
Dubuisson et al.,
2002 [27]
Prospective
Fox et Stanton,
2000 [28]
Prospective
Altman et al.,
2006 [29]
Rétrospective
Tableau I. Résultats et complications de la voie haute
Traitements
Promontofixation
Mersilene n = 61
polyester multifilament
Promontofixation
Mersilene n = 25
polyester multifilament
Promontofixation
Mersilene n = 46
polyester multifilament
plaque découpée
Promontofixation
Marlex n = 236
polypropylène monofilament
Promontofixation
acrylique n = 245
Promontofixation coelioscopique
Vicryl Composite n = 25
polyglactine + polyester
Mersuture n = 19
polyester VYPRO n = 2
polyglactine + polypropylène
Prolene n = 1
polypropylène monofilament
plaque découpée
Promontofixation
Teflon Bard n = 29
PTFE
Promontofixation
G1 : polypropylène
ou PTFE n = 25
G2 : Pelvicol n = 27
collagène porcin
Recul
26 mois
3 perdues
de vue
4 ans
24 mois
5,3 ans
3 ans
15,2 mois
14 mois
G1 : 4,3 ans
G2 : 2,5 ans
Résultats
Succès anatomique : 91%
Satisfaction : 89,6%
Satisfaction : 100%
Succès anatomique
Pas de récurrence de
prolapsus rectal ni
entérocèle sur les 205
patientes suivies
Satisfaction globale : 72%
Echec : 37/245 (15,1%)
entre 6 mois et 2 ans
Succès : 208/245 (84,9%)
Succès : 37/47 (78,7%)
Satisfaction à 21,3 mois :
42/47 (89,4%)
Prolapsus : 26/29
Echec à 7 mois :
G1 : 6/25 (24%)
G2 : 8/27 (29%)
Complications
Abcès pelvien : 2/58 (3,4%)
Erosions vaginales : 1/58 (1,7%)
Pas d'abcès, ni d'érosion vaginale
Plaie vésicale : 3/41 (7,3%)
Syndrome fébrile : 1/41
Obstruction à la défécation : 1/41
Plaie rectale : 7/205 (3,4%)
Erosions vaginales : 8/205 (3,9%)
Plaie vésicale : 1/245 (0,4%)
Transfusion : 2/245 (0,8%)
Plaie intestinale (grêle) : 2/245 (0,8%)
Erosions vaginales : 6/245 (2,4%)
Plaies vésicales : 2/47 (4,2%)
Abcès pelvien : 1/47 (2,1%)
Erosions vaginales : 3 avec VICRYL
Dyspareunies de novo : 2/47 (4,2%)
Plaie vésicale : 1/52
Infection de l'implant : 1/52
Erosions vaginales : 1/52
Complications postopératoires :
Syndrome fébrile :
G1 : 1/25 et G2 : 12/27
Infection de paroi :
G1 : 0 et G2 : 3/27
Pas d'érosion ni de rejet

-19-
La durée de suivi de ces études est comprise entre 14
mois et 5,3 ans. Le succès anatomique varie entre 71
et 91% selon la définition du succès, le type d’implant
et la durée du suivi. L’évaluation subjective rapporte
des taux d’efficacité compris entre 72 et 100%.
Un rapport du National Institute for Health and Clinical
Excellence de 2007 [30] conclut que les données
d’efficacité et de sécurité disponibles sont suffisantes
pour recommander l’utilisation de la promontofixation
dans le prolapsus génital. Il précise que les médecins
devraient s’assurer que les patientes ont bien été
informées du risque de récidives de prolapsus génital,
quelle que soit la technique chirurgicale utilisée et y
compris la promontofixation et qu’il existe néanmoins
un risque de complications, dont les érosions vaginales.
Le rapport précise que les données d’efficacité
disponibles sont limitées à 5 ans et qu’il serait utile de
disposer de données au-delà de 5 ans ainsi que de
données sur les différents types d’implants utilisés.
La collaboration Cochrane a réalisé une revue
systématique de la littérature sur le traitement chirurgical
des prolapsus génitaux de la femme en 2008 [31].
Cette revue traite des différentes techniques chirurgicales
de prise en charge du prolapsus avec ou sans recours
à des prothèses. 22 études contrôlées randomisées ont
été analysées, soit 2368 femmes au total. Les conclusions
sont les suivantes : “La promontofixation abdominale
est associée à un taux de récidive du prolapsus du
dôme vaginal et de dyspareunie inférieur à celui de la
sacrospinofixation vaginale. Ces avantages doivent être
contre-balancés par une durée opératoire plus longue,
un retour aux activités plus tardif et un coût plus élevé.
L’utilisation de prothèses lors de la réparation de la
paroi vaginale antérieure peut réduire le risque de
récidive de cystocèle. Dans la prise en charge des
rectocèles, la réparation de la paroi postérieure du
vagin diminuerait le risque de récidives par rapport à
la réparation transanale. Des études contrôlées
randomisées sont nécessaires…”.
FAUT-IL REALISER UNE HYSTERECTOMIE
LORS DE LA CURE DE PROLAPSUS ?
L’évolution de la chirurgie du prolapsus au cours des
dernières décennies, avec entre autres la diffusion des
techniques coelioscopiques et l’utilisation de renfort
prothétique par voie vaginale, a relancé le débat, et la
question de l’hystérectomie ou de la conservation
utérine est plus que jamais d’actualité, prenant en
compte, outre les considérations techniques, des
arguments économiques et des notions de qualité de
vie.
On ne dispose pas aujourd’hui de travaux rigoureux,
prospectifs et randomisés, susceptibles de prouver la
supériorité de l’hystérectomie ou de la conservation
utérine sur les résultats anatomiques à long terme quelle
que soit la voie d’abord choisie.
A. Rôle gravitationnel de l’utérus sur la statique
pelvienne
Le prolapsus semble être dû à un défaut de suspension
du fond vaginal et non de l’utérus, mais où ce dernier
pourrait jouer un rôle physiopathologique gravitationnel.
La conservation utérine lors d’une réparation chirurgicale
voulant redonner une position et une anatomie
physiologique correcte du dôme vaginal, pourrait
apparaître alors comme une contrainte permanente du
fait de la gravité et du poids de l’utérus lors de sa
conservation.
Cela est vraisemblablement un des premiers arguments
importants qui plaident pour la pratique d’une
hystérectomie systématique lors de la cure chirurgicale
d’un prolapsus génital, mais non démontré à ce jour.
En effet, une étude non randomisée comparant
l’hystérectomie à l’hystéropexie par voie vaginale n’a
pas montré de différence significative en termes de
succès ou de récidive sur un suivi de six ans [32]. Ces
mêmes résultats ressortent pour la voie haute après un
suivi moyen de 51 mois dans une étude également non
randomisée de Constantini et al. [33], même s’il semble
exister une tendance non significative à la récidive de
la cystocèle après conservation utérine (14,7 versus
2,6% après hystérectomie). Cependant, la méta-analyse
de la Cochrane Database se fondant sur une seule
étude randomisée comparant la promontofixation avec
conservation utérine à la sacrospinofixation avec
hystérectomie montre un avantage significatif à
l’hystérectomie : davantage de récidive et davantage
de réintervention dans le groupe conservation utérine
[7, 34]. La prise en compte de cette seule étude
randomisée sur un effectif réduit (41 patientes dans
chaque groupe) représente un argument de faible poids
statistique en faveur de l’hystérectomie, d’autant que
la comparaison des deux groupes est fondée sur une
technique chirurgicale différente.
Deux études prospectives randomisées comparant
hystérectomie totale versus hystérectomie subtotale
pour pathologie utérine bénigne montrent à un an de
suivi plus d’incontinence urinaire à l’effort dans le
groupe hystérectomie subtotale (p = 0,043) [35] et une
tendance non significative au prolapsus dans ce même
groupe [36].
Tous ces éléments sont des arguments indirects en
faveur du rôle gravitationnel que pourrait jouer l’utérus
dans la statique pelvienne, mais à ce jour aucune étude
ne montre réellement sa responsabilité dans le prolapsus
imposant de façon indiscutable l’hystérectomie.
En revanche, l’hystérectomie augmente significativement
la morbidité peropératoire et postopératoire précoce.
Comparativement à l’hystérectomie totale,
l’hystérectomie subtotale réduit cette morbidité en
diminuant la durée opératoire et l’importance du
saignement peropératoire.
J Maroc Urol 2010 ; 18 : 15-23
 6
6
 7
7
 8
8
1
/
8
100%