VNI, aspect pratique et soins infirmiers - doc

VNI, aspects théoriques et pratique infirmière//formation SI, adaptation JAM. Martinez/2012, HFR Fribourg-Hôpital cantonal
1
Département de formation des soins
Aspects pratiques et surveillance infirmière
VENTILATION NON INVASIVE
(VNI)
Formation experte/expert EPD ES S I

VNI, aspects théoriques et pratique infirmière//formation SI, adaptation JAM. Martinez/2012, HFR Fribourg-Hôpital cantonal
2
Table des matières
1. Buts de la VNI
2. Avantages de la VNI
3. Inconvénients de la VNI
4. Préparation du matériel
Différents types d’interfaces patient/ventilateur
Risques liés à la technique
5. Préparation de la séance
Préparation du patient
La séance
6. Soins et surveillance
7. Utilisation des différents modes ventilatoires
Mode CPAP
Mode AI avec PEEP, (mode BiPAP)
Modes de ventilation contrôlée, assistée-contrôlée

VNI, aspects théoriques et pratique infirmière//formation SI, adaptation JAM. Martinez/2012, HFR Fribourg-Hôpital cantonal
3
La ventilation non-invasive (VNI) correspond à l’utilisation d’un support ventilatoire
artificiel (pas seulement une oxygénothérapie) sans intubation ni trachéotomie.
Elle est actuellement reconnue comme un apport thérapeutique important dans la prise
en charge des patients souffrant d’insuffisance respiratoire chronique compensée et
décompensée, elle est aussi utilisée lors d’ affections respiratoires aiguës (OAP) et
dans les sevrages ventilatoires.
1.
BUTS DE LA VNI AUX S.I.
• Prendre en charge tout ou une partie du travail respiratoire
• Expandre des territoires ventilatoires collabés = assurer une pression de
ventilation positive
• Assurer une ventilation efficace sans avoir recours à l’intubation
• Assurer le confort du malade
2. AVANTAGES DE LA VNI
• Sédation évitée
• Conservation de la parole, la déglutition, la toux
• Diminution de la fatigue musculaire respiratoire
• Peu de résistances à l’écoulement du gaz en comparaison d’un tube endo-
trachéal
• Moins de pneumonies nosocomiales et de sinusites
• Evite les risques liés à l’intubation

VNI, aspects théoriques et pratique infirmière//formation SI, adaptation JAM. Martinez/2012, HFR Fribourg-Hôpital cantonal
4
3. INCONVENIENTS DE LA VNI
• Risque de devoir intuber le patient dans des conditions pires qu’à son
admission (échecs de VNI)
• Risque de distension gastrique et de vomissements si les pressions
respiratoires sont supérieures à 25 cmH20
• Difficile et dangereux si le patient ne coopère pas
• Inconfort et claustrophobie
• Congestion nasale
• Conjonctivite
• Risques de lésions cutanées liés au masque (surtout crête nasale)
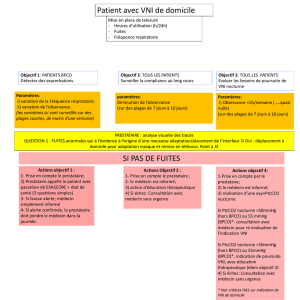
• Fuites autour du masque surtout en présence d’une sonde naso-gastrique ou
lors de pressions de ventilation trop élevée (↓ avec les nouveaux masques)
4. PREPARATION DU MATERIEL
• Vérification des sources d’O2 et d’air
• Présence d’un ballon Ambu prêt à fonctionner
• Sondes d’aspiration
• Monitoring ECG, resp, saturation, PNI ou P invasive
• Ventilateur de soins intensifs ou spécifique VNI (Cf. cours VPAP)
• Masque VNI- Existe en grandeur S-M-L. Choisir le modèle le plus adapté à
la morphologie du patient
- Le masque doit recouvrir le nez et la bouche et dépasser le minimum
sur les joues
• Alternative→ masque CPAP avec sangle de fixation
• Filtre échangeur de chaleur / humidité (éviter raccord annelé surtout si Vt
bas)
• Si nécessaire, dispositif de protection de la peau( mousses, coloplast,
etc) : protéger les oreilles, nez, menton, etc.
• Capnographe (idéalement :mode mainstream→ mesure « directe », de
l’espace mort)
Le matériel pour une éventuelle intubation
Doit être prêt dans la chambre, en tout cas jusqu’à
vérification de la tolérance et efficacité de la
thérapie…

VNI, aspects théoriques et pratique infirmière//formation SI, adaptation JAM. Martinez/2012, HFR Fribourg-Hôpital cantonal
5
Prévoir avec le médecin la pose d'un cathéter artériel si le patient n'en est
pas déjà porteur
4.1 Avantages et inconvénients des différents types d’interfaces
patient/ventilateur
D Robert DESC Montpellier
8/12/2005
D Robert DESC Montpellier
8/12/2005
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%