Les luxations récentes de l`articulation temporo

1
UNIVERSITE CHEIKH ANTA DIOP DE DAKAR
FACULTE DE MEDECINE, DE PHARMACIE ET D’ODONTO-STOMATOLOGIE
ANNEE 2006 N° 33
THESE
Pour obtenir le grade de docteur en chirurgie dentaire
(Diplôme d’état)
Présentée et soutenue publiquement le 28 Décembre 2006
Par
MAME DIARRA CISSE épouse TAMBA
Née le 29 Août 1979 à Dagana (Sénégal)
JURY :
PRESIDENT : M. Boubacar DIALLO Professeur
MEMBRES: M. Mouhamadou Habib SY Professeur
M. Issa NDIAYE Maître de conférences Agrégé
M. Silly TOURE Maître-assistant
DIRECTEUR DE THESE : M. Silly TOURE
Les luxations récentes de l’Articulation Temporo-Mandibulaire
A propos de 70 cas colligés à l’Hôpital Aristide Le Dantec
d’Avril 2003 à Juillet 2006

2
SOMMAIRE

3
INTRODUCTION …………… .…………………………………….1
PREMIERE PARTIE
:
RAPPELS………………………………………..4
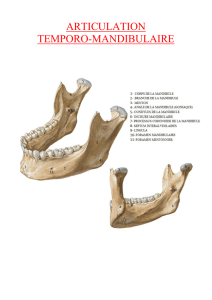
Chapitre I : Anatomie de l’Articulation Temporo-Mandibulaire (A.T.M.)...5
I – Situation………………………………………………………...8
II – Anatomie………………………………………………………..8
II.1- La mandibule……………………………………………...9
II.2- Les surfaces articulaires ………………………………….11
a- Le condyle temporal ………………………………………11
b- La cavité glénoïde………………………………...……...12
c- Le condyle mandibulaire………………………………...13
II.3- Le ménisque……………………………………….……..14
II.4- La capsule………………………………………………..16
a- Les fibres superficielles…………………………………17
b- Les fibres profondes…………………………………….17
II.5- La synoviale………………………………………………18
a- La synoviale temporo-méniscale ………………………18
b- La synoviale ménisco-mandibulaire …………………...18
II.6- Les ligaments …………………………………………… 19
A – Les ligaments intrinsèques ………………………………...19
a- Le ligament latéral externe……………………………...19
b- Le ligament latéral interne……………………………....19
B – Les ligaments extrinsèques ou à distance…………………...20
a- Le ligament sphéno-mandibulaire………………………20
b- Le ligament tympano-mandibulaire…………………….21
c- Le ligament stylo-mandibulaire…………………………21
d- Le ligament ptérygo-mandibulaire………………………..22
III-
Rapports de l’A.T.M…………………………………………………23
III.1- Rapports externes……………………………………………23

4
III.2- Rapports antérieurs………………………………………….24
III.3- Rapports postérieurs ……………………………………24
III.4- Rapports supérieurs ……………………………………25
III.5- En dedans et en haut ……………………………………25
III.6- En bas et en dedans ……………………………..26
III.7- Dans l’angle postéro-interne ……………………………..26
IV- Vascularisation…………………………………………………….27
IV.1- Les artères……………………………………………27
IV.2- Les veines…………………………………………………...27
IV.3- Les lymphatiques……………………………………………28
V- L’innervation………………………………………………………28
Chapitre II : Physiologie de l’A.T.M……………………………………..29
I – Cinématique mandibulaire…………………………………………30
I – 1. En intercuspidie……………………………………………..30
I – 2. En dynamique……………………………………………….30
a- Abaissement – Elévation………………………………….31
b- Propulsion – Rétropulsion………………………………...32
c- Diduction………………………………………………….33
II – Action physiologique des muscles masticateurs………………….33
II – 1. Les muscles élévateurs…………………………………….33
a- Le muscle masséter……………………………………….33
b- Le muscle temporal……………………………………….34
c- Le muscle ptérygoïdien latéral……………………………35
d- Le muscle ptérygoïdien médial…………………………...35
II – 2. Les muscles abaisseurs…………………………………………36
a- Les muscles sus-hyoïdiens…………………………………..36
b- Les muscles sous-hyoïdiens…………………………………36
III – L’équilibre des A.T.M. …………………………………………..37

5
Chapitre III : Etude clinique des luxations de l’A.T.M…………………..38
I – Etiopathogénie……………………………………………………...39
I – 1. Etiologie………………………………………………………39
I – 2. Pathogénie…………………………………………………….39
A. La laxité ligamentaire………………………………………..39
B. L’anomalie des surfaces articulaires………………………....40
C. L’asynchronisme…………………………………………..…40
D. La biomécanique perturbée………………………………….40
1) En statique……………………………………..………….40
2) En dynamique……………………………………………..42
3) Mécanisme de la perturbation…………..…………………43
- Mécanique articulaire……………………………….43
- Mécanique musculaire……..………………………..47
II – Clinique…………………………………………………………48
A – Interrogatoire……………………………………………….48
B – Examen clinique……………………………………………49
1) Examen exo-buccal…...………………………………….49
a- A l’inspection...…………………………………...…49
b- A la palpation………………………………………50
2) Examen endo-buccal…………………………………....51
III – Diagnostic……………………………………………………….52
……IV – Quelques techniques radiologiques…………………………….52
1) Les techniques conventionnelles………………………………52
a- Incidence de Schüller………………………………………52
b- Orthopantomogramme……………………………………..52
2) Les techniques plus élaborées………………………………...53
a- Le scanner…………………………………………………53
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
1
/
116
100%