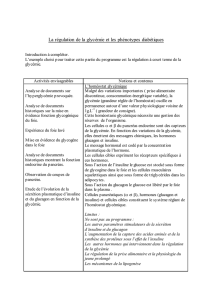
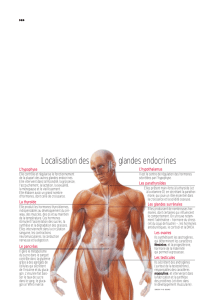
Cellule

THYROIDE

ANATOMIE
En forme grossière de papillon elle comprend:
–une partie centrale : l’isthme
–et 2 lobes.
Elle se situe à la face antérieure de la région laryngo-
trachéale au niveau des 2e, 3e et 4e anneaux
trachéaux.
Elle est vascularisée par les artères thyroïdienne >
(branche de la carotide externe) et < (issue de l’artère
sous-clavière).
Son hypertrophie peut donner un goître.


Rapports principaux
- Rapports principaux :
* La trachée
* L’œsophage en arrière
* Vaisseaux jugulo-carotidiens et nerfs récurrents
* Les 4 glandes parathyroïdes
- Volume : 6 à 20 cm³
- Poids : 15 à 25 g environ

HISTOLOGIE
UNITE FONCTIONNELLE: FOLLICULE THYROIDIEN
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%