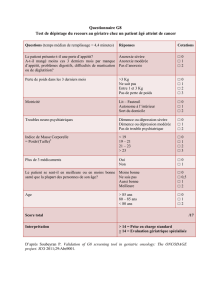
les grands principes d`un modèle de prise en charge de l`anorexie

Disponible
en
ligne
sur
www.sciencedirect.com
Neuropsychiatrie
de
l’enfance
et
de
l’adolescence
61
(2013)
428–432
Point
de
vue
Libérer
la
contrainte
:
les
grands
principes
d’un
modèle
de
prise
en
charge
de
l’anorexie
mentale
restrictive
de
l’adolescent
Liberate
the
constraint:
Main
basis
of
a
model
of
treatment
for
anorectic
adolescents
F.
Askenazy ∗,
E.
Dor
,
M.
Battista
Service
universitaire
de
psychiatrie
de
l’enfant
et
de
l’adolescent,
hôpitaux
pédiatriques
de
Nice,
CHU
de
Lenval,
57,
avenue
de
la
Californie,
06200
Nice,
France
1.
Introduction
Historiquement,
l’élaboration
du
traitement
de
l’anorexie
mentale
s’est
faite
sur
plusieurs
générations.
Morton
et
Lasègue
prônaient
le
modèle
de
l’isolement
à
partir
de
notions
qui
ten-
daient
à
comprendre
l’anorexie
comme
une
forme
de
conversion
hystérique.
En
France
dans
les
années
1980
prévaut
un
modèle
centré
sur
l’élaboration
de
la
séparation
du
patient
avec
son
milieu
fami-
lial
et
son
environnement
social
comme
expérience
psychique
maturante
intégrée
au
contrat
de
poids.
Il
fonctionne
sur
un
mode
comportemental
comme
un
cadre
visant
à
soutenir
le
processus.
Les
travaux
de
P.
Jeammet
[1],
dans
la
suite
de
ceux
d’Evelyne
Kestemberg
[2]
qui
repositionnent
l’anorexie
dans
sa
dimen-
sion
psychodynamique
et
introduisent
la
notion
d’identification
comme
centrale
dans
la
problématique
ainsi
que
le
recours
à
des
méthodes
d’approches
non
médicales,
comme
le
psychodrame
analytique,
ont
ainsi
permis
de
sortir
du
traitement
par
isole-
ment.
Actuellement,
certaines
équipes
franc¸aises
tendent
à
ne
plus
utiliser
la
séparation
(comme
c’est
le
cas
dans
la
plupart
des
pays
européens)
[3,4].
Aujourd’hui,
malgré
l’importance
de
l’enjeu
de
santé
publique,
l’anorexie
reste
la
pathologie
psychiatrique
avec
le
taux
de
mortalité
le
plus
élevé
:
5,6
%
par
décade
[5],il
n’existe
pas
de
consensus
sur
les
modalités
thérapeutiques.
Les
études
portant
sur
le
type
de
traitement
envisagé
dans
l’anorexie
montrent
un
taux
de
preuves
modérées
en
raison
du
faible
nombre
de
patients
inclus
dans
les
cohortes,
du
peu
d’études
∗Auteur
correspondant.
Adresses
e-mail
:
askenazy.f@pediatrie-chulenval-nice.fr
(F.
Askenazy),
dor.nedonsel@lenval.com
(E.
Dor),
battista.m@pediatrie-chulenval-nice.fr
(M.
Battista).
contrôlées
validées
de
bonne
qualité
et
surtout
de
l’utilisation
par
les
différentes
équipes
d’approches
selon
des
modalités
dif-
férentes
[6].
Les
méta-analyses
réalisées
montrent
de
plus
un
fort
effet
de
taille
lié
à
la
prise
de
poids
dans
les
études
pros-
pectives
[7].
Il
n’est
pas
possible
de
conclure
aujourd’hui
à
un
niveau
de
preuve
suffisant
pour
indiquer
de
fac¸on
précise
tel
ou
tel
type
de
prise
en
charge
pour
l’anorexie
mentale.
En
Europe,
les
recommandations
du
groupe
de
travail
allemand
[6]
comme
britannique
[8]
et
franc¸ais
[9]
n’aboutissent
pas
à
des
recomman-
dations
spécifiques
pour
le
traitement
de
l’anorexie
par
manque
de
preuves
scientifiques
internationales
de
niveau
A.
Cependant,
toutes
les
nations
s’accordent
pour
dire
que
les
traitements
médicamenteux
ne
peuvent
suffire
et
que
le
traite-
ment
de
l’anorexie
nécessite
une
approche
capable
d’intégrer
un
traitement
nutritionnel,
un
traitement
médical,
un
traite-
ment
psychothérapique,
tout
en
privilégiant
l’ambulatoire
à
l’hospitalisation.
La
place
des
psychotropes
surtout
en
psy-
chiatrie
de
l’enfant
et
l’adolescent
reste
secondaire
et
très
peu
d’études
permettent
d’en
connaître
leur
réelle
efficacité.
Une
méta-analyse
en
population
adulte
montre
un
niveau
de
preuve
de
grade
A
pour
l’utilisation
de
la
sertraline
et
de
la
fluoxétine
et
B
pour
l’olonzapine
pour
faciliter
la
prise
de
poids
(dont
on
sait
qu’il
s’agit
d’un
des
effets
secondaires
majeur
de
ce
psycho-
trope
particulièrement
en
psychiatrie
de
l’adolescent),
les
autres
antipsychotiques
faisant
état
d’une
preuve
de
grade
C
[10].
En
France,
une
étude
pilotée
par
l’équipe
de
l’institut
mutualiste
Montsouris
est
en
cours
d’étude
sur
l’évaluation
des
différentes
pratiques
hospitalières
dans
le
traitement
de
l’anorexie.
Il
s’agit
d’une
étude
naturalistique
sur
une
période
prospective
de
un
an
dans
11
centres
franc¸ais
pour
des
patients
âgés
de
huit
à
65
ans.
Les
résultats
attendus
pourraient
nous
don-
ner
des
indications
sur
l’intérêt
de
la
séparation,
de
la
prise
en
charge
familiale
particulièrement.
0222-9617/$
–
see
front
matter
©
2013
Publié
par
Elsevier
Masson
SAS.
http://dx.doi.org/10.1016/j.neurenf.2013.07.004

F.
Askenazy
et
al.
/
Neuropsychiatrie
de
l’enfance
et
de
l’adolescence
61
(2013)
428–432
429
D’autres
approches
fleurissent
comme
:
l’hospitalisation
à
domicile,
l’hospitalisation
de
jour
[11]
ou
encore
des
méthodes
qui
intègrent
l’éducation
thérapeutique,
la
guidance
parentale,
la
psychothérapie
familiale
[12,13],
la
notion
d’émotion
exprimée
[14].
Notre
équipe
propose
des
soins
spécialisés
dans
la
prise
en
charge
de
l’anorexie
restrictive
de
l’enfant
et
l’adolescent.
Nous
avons
développé
des
outils
variés
:
consultations
spécialisées,
CATTP,
hôpital
de
jour,
hospitalisation
conventionnelle
temps
plein.
L’équipe
pluridisciplinaire
hospitalière
est
située
dans
un
CHU
spécialisé
dans
la
discipline
pédiatrique
qui
offre
un
panel
représentatif
de
l’ensemble
des
sur-spécialités
pédiatriques.
Cela
favorise
l’évaluation
et
la
prise
en
charge
transdisciplinaire
de
l’anorexie
mentale
:
pédopsychiatrique,
endocrinologique,
radiologique,
cardiologique,
biologique.
Des
liens
étroits
ont
été
tissés
avec
l’équipe
de
réanimation
ce
qui
donne
une
réactivité
immédiate
en
cas
de
dégradation
somatique
rapide
et
rassure
les
équipes
tant
de
pédopsychiatrie
que
de
pédiatrie
générale
et
endocrinologique
qui
travaillent
ensemble.
Actuellement,
nous
recevons
une
file
active
de
50
patients/année
dont
environ
10
%
d’anorexie
prépubère,
un
âge
moyen
de
14
ans
et
six
mois,
une
durée
d’hospitalisation
moyenne
de
deux
mois
et
de
prise
en
charge
de
18
mois.
Notre
équipe
a
élaboré
un
parcours
de
soin
spécifique,
pour
les
adolescents
et
les
enfants
à
partir
de
dix
ans
souffrant
d’anorexie
restrictive.
Cette
élaboration,
travail
d’équipe
plu-
ridisciplinaire,
s’est
étendue
sur
une
période
de
20
ans.
C’est
l’expérience
auprès
des
patients
les
plus
sévères
;
soit
par
leur
résistance
aux
propositions
de
soin
et
l’enlisement
dans
des
positions
de
refus
;
soit
par
l’importance
des
défenses
régressives
qui
les
conduisent
jusqu’à
la
mise
en
cause
de
la
vie
psychique
puis
corporelle
et
le
risque
de
décès,
qui
nous
a
permis
une
nouvelle
approche
clinique
de
cette
maladie
dont
a
découlé
l’élaboration
de
réponses
thérapeutiques
originales
[15,16].
Elles
sont
basées
sur
l’analyse
de
cas
et
une
nouvelle
forme
de
compréhension
clinique
qui
découle
d’une
écoute
psy-
chodynamique
qui
s’attache
à
l’écoute
des
signes
préverbaux
[17].
Pour
proposer
des
réponses
thérapeutiques
à
différents
niveaux
de
soin
c’est
toute
une
équipe
pluridisciplinaire
qui
s’engage
:
endocrinologues,
pédiatres,
pédopsychiatres,
réanimateurs,
diététiciens,
psychologues
cliniciens,
psycha-
nalystes,
sophrologues,
éducateurs
sportifs,
art-thérapeutes,
danse-thérapeutes,
infirmières
et
aides-soignants.
2.
Trois
grands
principes
fondent
notre
modèle
Le
premier
principe
est
basé
sur
l’hypothèse
de
la
néces-
sité
d’aider
les
patients
à
se
libérer
de
la
contrainte
interne
que
constitue
la
défense
anorectique,
non
par
une
contrainte
compor-
tementale,
miroir
contre-transférentiel,
mais
par
un
parcours
de
soin
qui
propose
sans
imposer,
une
palette
de
soins
où
chacun
tentera
de
trouver
le
lieu
où
il
pourra
commencer
à
abandonner
cette
défense.
Le
deuxième
principe
de
notre
approche
est
fondé
sur
la
mise
en
place
d’une
alliance
thérapeutique
avec
les
partenaires
du
parcours
de
soin
:
l’adolescent
et
sa
famille.
Elle
passe
par
la
capacité
des
équipes
de
pédopsychiatrie
et
de
pédiatrie
à
s’extraire
de
la
crainte
de
l’urgence
somatique,
il
est
alors
capital
de
savoir
se
«
hâter
lentement
»
afin
de
tra-
vailler
en
amont
l’acceptation
d’une
période
d’hospitalisation,
non
comme
un
échec
à
la
prise
en
charge
initiale,
mais
comme
un
moment
de
ce
parcours
de
soin.
Un
travail
d’équipe
avec
des
pédiatres
qui
ont
compris
cette
nécessité
aide
à
cette
construction
thérapeutique.
Le
troisième
principe
est
basé
sur
la
nécessité
d’une
ins-
cription
du
soin
dans
la
continuité.
Des
études
montrent
que
le
taux
de
récidive
est
fréquent
dans
les
trois
premières
années
après
l’épisode
[18,19].
Sur
un
plan
psychodynamique,
l’équipe
cherche
à
créer
une
amorce
de
processus
transférentiel
dès
le
début
de
la
prise
en
charge.
Dans
la
mesure
des
capacités
d’offre
de
soin
de
l’équipe,
du
maillage
thérapeutique
réalisé
avec
l’adolescent,
sa
famille
et
les
intervenants
extérieurs,
un
lien
est
maintenu
après
le
temps
d’hospitalisation
pendant
une
durée
moyenne
d’environ
18
mois.
Le
dispositif
ambulatoire
propose
lui
aussi
des
interventions
à
degrés
variables,
hôpital
de
jour,
CATTP,
psychothérapies
individuelles,
entretiens
médicaux
thé-
rapeutiques,
consultations
pédiatriques
et
diététiques.
3.
Cinq
fondements
cliniques
forment
le
socle
de
notre
réflexion
et
de
l’évaluation
personnalisée
de
chaque
patient
La
clinique
fait
état
de
variations
importantes
de
l’expression
des
défenses,
créant
non
pas
une
mais
des
anorexies.
Notre
dispositif
comporte
toute
une
palette
de
possibles
que
nous
adap-
tons
au
cas
par
cas
en
fonction
des
observations
cliniques
et
psychodynamiques.
3.1.
Le
degré
d’envahissement
de
l’appareil
psychique
par
le
processus
anorectique
3.1.1.
Le
degré
d’envahissement
par
le
paradoxe
clinique
:
obsession
de
nourriture
–
refus
alimentaire
Sur
un
plan
clinique,
la
pensée
est
envahie
par
des
méca-
nismes
de
type
obsédants
centrés
sur
la
nourriture.
Ils
peuvent
s’exprimer
sous
forme
de
flashs
visuels
ou
odorants.
Il
ne
s’agit
plus,
ni
de
réminiscences
ni
de
vrais
phénomènes
hallucina-
toires.
L’envahissement
de
l’appareil
psychique
par
la
pensée
est
contingent
du
refus
alimentaire.
Plus
l’envahissement
est
important,
plus
le
refus
grandi.
Sur
un
plan
psychodynamique,
il
semble
exister
une
situation
d’antagonismes
paradoxaux
au
sein
même
des
instances
intrapsychiques,
comme
l’a
décrit
P.-C.
Racamier
[20]
pour
les
fonctionnements
schizophréniques.
Les
mécanismes
débordent
les
capacités
de
liaison
du
moi.
«
Il
peut
devenir
conflictuel
de
sentir,
percevoir,
ressentir.
La
communication
paradoxale
piège
le
moi
lui-même
et
sidère
ses
fonctions
organisatrices
»
reprend
René
Roussillon
à
propos
de
l’article
de
Racamier
[21].
3.1.2.
L’importance
des
défenses
de
maîtrise
et
de
la
contrainte
La
maîtrise
affecte
le
corps
et
ses
besoins,
la
sphère
relation-
nelle,
la
sphère
affective.

430
F.
Askenazy
et
al.
/
Neuropsychiatrie
de
l’enfance
et
de
l’adolescence
61
(2013)
428–432
Le
corps
est
perc¸u
toujours
trop
gros,
déformé,
il
faut
maî-
triser
ces
grosses
cuisses,
ce
ventre,
ces
joues,
l’anorexie
le
voudrait
immuable
pour
s’apaiser.
Tout
ce
qui
rentre
doit
sortir
dans
les
mêmes
quantités,
les
mêmes
proportions.
Imbriqué
à
la
maîtrise
corporelle,
qui
contraint
l’anorexique
dans
le
carcan
de
l’immuabilité,
s’exerce
une
forte
pression
de
l’emprise
sur
les
relations,
à
soi
même
d’abord,
à
ses
proches
ensuite,
affectant
le
développement
de
la
vie
relation-
nelle,
processus
déterminant
dans
la
période
d’adolescence
pour
l’évolution
de
la
vie
psychique
adulte.
Le
développement
de
la
vie
affective
se
voit
lui
aussi
entravé
par
la
force
de
la
contrainte.
Cela
peut
à
l’extrême
conduire
à
des
formations
de
clivages
responsables
d’expressions
cli-
niques
typiques.
Une
patiente
évoque
des
souvenirs
d’enfance
à
tonalité
banale,
une
activité
de
jardinage
en
compagnie
de
sa
mère
et
ne
perc¸oit
pas
qu’elle
pleure
dans
le
même
temps,
sans
qu’aucun
affect
ne
soit
rattaché,
ramenant
les
larmes
à
une
simple
manifestation
corporelle
séparée
de
la
vie
psychique.
Repérer
l’organisation
de
la
contrainte
conduit
à
modu-
ler
les
propositions
thérapeutiques.
Cette
défense
«
de
survie
psychique
»
doit
se
travailler
par
petites
touches
pour
que
le
patient
puisse
tolérer
changements
corporels
et
perceptions
de
ses
affects.
3.2.
L’intrication
somatopsychique
Il
est
bien
connu
aujourd’hui
que
l’amélioration
de
l’état
nutritionnel
est
parallèle
à
celui
de
l’amélioration
de
l’état
psy-
chique.
3.2.1.
L’évaluation
de
l’état
somatique
L’évaluation
de
l’état
somatique
est
un
moment
indispen-
sable,
elle
se
fait
selon
les
recommandations
préconisées
par
la
HAS.
3.2.2.
L’évaluation
de
la
capacité
à
accepter
la
ré-alimentation
Les
patients
au
début
de
la
prise
en
charge
présentent
des
ressentis
par
rapport
à
la
nourriture
qui
forment
un
éventail
cli-
nique,
variable
selon
le
degré
d’envahissement
par
le
processus
anorectique.
On
observe
de
simples
mécanismes
d’évitements
qui
se
compliquent,
d’aversion
et
de
dégoût,
et
lorsque
le
caractère
paradoxal
s’intensifie
ces
mécanismes
se
transforment
en
symp-
tômes
psychiques
:
l’aliment
est
considéré
comme
un
corps
étranger
dangereux
voire
parfois
persécuteur.
Ces
angoisses
centrées
sur
la
nourriture
sont
douloureuses
à
élaborer
pour
les
patients.
Elles
sont
complexes
à
repérer
pour
le
clinicien.
Leur
connaissance,
l’aide
à
leur
verbalisation,
leur
retranscrip-
tion
auprès
des
équipes
soignantes
est
un
temps
thérapeutique
important.
Cette
compréhension
clinique
permet
d’atténuer
les
contre-attitudes
négatives
des
équipes
soignantes
face
au
refus
alimentaire
et
autorise
des
mécanismes
d’identification
à
la
souf-
france
de
ces
patients
face
à
la
nourriture.
Chaque
adolescent
est
considéré
comme
unique
dans
son
ressenti
et
ses
peurs
face
à
l’aliment.
Le
travail
thérapeutique
pour
conduire
à
une
ré-alimentation
trouve
son
chemin
dans
la
capacité
du
soignant
à
parler
le
même
langage
pour
que
l’apaisement
puisse
laisser
place
à
l’acceptation
de
se
retrouver
face
à
la
nourriture
qui
ne
sera
plus
vécue
comme
«
un
monstre
inquiétant
convoyeur
de
calories
»
comme
nous
dit
Barbara.
Le
risque
que
l’anorexique
devienne
un
poids
à
contrôler
s’atténue.
Il
en
va
de
même
pour
les
équipes
soignantes.
La
contrainte
liée
au
temps
thérapeutique
de
la
ré-alimentation
s’atténue
aussi.
Pour
s’en
libérer
la
confiance
réciproque
dans
un
savoir-faire
est
apaisante.
Elle
nécessite
une
panoplie
d’outils
théra-
peutiques
où
le
patient
guidé
par
les
soignants
tentera
de
créer
un
espace
«
Secure
»
où
il
pourra
commencer
à
lever
ses
positions
de
refus
alimentaire.
Le
but
thérapeutique
est,
qu’après
le
temps
d’apaisement
par
la
diminution
de
l’excitation
suscitée
par
l’expérience
alimentaire,
vienne
le
temps
de
l’acceptation
de
se
retrouver
face
à
la
nourriture
qui
ne
doit
plus
être
vécue
comme
«
un
monstre
inquiétant
convoyeur
de
calories.
».
3.3.
La
capacité
du
moi
à
endiguer
le
flux
d’angoisse
lié
à
la
reprise
pondérale
La
reprise
de
poids
confronte
l’anorexique
à
une
reviviscence
psychique
et
perceptive
source
d’une
forme
d’angoisse
qui
peut
être
très
douloureuse.
Il
est
difficile
d’anticiper
ce
risque
thérapeutique.
Prendre
le
temps
d’une
exploration
clinique
qui
tient
compte
des
capacités
du
patient
à
faire
face
aux
sollicitations
interne
traumatique
est
important,
il
donne
au
clinicien
une
indication
sur
le
risque
de
régression
au
moment
de
la
reprise
pondérale.
Dans
le
proces-
sus
de
la
prise
en
charge,
ce
mouvement
est
important
à
repérer.
Les
patients
n’en
ont
pas
conscience
et
les
équipes
paramédi-
cales,
au
contact
des
espaces
thérapeutiques
dédiés
à
la
reprise
pondérale
(repas,
pesées,
prise
des
constantes)
ont
un
rôle
de
réassurance
et
d’accompagnement
qui
recrée
du
pare-excitation
et
protège
les
anorexiques
du
risque
d’envahissement
par
l’angoisse.
3.4.
Le
positionnement
par
rapport
à
l’environnement
3.4.1.
Positionnement
des
familles
Trois
éléments
sont
à
prendre
en
compte
:
la
force
du
déni
;
les
attitudes
projectives
envers
l’adolescent
et/ou
les
équipes
soignantes
;
le
risque
de
désorganisation
du
système
familial
à
la
levée
des
symptômes
de
l’adolescent.
Ces
éléments
sont
les
fils
rouges
qui
nous
guident
dans
les
prises
en
charge
familiale.
Selon
le
degré
de
souffrance,
de
capacité
à
élaborer
autour
de
leur
problématique,
le
temps
de
la
prise
en
charge
hospitalière
de
l’anorexique
est
aussi
le
temps
de
la
prise
en
charge
des
parents.
Des
espaces
de
paroles
individualisés
ou
en
groupe
peuvent
être
offerts,
des
temps
avec
l’équipe
para
médicale
en
début
d’hospitalisation
lorsque
l’afflux
émotionnel
est
trop
violent
au
cours
des
visites
dans
le
cadre
des
séparations
sans
rupture
que
nous
pratiquons
[16].

F.
Askenazy
et
al.
/
Neuropsychiatrie
de
l’enfance
et
de
l’adolescence
61
(2013)
428–432
431
3.4.2.
Positionnement
de
l’adolescent
dans
son
milieu
naturel
:
capacité
à
nouer
des
liens
affectifs
avec
des
pairs
du
même
sexe
ou
du
sexe
opposé
Malgré
une
apparente
conformité
et
adaptabilité
de
l’adolescent
anorexique,
des
symptômes
de
phobie
sociale
sont
fréquemment
présents.
D’après
l’étude
de
Coulon
et
al.,
ces
symptômes
s’atténuent
avec
la
prise
en
charge,
ils
ne
sont
pas
corrélés
à
l’IMC,
mais
en
lien
avec
la
régression
des
symptômes
alimentaires
[22].
Dans
notre
expérience
de
terrain
cet
élément
clinique
qui
reste
encore
négligé
est
déterminant
à
la
reprise
de
la
vie
adolescente
après
l’hospitalisation.
La
persistance
de
ces
symptômes
peut
grever
l’amélioration
et
augmenter
le
risque
de
rechute.
3.5.
La
défaillance
du
rapport
à
la
perception
L’étude
clinique
du
rapport
à
la
perception
de
l’adolescent
nous
a
permis
de
découvrir
une
expression
clinique
qui
exprime
un
défaut
d’organisation
des
perceptions
sensorielles
[20].
Dans
le
cadre
de
notre
unité
spécialisée,
nous
observons
à
partir
d’un
questionnaire
pilote,
une
nette
diminution
de
la
perception
du
goût,
notamment
des
aliments
consommés
dans
plus
de
90
%
des
cas.
Le
même
type
d’observation
se
répète
en
ce
qui
concerne
la
perception
olfactive
à
partir
d’extraits
d’essence
pure
proposées
aux
patients
au
cours
d’ateliers
thérapeutiques.
Ces
observations
cliniques
vont
dans
le
sens
d’études
publiées
dans
la
littérature
qui
montrent
une
diminution
du
plaisir
sensoriel
olfactif
dans
l’anorexie
restrictive
[23].
Nous
avons
de
même
observés
la
pré-
sence
d’images
mentales
olfactives
ou
gustatives
à
l’évocation
ou
à
la
vue
d’aliments.
Pour
quelques
patients,
il
apparaît
que
ces
images
mentales
conduisent
jusqu’à
la
sensation
de
satiété.
Cette
observation
cor-
robore
des
données
neuroscientifiques
connues
chez
le
sujet
sain.
Tout
se
passe
comme
si
l’anorexie
avait
alors
acquis
la
capacité
de
«
manger
par
la
pensée
».
L’abord
thérapeutique
par
ce
symp-
tôme
est
particulièrement
intéressant
pour
notre
positionnement
thérapeutique,
car,
contrairement
à
la
restriction
ce
symptôme
n’est
pas
recherché
activement
par
les
patients
et
ne
s’entend
pas
dans
un
refus
mais
dans
une
perte.
Il
n’est
donc
pas
l’objet
de
mécanismes
de
fonctionnement
paradoxaux
qui
au
plan
dyna-
mique
interdisent
la
circulation
fantasmatique
et
l’élaboration
imaginaire
[24].
Dans
le
processus
thérapeutique
reconnaître
de
fac¸on
précise
les
difficultés
de
l’adolescent
à
ressentir
les
perceptions
sen-
sorielles,
conduit
à
découvrir
une
clinique
très
riche
[17]
et
à
des
propositions
d’axes
thérapeutiques
autour
de
ces
difficultés
comme
des
ateliers
sensoriels
[23].
4.
Conclusion
Cet
article
expose
les
principes
fondamentaux
et
les
fils
rouges
cliniques
qui
guident
une
équipe
pluridisciplinaire
dans
l’élaboration
d’un
parcours
de
soins
pour
les
patientes
ano-
rexiques.
C’est
à
partir,
de
notre
expérience
clinique
auprès
des
patients
les
plus
sévères,
de
l’écoute
des
signes
préverbaux,
de
la
compréhension
psychodynamique
de
l’absence
de
constitution
d’une
matrice
représentationnelle
et
d’un
fonctionnement
méta-
psychologique
paradoxal
que
nous
avons
cheminé
depuis
de
nombreuses
années
pour
l’élaborer.
Une
approche
qui
contourne
le
problème
de
la
contrainte
permet
de
libérer
les
mécanismes
dynamiques,
en
révélant
les
conflits
bloqués
par
les
paradoxes,
emmaillotés
dans
le
négatif
;
économiques,
en
régulant
l’activité
pulsionnelle,
déliée
par
la
contrainte
anorexique,
le
refus
et
la
désorganisation
du
corps
et
des
mécanismes
perceptifs.
Déclaration
d’intérêts
Les
auteurs
déclarent
ne
pas
avoir
de
conflits
d’intérêts
en
relation
avec
cet
article.
Références
[1]
Corcos
M,
Jeammet
P,
Rigaud
D.
Composantes
neurosensorielles
et
hormo-
nales
dans
l’anorexie
mentale.
Nutr
Clin
Metab
2007;21(4):143–50
[Eating
disorders
psychodynamic
approach
and
practice.
Biomed
Pharmacother
2001;55(8):479–88].
[2]
Kestemberg
E,
Kestemberg
J,
Decobert
S.
La
faim
et
le
corps
:
une
étude
psychanalytique
de
l’anorexie
mentale.
5eed
Paris:
PUF;
2005.
[3]
Le
Heuzey
MF.
Faut-il
encore
isoler
les
jeunes
anorexiques
mentales
?
Ann
Med
Psychol
2002;160(4):327–31
[Original
research
article.
Revue
psychiatrique].
[4]
Benoit
JP,
Smadja
R,
Benyamin
M,
Mor
MR.
Construire
une
relation
de
soins
avec
les
adolescents.
Qu’apporte
le
nouveau
dispositif
des
Mai-
sons
des
adolescents
?
Neuropsychiatr
Enfance
Adolesc
2011;59(2):86–93
[Original
Research
Article].
[5]
Weiselberg
EC,
Gonzalez
M,
Fisher
M.
Eating
disorders
in
the
twenty-first
century.
Minerva
Ginecol
2011;63(6):531–45.
[6]
Herpertz
S,
Hagenah
U,
Vocks
S,
von
Wietersheim
J,
Cuntz
U,
Zeeck
A.
The
diagnosis
and
treatment
of
eating
disorders.
Dtsch
Arztebl
Int
2011;108(40):678–85
[Epub
2011
7].
[7]
Hartmann
A,
Weber
S,
Herpertz
S,
Zeeck
A.
Psychological
treatment
for
anorexia
nervosa.
A
meta-analysis
of
standardized
mean
change.
Psycho-
ther
Psychosom
2011;80:216–26.
[8]
National
institute
for
Health
Clinical
Excellence,
NICE.
Eating
disorders:
core
interventions
in
the
treatment
and
management
of
anorexia
nervosa,
bulimia
nervosa
and
related
eating
disorders;
2004.
[9]
Haute
Autorité
de
santé,
HAS.
Anorexie
mentale
:
prise
en
charge;
2010.
[10]
Aigner
M,
Treasure
J,
Kaye
W,
Kasper
S.
World
Federation
of
Societies
of
Biological
Psychiatry
(WFSBP)
Task
Force
On
Eating
Disorders.
Guide-
lines
for
the
pharmacological
treatment
of
eating
disorders.
World
J
Biol
Psychiatry
2011;12(6):400–43.
[11]
Abbate-Daga
G,
Gramaglia
C,
Preda
S,
Comba
E,
Brustolin
A,
Fassino
S.
Day
hospital
programmes
for
eating
disorders:
a
review
of
the
similarities,
differences
and
goal.
Eat
Weight
Disord
2009;14(2–3):e31–41.
[12]
Yon
L,
Doyen
C,
Asch
M,
Cook-Darzens
S,
Mouren
MC.
Treatment
of
anorexia
nervosa
in
young
patients
in
a
special
care
unit
at
Robert-
Debré
Hospital
(Paris):
guidelines
and
practical
methods.
Arch
Pediatr
2009;16(11):1491–8.
[13]
Lock
J,
Le
Grange
D,
Forsberg
S,
Hewell
K.
Is
family
therapy
useful
for
treating
children
with
anorexia
nervosa?
Results
of
a
case
series.
J
Am
Acad
Child
Adolesc
Psychiatry
2006;45(11):1323–8
[original
research
article].
[14]
Duclos
J,
Maria
AS,
Dorard
G,
Curt
F,
Apfel
A,
Vibert
S,
et
al.
Bonding
and
expressed
emotion:
two
interlinked
concepts?
Psychopathology
2012.
[15]
Askenazy
F.
Prise
en
charge
de
l’anorexie
mentale
de
l’adolescent
quand
le
pronostic
vital
est
engagé.
Neuropsychiatr
Enfance
Adolesc
2007;55(3):44–148.
[16]
Askenazy
F.
Expérience
de
vie
séparée
sans
rupture
pour
l’anorexique.
Neuropsychiatr
Enfance
Adolesc
2009;57(3):240–4.

432
F.
Askenazy
et
al.
/
Neuropsychiatrie
de
l’enfance
et
de
l’adolescence
61
(2013)
428–432
[17]
Askenazy
F,
Beaumont
M,
Serpa-rouede
A,
Dor-Nedonsel
E,
Serret
S.
Vers
une
nouvelle
approche
clinique
de
l’anorexie
mentale.
Neuropsychiatr
Enfance
Adolesc
2012;60(2):120–5.
[18]
Carter
JC,
Blacmore
E,
Surtandar-Pinnock
K,
Woodside
DB.
Relapse
in
anorexia
nervosa:
a
survival
analysis.
Psychol
Med
2004;34:671–9.
[19]
Viricel
J,
Bossu
C,
Galusca
B,
Kadem
M,
Germain
N,
Nicolau
A,
et
al.
Diminution
de
la
mortalité
et
stabilité
du
taux
de
guérison
dans
le
suivi
de
l’anorexie
mentale.
Presse
Med
2005;(34):1505–10.
[20]
Racamier
PC,
Les
paradoxes
des
schizophrènes.
Rev
Fr
Psychanal
1978;42(5–6):871–85.
[21]
Roussillon
R.
Paradoxes
et
situations
limites
de
la
psychanalyse.
Paris:
PUF;
1991.
[22]
Coulon
N,
Jeammet
P,
Godart
N.
Phobie
sociale
dans
l’anorexie
mentale
:
évolution
au
cours
des
soins.
Encephale
2009;(35):
531–7.
[23]
Jiang
T,
Soussignan
R,
Rigaud
D,
Schaal
B.
Pleasure
for
visual
and
olfac-
tory
stimuli
evoking
energy-dense
foods
is
decreased
in
anorexia
nervosa.
Psychiatry
Res
2010;180(1):42–7.
[24]
Askenazy
F.
Anorexie
et
parcours
sensoriel.
Sante
Ment
2012;(168):
43–7.
1
/
5
100%