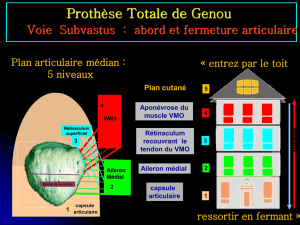
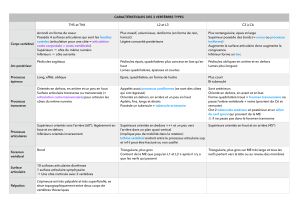
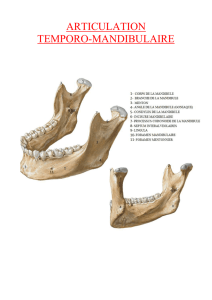
L`articulation temporo

1
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2002-2003
UNIVERSITE DE NANTES
L’articulation temporo-mandibulaire
Par
NUWWAREH Samer
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE
NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. O. RODAT
Ceran :
M
lle
M. GARCON – Assistant Ingénieur
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

2
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2002-2003
UNIVERSITE DE NANTES
L’articulation temporo-mandibulaire
Par
NUWWAREH Samer
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE
NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. O. RODAT
Ceran :
M
lle
M. GARCON – Assistant Ingénieur
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

3
L’articulation temporo-mandibulaire
Introduction
I- Rappels sur l’embryogenèse de l’articulation temporo-
mandibulaire
II- Rappels anatomiques
1) la capsule articulaire
2) les structure articulaires osseuse
3) les cavités articulaires
- les compartiments articulaires
- les surfaces articulaires
- le liquide synovial
4) le ménisque
5) Innervation et vascularisation
- les terminaisons nerveuse
- vascularisation
III- Dissection
1) matériels et méthodes
2) résultats
- la capsule
- l’os articulaire
IV- Application clinique : la perforation du disque articulaire
1) les signes cliniques
2) les Moyens diagnostiques
3) Les causes de l’ankylose vraie
4) les aspects de l’articulation dans le cas d’ankylose
5) le traitement
V- conclusion

4
Introduction
L’articulation tempro-mandibulaire ; Une articulation synoviale entre la tête de la
mandibule avec la fosse mandibulaire et le tubercule articulaire de l’os temporal.
Elle est une articulation très spécialisée car les surfaces articulaires ne sont pas
voilées par de cartilage hyalin mais par tissus fibreux nonvasculairs avec montant
variable des cellules cartilagineux.
Fosse
mandibulaire
Tête de la
mandibule
Tubercule
articulaire

5
Rappel sur l’embryogenèse l’ATM
La formation de l’articulation temporo-mandibulaire débute vers la 8 semaine de la vie intra-
utérine.
A ce stade, le cartilage de Meckel s’étend de la future région mentonnière à la région
de la future oreille moyenne, jouant alors le rôle d’un tuteur pour le premier arc branchial.
L’articulation temporo-mandibulaire résulte de la compression du mésenchyme (du
premier arc branchial) indifférencié situé entre les blastèmes glénoidiens condyliens et
temporaux.
Le disque articulaire dans sa partie externe résulte de la compression du mésenchyme
compris entre ces deux blastèmes.
A la 12
e
semaine, la cavitation s’établit par un processus de mort cellulaire et de
destruction enzymatique, formant dans un premier temps la cavité inférieure et dans un
deuxième temps la cavité supérieure. Cette individualisation résulte de l’activité du
ptérygoïdien latéral
La partie interne du ménisque se forme à partir du tendon du ptérygoïdien latéral, qui
chez l’adulte se maintient sous la forme du ligament de Pinto, qui s’étend du bord postéro-
supérieur interne du disque, au marteau, en passant par la scissure de glaser.
Masséter
Lame osseuse
mandibulaire
Cartilage de
Meckel
Os
mandibulaire
Cartilage de
Meckel
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%