VS = Valence Sociale - Conférence du Territoire de Santé de Paris

Les Urgences
exposé orienté
Problèmes / Perspectives
1
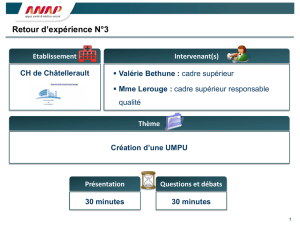
Conférence de territoire de santé Paris –10 avril 2012
Dr Philippe Aillères - pailleres@hpsj.fr

Notre équation
DEFINITION DE L’URGENCE
U = G
(VS = Valence Sociale)
Médecine dans un cadre normal et habituel = bénéfice / risque le plus raisonnable
Médecine d’urgence = bénéfice / risque le plus grave
* S * T * VS


jour/mois/année nom du pole, du service, etc. 4
Nos missions, notre éthique
•Accueillir en permanence sans discrimation d’aucune sorte
•Soulager
•Sauvegarder
•Orienter
•Améliorer l’autonomie (information orientation…)
•Diminuer la iatrogénie (orientation quantité de soin…)
•Améliorer la qualité de vie qui reste (soulager…).
•Être équitable (tri…)
La gestion du flux fait partie de la médecine d’urgence
Cela implique une éthique affirmée :

Les textes – l’histoire
•1986 loi sur l’AMU
•1993 Rapports Steg et Barrier
•1995 Ordonnances –SATU ANACOR
•1997 décrets SAU UPATOU
•2006 décrets structures d’urgences
•2009 HPST Projets de territoire
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
1
/
43
100%