Etude des facteurs associes aux revisions sur protheses totales de

Etude
Etude des facteurs associés aux révisions sur
prothèses totales de hanche (PTH) : rôle du mode
d’ancrage (cimentage) et des constituants prothétiques
(couple de frottement) dans les révisions chirurgicales
Mai 2015

Résumé
Contexte : En France, en 4 ans, le nombre de prothèses totales de la hanche (PTH) implantées a augmenté
d’environ 10%. Lorsqu’une ré-intervention est nécessaire sur une PTH, on parle de révision prothétique,
consistant à retirer puis à remplacer l’ensemble ou une partie des composants prothétiques en place. Le taux
de révision de PTH est de 1% par an chez les patients âgés de plus de 75 ans à l’implantation et de 1,5% par
an chez les moins de 55 ans. Les études de survie et les registres disponibles dans différents pays ont identifié
certains facteurs de risque de révision prothétique. Cependant, le rôle du mode d’ancrage (avec ou sans ciment,
contenant ou non un antibiotique) et le couple de frottement de la PTH restent à déterminer.
Objectif : Etudier, à partir d’une large population de sujets porteurs de PTH de cause ni traumatique, ni
cancéreuse, les relations entre les caractéristiques de la PTH (couple de frottement et mode d’ancrage) et la
survie prothétique à court terme, en prenant en compte les facteurs de risques de révision de PTH (âge, sexe,
comorbidités, co-médications, caractéristiques de l’établissement de pose, …).
Matériel et Méthodes : Il s’agit d’une étude de survie prothétique sur cohorte constituée rétrospectivement à
partir des données du SNIIRAM chaînées aux données du PMSI (étude observationnelle, non contrôlée,
multicentrique). Ont été inclus dans la cohorte, les sujets âgés de 40 ans ou plus à la date d’inclusion, non
jumeaux, résidant en France métropolitaine (hors DOM), ayant bénéficié d’une pose de PTH entre le 01/04/2010
et le 31/12/2011, pour cause non traumatique ni cancéreuse et affiliés au régime général, et suivis jusqu’au
31/12/2013.
Résultats : La cohorte étudiée comprenait 100 191 sujets (âge moyen de 69.5+/-10.8 ans, 57% de femmes),
dont 3142 ont eu une révision prothétique durant le suivi (médiane de 33 mois). Concernant le couple de
frottement, les PTH à couple MoM sont de moins bon pronostic que les 3 autres couples. Les PTH cimentées
avec présence d’antibiotique dans le ciment sont de meilleur pronostic de survie prothétique, après ajustement
sur les autres facteurs de risque de révision prothétique, par rapport aux PTH non cimentées : risque relatif
ajusté de 0.77 [0.70-0.85]. Cette relation est particulièrement marquée chez les femmes. La survie des PTH
cimentées sans présence d’antibiotique n’est pas statistiquement différente de celle des PTH non cimentées.
Conclusion : Le ciment avec antibiotique est de meilleur pronostic à court terme que l’ancrage sans ciment.
Les mécanismes restent à explorer. Le suivi de cette cohorte dans les années à venir apportera des éléments
quant à la survie prothétique et les facteurs associés, à plus long terme.
Cette étude a été réalisée par le pôle d'épidémiologie des produits de santé, Direction scientifique et
de la statégie européenne

Liste des abréviations utilisées :
PTH Prothèse totale de hanche
PMSI Programme de Médicalisation des systèmes d’informations
AM Assurance Maladie
SNIIRAM Système National d’Informations Inter-régimes de l’Assurance Maladie
DCIR Données de Consommations inter-régimes
CCAM Classification commune des actes médicaux
CIM-10 Classification statistique internationale des maladies et des problèmes de santé connexes,
10e révision
LPP Liste des produits et prestations
GHM Groupe homogène de malades
DP Diagnostic principal
DAS Diagnostic associé
DR Diagnostic relié
DCIR Données de consommation inter-régimes
ATC Classification anatomique, thérapeutique et chimique
ALD Affection longue durée
RG Régime général (de l’assurance maladie)
SLM Section locale mutualiste
MSA Mutuelle des salariés agricoles
RSI Régime social des indépendants
CoC Couple de frottement tête en céramique sur cotyle / insert en céramique
CoP Couple de frottement tête en céramique sur cotyle / insert en polyéthylène
CoM Couple de frottement tête en céramique sur cotyle / insert en métal
MoM Couple de frottement tête en métal sur cotyle / insert en métal
MoP Couple de frottement tête en métal sur cotyle / insert en polyéthylène
Insee Institut national de la statistique et des études économiques

Sommaire
1
Introduction ...................................................................................................................................................1
1.1
Contexte................................................................................................................................................1
1.2
Objectif ..................................................................................................................................................3
2
Matériel et Méthodes ....................................................................................................................................3
2.1
Schéma de l’étude ................................................................................................................................3
2.2
Sources de données de l’étude ............................................................................................................3
2.3
Population .............................................................................................................................................4
2.3.1
Critères d’inclusion .......................................................................................................................4
2.3.2
Critères de non inclusion ..............................................................................................................5
2.4
Critère de jugement ..............................................................................................................................5
2.5
Période d’étude .....................................................................................................................................5
2.6
Critères de fin de suivi ..........................................................................................................................6
2.7
Variables d’intérêt .................................................................................................................................7
2.8
Covariables (ANNEXE 2 et ANNEXE3) ................................................................................................7
2.9
Approches statistiques ..........................................................................................................................8
2.9.1
Analyse principale .........................................................................................................................8
2.9.2
Prise en compte de la bilatéralité prothétique ..............................................................................9
3
Résultats .................................................................................................................................................... 10
3.1
Description de la population, des séjours de pose et des PTH inclus (Tableau 1) ........................... 10
3.2
Association des caractéristiques des patients et des séjours de pose, avec les caractéristiques
prothétiques étudiées (Tableau 2 et Tableau 3) ............................................................................................ 13
3.3
Association des caractéristiques prothétiques entre elles (Tableau 4) ............................................. 15
3.4
Association des caractéristiques des patients, des séjours de pose et des caractéristiques
prothétiques avec la survie prothétique (Tableau 5) .................................................................................... 16
3.5
Etude des interactions (Tableau 6) .................................................................................................... 18
3.6
Prise en compte de la bilatéralité prothétique ................................................................................... 19
4
Discussion.................................................................................................................................................. 22
5
Conclusion et perpectives .......................................................................................................................... 25
6
ANNEXES .................................................................................................................................................. 27
7
Liste des figures ......................................................................................................................................... 41
8
Liste des Tableaux ..................................................................................................................................... 41
9
Références bibliographiques ..................................................................................................................... 42

1
1 Introduction
1.1 Contexte
La pose d’une prothèse totale de hanche (PTH) a pour objet le remplacement de l’articulation coxo-fémorale
par un implant prothétique. La coxarthrose primitive ou secondaire constitue l’indication principale des PTH
posées en France
1
; les autres indications de pose étant essentiellement les causes traumatiques, plus
fréquentes chez les sujets âgés, en particulier chez les femmes au-delà de 80 ans
2
.
En France en 4 ans, le nombre d’implantations de PTH a augmenté d’environ 10%
3
. Cette tendance s’observe
dans tous les pays industrialisés
4
, en particulier du fait du vieillissement de la population. Pour environ 80% des
patients, la pose de PTH ne concerne qu’une seule hanche, la pose est dite unilatérale. Pour les 20% de
patients porteurs de 2 PTH, la pose bilatérale n’est réalisée simultanément que dans 0.5 à 3% des cas
5
. Une
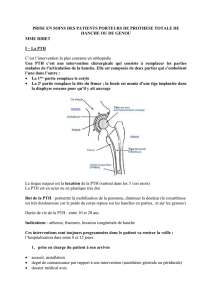
PTH est constituée de 2 à 5 composants : du côté acétabulaire, se trouve un cotyle monobloc (céramique ou
métal) ou un cotyle (métal) +/- un insert modulaire (en céramique en polyéthylène ou en métal) et du côté
fémoral, une tige monobloc (en céramique ou en alliage métallique) ou une tige modulaire +/- un col (solidaire
de la tige ou modulaire) +/- une tête modulaire, en métal. (Figure 1)
Figure 1 : Exemple de composition de PTH
Lorsqu’une ré-intervention est nécessaire sur une PTH, on parle de révision (ou reprise) prothétique : cet acte
chirurgical consiste à retirer puis à remplacer l’ensemble ou une partie des composants prothétiques en place
(fémoral, acétabulaire ou insert). La survie prothétique correspond ainsi à la durée pendant laquelle la PTH
reste implantée sans ré-intervention.
La révision prothétique est une opération plus longue que la primo-implantation car elle nécessite le retrait des
éléments en place, puis une phase de reconstruction osseuse. Le retrait de l’implant va entrainer une perte
osseuse supplémentaire qu’il faudra compenser par un implant de révision plus volumineux et dont l’ancrage
se fait à distance, sur l’os sain. Cet acte opératoire, en lui-même plus difficile, peut de plus s’accompagner de
complications
6
. Les interventions de révision sont donc plus complexes et présentent un taux de complications
post-chirurgicales plus élevé que celui qu’on observe pour les primo-implantations
7
. Avec davantage de PTH
posées, une augmentation du nombre de révisions chirurgicales de prothèses est attendue pour les années à
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
1
/
46
100%