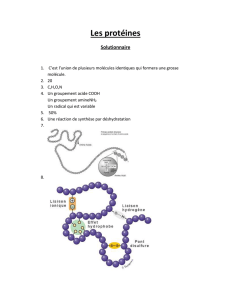
Cours de Biochimie Clinique pour Étudiants Infirmiers

République Démocratique du Congo
ENSEIGNEMENT SUPERIEUR ET UNIVERSITAIRE
INSTITUT SUPERIEUR TECHNIQUE ET SOCIAL
I.S.T.S/GOMA
Agrément définitif : N° 070/MINESU/CAB.MIN/MML/CI/2011 du 29 mars 2011
B.P. 169 GOMA
COURS DE BIOCHIMIE
Dispensé en Première année de Graduat / Sciences Infirmières
Par : CT. MUCHANGA NIYOYITA Emile
Appartenant à l’étudiant(e) : …………………………………………………
Année académique 2013 – 2014

Chimie Clinique
C
CT
T.
.
E
Em
mi
il
le
e
M
MU
UC
CH
HA
AN
NG
GA
A
N
NI
IY
YO
OY
YI
IT
TA
A
1
OBJECTIFS GENERAUX DU COURS
Au terme de l’exploitation de ce cours, les étudiants devront être capables de :
Tracer une ligne de démarcation entre la biochimie (structurale et
métabolique) et la chimie médicale ;
Distinguer les pathologies liées à la non régulation de grands constituants des
organismes vivants (glucides, lipides, protides), les hormones, les vitamines,
chez l’homme sain et malade (montrer aux étudiants les liens entre les
paramètres biochimiques et la pathologie).
Appliquer les méthodes chimiques employées au laboratoire pour le
diagnostic, le contrôle, le traitement et la prévention des maladies
métaboliques.
Identifier les pathologies causées par les substances organiques ou minérales
chez l’homme sain ou chez l’homme malade.
PLAN DU COURS
Chapitre 0 : Généralités sur la chimie clinique
Chapitre 1 : Equilibre acido-basique et électrolytique
Chapitre 2 : Métabolisme phosphocalcique.
Chapitre 3 : Les maladies de régulation du métabolisme des glucides
Chapitre 4 : Les lipides et les maladies cardio-vasculaires
Chapitre 5 : Les maladies liées aux protides
Chapitre 6 : Exploration fonctionnelle rénale
Chapitre 7 : L’exploration fonctionnelle hépatique
Chapitre 8 : les enzymes plasmatiques
Chapitre 9 : Quelques notions d’hormonologie
BIBLIOGRAPHIE
1. Pierre valdiguié, Biochimie clinique 2ème édition, éditions médicales Paris
2000.
2. Struyer L. Biochemistry , 2nd édition, Freeman, San Francisco, 1981
3. Lenhinger A. Biochimistry, 2nd edition, Freeman, San Francisco, 1984
4. P. Boulanger et Cie Biochimie médicale, Masson, 1981
5. Swedi Misenga, cours de chimie clinique, inédit ISTM/Goma, 2010-2011
6. Grabowski T. principes d’anatomie et de physiologie, 2ème édition A de Boeck
1994
7. Dores D. biochimie clinique, édition Maloine, 1994.

Chimie Clinique
C
CT
T.
.
E
Em
mi
il
le
e
M
MU
UC
CH
HA
AN
NG
GA
A
N
NI
IY
YO
OY
YI
IT
TA
A
2
CHAPITRE 0 : GENERALITES SUR LA CHIMIE CLINIQUE
01. Définition
La biochimie clinique ou médicale intègre dans les sciences chimiques appliquées.
C’est en exploitant certaines maladies telles que le diabète sucré, les maladies rénales,
hépatiques ou sanguines que des physiologistes ont pu développer cette science. Elle
permet sur le plan pratique d’interpréter des résultats d’analyse et joue un rôle
important dans le diagnostic des maladies et le contrôle de traitement prescrit par les
cliniciens.
La biochimie médicale (chimie clinique) se définit comme l’étude des
applications des méthodes chimiques employées au laboratoire pour le diagnostic, le
contrôle du traitement et la prévention des maladies.
Cette science comporte deux aspects :
1. aspect clinique (chimie physiologique)
2. aspect technique (chimie analytique)
0.2 État d’équilibre physiologique
L’état d’équilibre physiologique est déterminé par les réactions métaboliques,
les facteurs de régulation et la relation avec l’environnement.
0.2.1. Réaction métabolique
L’être humain est un assemblage d’éléments caractéristiques de son potentiel
génétique qui se constitue peu à peu au cours de son évolution. L’organisme humain
est constitué des molécules qui font l’objet des réactions d’anabolisme (élaboration
de molécules complexes à partir des éléments simples) et le catabolisme (ensemble
des réactions de dégradation des molécules).
L’ensemble de toutes les réactions contrôlées enzymatiquement s’appelle
métabolisme (enzymes catalyseurs biochimiques, biocatalyseurs ou encore
diastases). Les glucides, les lipides et protides subissent un certain nombre de
réactions qui les transforment
en pyruvate (acide pyruvique) :
COOHCOCH
3
: Ce dernier se transforme en acétyl
CoA (CH3 - CO - SCoA) qui est brulé dans le cycle de Krebs et produit de l’énérgie
dont l’organisme à besoin, cette énergie est produite sous forme d’ATP(Adénosine
triphosphate)
0.2.2 Facteurs de régulation
Les facteurs de régulation s’expliquent selon la loi d’action des masses (loi
énoncée par GULBERG ET WAAGE) appliquée aux équations chimiques réversibles.
Soit l’équation :A+B C+D (réaction réversible).
1. réaction directe et
2. réaction inverse.
V1= k1 A . B et V2 = k2 C. D
K1 et k2 sont des constantes spécifiques des vitesses de la réaction 1 et 2. Elles
dépendent d’une réaction à une autre.
1
2

Chimie Clinique
C
CT
T.
.
E
Em
mi
il
le
e
M
MU
UC
CH
HA
AN
NG
GA
A
N
NI
IY
YO
OY
YI
IT
TA
A
3
A l’équilibre V1= V 2=
2
1
k
k
BA DC
= ke. Avec ke constante d’équilibre
si V1=V2 k2. C.D = k1 A.B
si V1 ≠ V2. Déséquilibre, l’équilibre est rompu. Soit V1V2, soit V2V1. Il se
produit toujours une équation entre les corps qui réagissent dans l’organisme.
0.2.3. Relation avec l’environnement
L’organisme humain est considéré comme un système ouvert c'est-à-dire en
relation étroite avec l’environnement. L’être vivant possède des organes qui lui
permettent d’entrer en contact avec le milieu extérieur.
Tube digestif par les aliments ;
Poumon pour l’oxygène ;
Reins pour soupape de sécurité (régulation du milieu extérieur) ;
Effets psychologiques.
0.2. Etat de déséquilibre
Les facteurs précités plus haut conditionnent l’état d’équilibre physiologique.
Si ces derniers sont rompus, il y aura un état pathologique là où les causes doivent
être décelées par les biologistes (techniciens de laboratoire) en vue d’aider les
cliniciens à poser un diagnostic.
0.3. Equilibre hydro électrolytique
L’eau représente, de très loin le constituant le plus abondant de notre
organisme 55 à 70% du poids du corps. Elle participe par ses molécules autant que
par ses ions OH- et H+ à tous les échanges et à de très nombreuses réactions. Son
métabolisme et son étude ne peuvent être dissociés à ceux des électrolytes, en
particulier le sodium (Na), le chlore (Cl) et le potassium (K).
0.3.1 Teneur des organismes en eau et sels minéraux
0.3.2 Teneur en eau
Elle varie :
suivant l’âge (nourrisson 75%, vieillard 60% par extension aux tissus
fibreux ;
suivant l’adiposité, le tissu adipeux étant très pauvre en eau ;
suivant les tissus, les tissus mous et les muscles en particulier étant bien
sûr beaucoup plus riches que les tissus osseux (20 à 25%).
L’eau de l’organisme a deux origines :
o d’une part, elle provient en faible quantité de l’oxydation
aérobique du glucose c'est-à-dire l’apport endogène ;
o et d’autre part, en grande quantité par la voie digestive
(aliments, boissons) c'est-à-dire l’apport exogène.

Chimie Clinique
C
CT
T.
.
E
Em
mi
il
le
e
M
MU
UC
CH
HA
AN
NG
GA
A
N
NI
IY
YO
OY
YI
IT
TA
A
4
Teneur en eau de quelques tissus
Sang total
79%
plasma
89-90%
rein
79-83%
cerveau
75-82%
muscle
73-76%
poumon
79%
Foie
70%
squelette
20-30%
Tissus adipeux
15-20%
L’apport quotidien d’une certaine quantité d’eau est indispensable à la vie. Les
besoins sont évalués en fonction de l’élimination qui varie elle-même en fonction des
conditions extérieures, ou des conditions pathologiques.
Le besoin moyen d’eau chez l’adulte est de deux litres par jour, soit 30ml/kg environ.
Il est beaucoup plus élevé chez l’enfant :
180ml/kg pour le nouveau né ;
125ml/kg à 6 mois ;
100ml/kg à 1 an ;
Etat de l’eau dans l’organisme
Il faut différencier d’une part :
- l’eau libre ou l’eau solvant comprenant l’eau de circulation du sang et des
humeurs, l’eau de transport pour les substances du métabolisme, pour les
calories ; l’eau lacunaire des lipides interstitiels, des séreuses qui est une eau
de soutien, de réserve et d’échange ;
- l’eau liée ou l’eau de combinaison faisant partie intégrante du protoplasme
encore appelée « eau d’inhibition de gel » analogue à l’eau de cristallisation
d’un corps cristallisable (CuSO4 . 5H2O) par exemple. Cette eau résiste à la
congélation et représente environ 10% du poids du corps.
Rôle de l’eau
Le rôle mécanique de transport de calories et des substances variées, de
protection dans le cas du LCR ou de l’amnios de glissement et de lubrification
pour la plèvre, le péricarde ou des articulations ;
Le rôle chimique pour les réactions hydrolyse, d’hydratation ou
d’oxydoréduction par ses ions H+ ;
Le rôle physique enfin par ses ions qui participent au maintient de l’équilibre
acido-basique et par ses molécules (eau solvant). Ainsi, on peut grossièrement
considérer le plasma sanguin comme une solution aqueuse glucosée de sels
minéraux et de protéines.
0.3.2. Teneur en sels minéraux
La teneur en Na+ et Cl- est identique : 0,08% du poids du corps soit environ
3500 à 4300 m mole pour chacun, le potassium K représente 0,2% soit 3600m mole.
Les besoins en sels sont de l’ordre :
- 4 à 6 g/24h pour le Na et le Cl ;
- 3 à 4 g /24h pour le K
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
1
/
76
100%