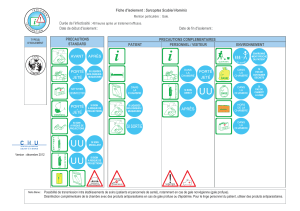
Evolution des recommandations précautions

1
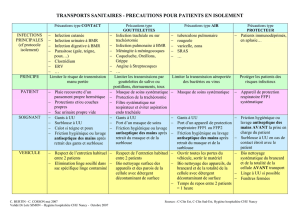
PRECAUTIONS COMPLEMENTAIRES CONTACT
Ne s’appliquent pas aux BMR responsables de traitements antibiotiques difficiles (ERG, C.Difficile, Staph aureus GISA/VISA…) pour lesquelles des recommandations spécifiques sont établies
AVANT 2010
HYGIENE DES
MAINS - (2) lavage antiseptique – PHA si impossible d’effectuer le lavage
- (1) renforcement du lavage et/ou de la désinfection des mains : à chaque
fois qu’il existe une transmission par contact, utiliser un savon
antiseptique ou une SHA en plus du lavage habituel
- (1) lavage des mains après avoir ôté les gants et avant de sortir de la
chambre, avec un savon ATS ou une SHA. Ne plus toucher
l’environnement du malade après avoir ôté les gants et s’être lavé les
mains
- (3) après chaque soin, et à la sortie de la chambre :
o désinfection obligatoire des mains à la sortie (savon
bactéricide ou savon doux plus SHA) et SHA après avoir
fermé manuellement la porte
- (4) après avoir ôté les gants, avant de sortir de la chambre avec un savon
ATS (ou une SHA)
- (5) lavage hygiénique des mains
LAVAGE HYGIENIQUE+ OU - SHA
FRICTION HYDRO ALCOOLIQUE
- R 92 : dans toutes les indications d’hygiène des mains
- immédiatement avant tout contact avec le patient
- immédiatement avant tout soin propre ou tout acte invasif
- après tout contact avec un patient
- après tout contact accidentel avec liquide biologique (lavage savon
doux puis FHA)
- après tout contact avec l’environnement proche du patient
- avant de sortir de la chambre
- R 93 : le fait d’entrer dans la chambre du patient en précautions
complémentaires « C » ne constitue pas à lui seul une indication à
l’hygiène des mains
SHA ++
PORT DE
GANTS - (1) pour tout soin contaminant – après usage, les gants seront retirés dans
la chambre et un lavage des mains sera effectué systématiquement
- (1) port de gants dès l’entrée dans la chambre
- (3) lors d’un contact direct
- (4) lors des soins
- (5) dès l’entrée dans la chambre
PORT DE GANTS + OU – SYSTEMATIQUE SELON LES
RECOMMANDATIONS
- R 94 : pas de gants de façon systématique
o en entrant dans la chambre
o avant soin sur peau saine
o avant de toucher environnement proche du patient
(ne concerne pas Clostridium difficile et ERG)
PAS DE PORT DE GANTS SYSTEMATIQUE
PROTECTION
DE LA TENUE - (1) port de surblouse en cas de contact avec le patient ou avec des
surfaces ou matériels pouvant être contaminés
- (1) surblouse changée au moins une fois par jour, au mieux une fois par
équipe et systématiquement en cas de souillures par des liquides
biologiques – suspendue dans la chambre, pliage intérieur contre
intérieur
- (2) surblouse ou tablier quand contact étendu avec patient ou son
environnement – et lors des soins particulièrement contaminants
- (3) surblouse ou tablier à usage unique en cas de contact direct avec
l’environnement ou le patient
- (4) surblouse en cas de contact, lors de soins et/ou avec des surfaces ou
du matériel potentiellement contaminés
- R 95 : ne pas revêtir systématiquement une protection de la tenue en
entrant dans la chambre
- R 96 : revêtir systématiquement un tablier plastique à usage unique
pour la protection de la tenue, pour tout soin direct (= contact direct)
- Pas de recommandations pour l’environnement, entretien de la
chambre ??

2
AVANT 2010
- (5) surblouse : contact avec patient ou environnement
SURBLOUSE OU TABLIER POUR TOUT CONTACT
PATIENT/ENVIRONNEMENT
TABLIER PLASTIQUE UU SYSTEMATIQUE POUR SOINS
DIRECTS UNIQUEMENT.
PORT DE
MASQUE - (3) en cas de risque de projection
Cf. PRECAUTIONS STANDARD
- R 97 : masque de type chirurgical pour prise en charge d’un patient
présentant une infection respiratoire impliquant un micro-organisme
relevant des précautions complémentaires »C », notamment SARM :
o à proximité du patient à l’intérieur de sa chambre
o lors de soins directs
- ne pas porter de masque
o en entrant dans la chambre
o lorsque le patient ne présente pas d’infection respiratoire
symptomatique, y compris impliquant SARM
- R98 : faire porter un masque au patient présentant une infection
respiratoire à SARM quand il sort de sa chambre, ou malade porteur
d’une infection respiratoire autre que SARM et justifiant des
précautions complémentaires « C »
Cf. PRECAUTIONS STANDARD OU GOUTTELETTES
AUTRES
MESURES
BARRIERE
- (2) chambre individuelle ou regroupement de plusieurs patients porteurs
du même type de BMR
- (3) en cas d’impossibilité de chambre individuelle, regroupement
possible des patients atteints par le même micro-organisme ou à défaut,
mise en œuvre de l’individualisation des soins
CHAMBRE INDIVIDUELLE OU REGROUPEMENT
- R99 : chambre individuelle
- regrouper les patients porteurs de la même BMR dans même
chambre ou même secteur du service
- R100 : dédier personnel soignant à la prise en charge des patients en
précautions complémentaires « C » en période d’épidémie non
contrôlée par les premières mesures
- R101 : ne pas confiner systématiquement dans sa chambre un
patient susceptible de déambuler
CHAMBRE INDIVIDUELLE ++ NE PAS CONFINER LE
PATIENT DANS SA CHAMBRE
ORGANISATION
DES SOINS
- (2) en cas d’intervention de même nature pour plusieurs patients,
terminer par les patients porteurs de BMR
- la porte de la chambre du patient peut être laissée ouverte ou fermée
- R 102 : organiser les soins en tenant compte du risque de
transmission du micro-organisme justifiant des précautions
complémentaires « C »
- R 103 : organiser les soins sectorisés (cohorting de soins) pour les
équipes paramédicales en situation d’épidémie
- R 104/105 : information de tous les acteurs prenant en charge le
patient ; ainsi que plateaux techniques et autres services
- R 106 : ne pas placer le patient en fin de programme ou sur plages
horaires spécifiques pour intervention chirurgicale ou examen
diagnostic ou thérapeutique dès lors qu’un bionettoyage adéquat est

3
AVANT 2010
PRENDRE EN CHARGE LES PATIENTS INFECTES EN DERNIER
réalisé après la prise en charge du patient
- R 107 : ne pas interdire au patient l’utilisation des toilettes ou
douches collectives dès lors qu’un bionettoyage peut être réalisé
INFORMER, ANTICIPER, ADAPTER
GESTION DES
D.M ET AUTRES
EQUIPEMENTS
- (1) le petit matériel doit être entré dans la chambre en quantité limitée
correspondant aux besoins quotidiens
- (1) utilisation maximale d’instruments à usage unique ou réservés
exclusivement au patient
- (2) individualisation du matériel dans la chambre
- (4) matériel : au maximum à usage unique ou dédié au patient
- (2) il n’est pas utile d’éliminer le consommable protégé, en cours
d’utilisation (savon liquide, essuie-mains…)
- (1) dans certaines maladies à transmission oro-fécale, les excréta et le
matériel souillé seront désinfectés dans la chambre, puis transportés sous
double emballage ver le lieu de traitement spécifique, de même pour le
matériel souillé
- (3) DMR : transport en zone sale dans un emballage protecteur pour une
bio décontamination ou bio décontamination sur le site
- (2) mettre le linge dans le sac imperméable prévu à cet effet et fermer le
sac – éliminer le linge par la filière normale du linge hospitalier
- (3) double emballage du linge utilisé, fermé et étanche
- (1) les déchets issus des patients placés en isolement septique suivront la
filière d’élimination des déchets à risque infectieux
- (2) les DAS doivent être éliminés au moins quotidiennement (les déchets
de repas, les essuie-mains et le contenu des poubelles de chambres
peuvent être éliminés par la filière des ordures ménagères)
- (3) déchets solides et liquides contaminés : dès la sortie de la chambre,
double emballage fermé et étanche
- (3) vaisselle :
o vaisselle à usage unique : filière des DASRI
o vaisselle réutilisable, vérification de la qualité du processus
acheminement de la chambre du patient à la cuisine,
nettoyage de la vaisselle et du matériel de transport
ou traitement séparé : détergent, rinçage, eau javellisée à
0.2%, temps de contact de 20 minutes, puis circuit
habituel
- (5) prise en charge du linge et du matériel : standard, mais, avant la
sortie de la chambre :
- R 108 : individualisation du matériel ré-utilisable
- R 109 : limiter le stockage du matériel de soins
- ne pas jeter systématiquement le consommable non utilisé
- R 110 : pas de traitement spécifique :
o de la vaisselle
o des ustensiles
o du linge
- R 111 : déchets : ne pas considérer comme DASRI les DAOM issus
de la chambre du patient (sauf Clostridium difficile)
- éliminer de la chambre les DASRI, de manière pluri-
quotidienne
- R 112 : ne pas décontaminer les urines infectées à BMR avant
évacuation dans le circuit collectif
- R 113 : DMR : même entretien
- R114 : éliminer tous les équipements de protection individuelle
avant de quitter la chambre du patient
comment interpréter R 110 ??
préciser R 109

4
AVANT 2010
o pré désinfection du matériel
o double emballage au moment de l’évacuation du linge et des
déchets
o élimination contrôlée des excrétas septiques (selles, urines…)
PROTECTION DE L’ENVIRONNEMENT +++
GESTION QUI SE RAPPROCHE DE CELLE DES
PRECAUTIONS STANDARD
GESTION DES
VISITES,
CIRCULATIONS
- (2) visiteurs :
o porter une surblouse ou un tablier
o effectuer une antisepsie des mains avant de sortir de la chambre
- (3) familles et visiteurs :
o lavage des mains avant la sortie de la chambre et désinfection
des mains après la sortie
o port de surblouse
- (1) patients : lors du transfert, prévenir le service receveur
- (1) patient : limitation des déplacements
- (4) patient : limitation des transports du patient – si déplacement,
désinfection des mains du patient
PROTECTION IDENTIQUE VISITEURS/SOIGNANTS
CONFINEMENT POUR LE PATIENT
Visiteurs : R115
- hygiène des mains (FHA) mais pas les autres protections demandées
aux soignants
patients : R116
- peuvent aller au plateau technique de rééducation dans les lieux
communs de vie, même si foyer infectieux ouvert – mais mettre en
place des mesures d’hygiène spécifiques (sauf activités de
balnéothérapie)
HYGIENE DES MAINS POUR VISITEURS ET PATIENTS
LEVEE DES
PRECAUTIONS
COMPLEMEN-
TAIRES
CONTACT
- sur prescription médicale
- (2) jusqu’à la sortie en MCO
- R 117 : maintenir précautions complémentaires « C » tout au long
du séjour en MCO
- si décontamination effectuée, elle doit avoir montré son
efficacité avant levée de l’isolement (au moins 2 prélèvements
négatifs pour SARM)
- R 118 : SSR-SLD : levée de l’isolement après plusieurs dépistages
négatifs (au moins 2 pour SARM)
CONDUITE A TENIR POUR LA LEVEE D’ISOLEMENT
IDENTIQUE
ENTRETIEN DE
LA CHAMBRE - (3) journalier : matériels individualisés, décontaminés après utilisation
- (3) après sortie du patient : nettoyage à fond de la chambre avec solution
dD – pour les maladies à D.O et les BMR, désinfection complémentaire
par voie aérienne selon le protocole du CLIN
- ????
- pas de surchaussures
- pas de tapis collants pour les services d’hospitalisation
(1) : « isolement septique, recommandations pour les Etablissements de santé » - 1998 – CTIN – SFHH

5
(2) : « recommandations pour la maîtrise de la diffusion des BMR » 1999
(3) : « guide à l’élaboration d’une procédure d’isolement septique » - sept 2001 – CCLIN Est
(4) : « guide technique d’hygiène hospitalière » - 2004 – CCLIN Sud Est
(5) : « guide pour la formation de nouveaux professionnels en établissements de soins » - 2003 – CCLIN Sud Ouest
1
/
5
100%