CQFD 45

CQFD 45
CQFD 45 (DOSSIER 9 de l’ECN 2008)
Enoncé
Un homme de 23 ans, 60 kg, vivant en Ile de France, sans antécédents particuliers, a présenté au
retour d'un séjour dans le sud-ouest de la France, comme moniteur de colonie de vacances, une
pharyngite érythémateuse, sans amygdalite, avec 38°C de température, traitée en ville de manière
symptomatique, par paracétamol. Trois jours plus tard, la température est à 39°C. Il est admis aux
urgences de l'hôpital. Il est confus, obnubilé, somnolent. La température corporelle est à 39°C, la
fréquence cardiaque est à 100/min, la fréquence respiratoire est à 16 cycles par min, la tension
artérielle est à 100/60 mmHg. L'examen clinique met en évidence au niveau des pieds des macules
violacées qui ne s'effacent pas à la pression et une raideur méningée.
Question N°1
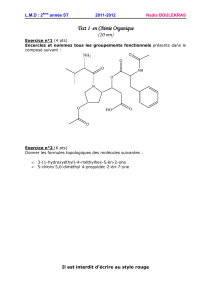
Quel diagnostic évoquez-vous? Justifiez votre réponse.
Question N°2
Quels sont les examens complémentaires à visée diagnostique à effectuer en urgence, sans que cela
retarde la mise en route du traitement, et quels résultats les plus probables en attendez-vous dans ce
contexte, dans les heures et dans les jours suivants?
Question N°3
Quel traitement urgent effectuez-vous, éventuellement, avant tout geste diagnostique?
Question N°4
Quel agent infectieux le plus probable suspectez-vous dans ce contexte? Quel est son habitat et
quelle est la physiopathologie de cette infection? Quels sont les éventuels facteurs favorisants
innés?
Question N°5
Quel est le suivi clinique et hématologique de ce patient compte tenu des manifestations cutanées?
Question N°6
Quels sont les principes du traitement?
Question N°7
Quelles sont les mesures préventives?
Quels en sont les critères de mise en oeuvre?
Question N°8
Sous traitement adapté, l'évolution est rapidement favorable : la fièvre baisse avec amélioration des
signes cutanés et disparition des signes neurologiques. Au 9ème jour de l'évolution du tableau
clinique, le patient ressent brutalement une douleur précordiale aiguë. Il a 38°C de température et
des gonalgies bilatérales.
Quelle est l'interprétation de l'électrocardiogramme ci-joint?
Question N°9
Quel est le mécanisme le plus probable de ces manifestations et quel est le traitement indiqué?
Justifiez votre réponse.

CQFD 45

CQFD 45
CORRECTION du Dossier9 de l’ECN 2008
Q1/
14 pts
Purpura fulminans (purpura infectieux sévère) avec méningite aiguë purulente
probablement à Méningocoque, devant :
3
5
Terrain : adulte jeune, sans antécédents particuliers
Prodromes : pharyngite érythémateuse (point de départ ORL), fébricule à 38°C
Tableau aigu d’installation brutale
Clinique :
- Sepsis grave : fièvre à 39°C (> 38°C), tachycardie (FC > 90/min)
- Altération des fonctions supérieures (confusion, obnubilation, somnolence), sans
signes focaux
- Syndrome méningé fébrile : raideur de nuque
- Lésions cutanées : purpura vasculaire extensif avec au moins un élément nécrotique
ou ecchymotique supérieur à 3 cm de diamètre
Contage possible : séjour en collectivité d’enfants
Argument de fréquence et de gravité devant ce tableau de purpura fébrile, urgence
vitale
1
1
1
1
1
1
Q2/
14 pts
Aucun examen ne doit retarder la mise en route de l’antibiothérapie
A visée diagnostique on réalisera :
Hémocultures aéro-anaérobies, répétées à la recherche d’une bactériémie à
méningocoque (méningococcémie)
Ponction lombaire (dès que le patient est stabilisé) pour analyse du LCR
- macroscopique : liquide clair au début (sidération méningée) puis trouble, purulent
- biochimique : hypoglycorachie (< 0,4 X glycémie) + hyperprotéinorachie (> 1 g/L)
- cytologique : hypercellularité à prédominance de polynucléaire neutrophiles (> 10),
possible sidération méningée au début avec < 100 éléments/mm3
- bactériologique : examen direct avec coloration de Gram (diplocoque Gram
négatif), culture (identification du type du méningocoque) et antibiogramme
- recherche d’antigènes solubles : positive en cas de méningocoque A ou C
- virologique : PCR HSV dans le LCR négative
Prélèvement cutané d’une lésion purpurique pour examen bactériologique (examen
direct et culture) : recherche de méningocoques
Biologie standard :
- NFS, plaquettes : hyperleucocytose à polynucléaires neutrophiles, thrombopénie
- CRP, procalcitonine : élevées (syndrome inflammatoire, bactérien)
- Ionogramme sanguin : possible hyponatrémie (SIADH)
- Glycémie : interprétation de la glycorachie, possible hyperglycémie de stress
- Calcémie (+ albuminémie)
Recherche de signes de sepsis grave :
- urée, créatininémie : insuffisance rénale
- gaz du sang, lactates sanguins : acidose métabolique, hyperlactatémie
- hémostase : TP, TCA, fibrinogène, D-dimères, PDF (signes de CIVD)
- bilan hépatique : cytolyse de choc (ASAT, ALAT élevées), cholestase (Gamma
GT, bilirubine, phosphatases alcalines élevées)
2
2
1
1 + 1
1 + 1
1
1 + 1 + 1
1
1
1

CQFD 45
Q3/
6 pts
Urgence thérapeutique, pronostic vital engagé
Pose de voies veineuses périphériques
Antibiothérapie avant tout geste diagnostique, active sur les germes responsables de
purpura fulminans (méningocoque, pneumocoque), bactéricide, forte dose, à bonne
diffusion méningée, parentérale (intraveineuse ou à défaut intramusculaire) : céfotaxime
ou céftriaxone. (3 points seulement si C3G)
Traitement symptomatique du sepsis grave : oxygénothérapie nasale pour SpO2 > 95%,
remplissage vasculaire par solutés salés isotoniques (500 cc/15 min) à répéter selon la
réponse tensionnelle, monitorage cardiotensionnel, saturomètre
6
Q4/
9 pts
Neisseria Meningitidis, bactérie diplocoque à Gram négatif aérobie, sérotype A, B, C,
Y ou W135
2
Habitat : portage rhinopharyngé de l’homme
2
Physiopathologie :
Transmission interhumaine directe par voie aérienne à partir d’un porteur sain ou
d’un malade
Colonisation initiale du nasopharynx par le méningocoque ;
Diffusion (chez un faible pourcentage de sujets) par voie hématogène jusqu’aux
méninges (responsables de méningite purulente), le passage dans la circulation
sanguine est responsable de bactériémie : méningococcémie, à l’origine des lésions
purpuriques (troubles de l’hémostase, CIVD, thrombopénie, vascularite septique)
3
Facteurs favorisants innés : déficit en fraction terminale du complément (C6, C7),
asplénie congénitale
2
Q5/
13 pts
Entourer les éléments cutanés (suivi de l’extension du purpura + apparition d’un purpura
nécrotique, fulminans)
Surveillance (monitorage cardiotensionnel, saturomètre) et recherche de signes de
choc : constantes hémodynamiques (fréquence cardiaque, tension artérielle), diurèse,
température, fréquence respiratoire, SpO2, marbrures, extrémités froides
Surveillance neurologique + surveillance de l’état de conscience
Recherche de complications hémorragiques
Recherche de signes d’insuffisance surrénale aiguë
2
1
3
2
1
NFS, plaquettes : thrombopénie
Bilan d’hémostase à la recherche d’une CIVD : TP, TCA, fibrinogène, facteurs de
coagulation (V, VII, VIII), PDF, D-Dimères, complexes solubles (signes de CIVD)
1
1 + 1 + 1
Q6/
12 pts
Urgence vitale - Hospitalisation en USI - réanimation
Mise en condition : repos au lit, à jeun, voies IV périphériques, oxygénothérapie nasale
pour SpO2 > 95%, pose de scope cardiotensionnel, oxymètre de pouls, en cas
d’aggravation de l’état de conscience intubation orotrachéale et ventilation mécanique
2
Traitement étiologique : antibiothérapie parentérale intraveineuse en urgence,
bactéricide, active sur le méningocoque, à bonne diffusion méningée, forte dose, par
bêtalactamine, C3G (céftriaxone ou céfotaxime), adaptée à la sensibilité du germe à
l’antibiogramme +/- associée à un glycopeptide (vancomycine) et à la déxaméthasone.
Durée totale de 7 jours
2
2
3
1
Traitement symptomatique du sepsis grave : remplissage vasculaire par sérum
physiologique (solutés cristalloïdes) 500 cc/15 min à répéter pour maintenir une PAM >
65 mmHg, réhydratation et rééquilibration hydro électrolytique
2

CQFD 45
Antipyrétiques : paracétamol (1g x 4/jour IV)
Prévention des complications de décubitus et de réanimation : anti-coagulation
préventive du risque thromboembolique veineux, nursing, protecteur gastrique en
prévention de l’ulcère de stress
Surveillance rapprochée clinique : constantes (pouls, PA, température, fréquence
respiratoire, diurèse, SpO2), état cutané (extension du purpura), neurologique
(conscience) et para clinique : régression du syndrome inflammatoire (NFS, CRP),
négativation des hémocultures, complications (TP, TCA, fibrinogène, ionogramme
sanguin, urée, créatininémie)
Q7/
12 pts
Déclaration obligatoire à la DDASS du cas de méningite à méningocoque (signalement
en urgence et notification) : enquête autour du cas (recherche des sujets contacts)
2
Isolement respiratoire du patient (port de masque) jusqu’à 24h d’antibiothérapie
2
En urgence, par téléphone
Antibioprophylaxie par Rifampicine pendant 48 heures, débutée en urgence et au
plus tard dans les 10 jours après le dernier contact avec les cas, pour les sujets contacts
(personnes en contact direct avec le cas dans les 10 jours qui précèdent la maladie) :
enfants, moniteurs partageant les activités, sujets sous le même toit, personnel soignant.
En cas de contre-indication à la rifampicine : céftriaxone ou ciprofloxacine.
Suppression du portage du cas : le traitement par C3G supprime le portage.
2
1 + 1
1
1
Vaccination préventive s’il s’agit d’un méningocoque du groupe A, C, Y ou W135, à
réaliser le plus tôt possible, au maximum dans les 10 jours suivant le diagnostic, pour
les membres de la famille ou de la collectivité qui auront des contacts répétés avec le cas
dans les semaines à venir.
2
Q8/
11 pts
ECG 12 dérivations, DII long
Rythme sinusal régulier à 55/min
Troubles de la repolarisation : sus-décalage du segment ST
diffus, circonférentiel et non systématisé, particulièrement net en D2, V3, V4.
Absence de signe en miroir
Complexes QRS fins et axe normal
4
2
Conclusion : tableau évocateur de péricardite aiguë
5
Q9/
9 pts
Péricardite aiguë de mécanisme immunologique (complexes immuns circulants),
inflammatoire, réactionnel, post-méningococcique
Arguments : fièvre, arthrites des genoux et péricardite survenant 5 à 10 jours après le
début du traitement adapté chez un patient sans signes de gravité clinique
5
Traitement par anti-inflammatoires non stéroïdiens (ou aspirine)
+ corticothérapie systémique de courte durée, per os, associée aux mesures adjuvantes
(régime pauvre en sel, supplémentation potassique)
Repos au lit
Arrêt et contre-indication des anticoagulants
Surveillance clinique (signe de myocardite, douleurs), ECG, bilan inflammatoire (VS,
CRP), ETT
2
2
 6
6
 7
7
1
/
7
100%