prise en charge d`une paralysie diaphragmatique

Paralysie diaphragmatique
bilatérale et kinésithérapie
Anne Freynet CHU Bordeaux

Cas clinique… mais encore...
•Kinésithérapie ET muscle squelettiques +++
•BPCO et renforcement Q4 +++
•Maintenant: muscle diaphragme +++
important à évaluer
•Et aussi en réa +++
•Chez le patient I/V

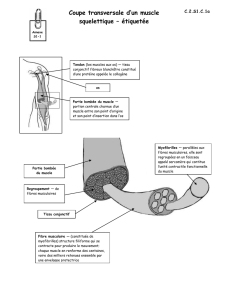
Le muscle Diaphragme
•Muscle qui sépare les cavités thoracique et
abdominale
•1 partie tendineuse et 1 partie musculaire
•Piliers (portion verticale)
•Coupoles (Partie sterno-chondro-costale,
horizontale)
•2 Muscles digastriques reliés par un centre
tendineux (centre phrénique)


Les nerfs phréniques: portion
cervicale
•Issus de la branche antérieure du 4ème nerf cervical
•Portion cervicale: face antérieure du muscle scalène
•Entre dans le thorax entre l’artère et la veine
Subclavière
•A gauche: longe le canal thoracique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%