IFSI Rabelais Module fixe Cardiologie M. Ponce L`OEDÈME AIGU

IFSI Rabelais
Module fixe Cardiologie
M. Ponce
L’OEDÈME AIGU DU POUMON (OAP)
1. Définition
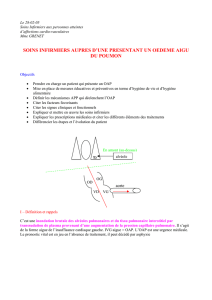
Envahissement progressif (ou brutal) des alvéoles pulmonaires par
du plasma sanguin (exsudat plasmatique) ayant traversé la paroi
capillaire à la suite d’une élévation de la pression capillaire
pulmonaire.
Cet envahissement par l’œdème des espaces interstitiels, puis des
alvéoles, provoque une hypoxie aiguë et sévère expliquant la gravité
habituelle de ce tableau clinique où le pronostic vital peut être mis en jeu.
(vocabulaire : signe, symptôme, syndrome, tableau clinique
2. Etiologies (causes)
a. Décompensation aiguë d’une insuffisance cardiaque (qui cause une
augmentation de pression dans la circulation pulmonaire).
La faiblesse de la pompe du cœur gauche entraîne une stagnation de
sang dans la circulation pulmonaire. (insuffisance ventriculaire gauche)
(réaliser un schéma anatomique pour mieux comprendre les mécanismes physiopathologiques)
b. HTA, troubles du rythme
c. Altération de la perméabilité des capillaires pulmonaires par des agents
infectieux (virus de la grippe, bactérie,…) ou toxique
d. Surcharge hydrique (hypervolémie)
(apport trop important ou trop rapide, vigilance sur les débits des perfusions)
e. Déficit en protéines
f. Choc anaphylactique (réaction allergique majeure)
3. Symptômes
a. Détresse respiratoire aiguë avec dyspnée brutale (respiration difficile
avec geignements et prolongements du temps d’expiration). Cette
détresse est souvent nocturne.
b. Polypnée angoissante (obligation pour le malade de rester en position
assise)
c. Râles à l’auscultation des poumons (avec crépitants) prédominants aux
bases
d. Toux (incessante qui va ramener les crachats)
e. Crachats mousseux rosés caractéristiques
f. Cyanose
g. ↑ FC, ↓ PA
h. (œdèmes des membres inférieurs)
i. Agitation et angoisse (sentiment de mort imminente)
j. Signes d’insuffisance cardiaque préexistante : hépatomégalie,
turgescence des jugulaires,…
4. Diagnostic
a. Auscultation
b. ECG qui retrouve une cause (IDM, TR,…)
c. Gaz du sang (renseigne sur le pronostic)

IFSI Rabelais
Module fixe Cardiologie
M. Ponce
d. Radiographie de thorax (trame vasculaire aussi nette au sommet qu’aux bases,
puis, flou péri-hilaire et périvasculaire, puis images floconneuses à prédominance
hilaire dites en « ailes de papillon »)
5. Traitement (médicamenteux sur prescription médicale)
a. Pose d’une voie veineuse périphérique (protocole possible)
b. Oxygénothérapie (pour améliorer l’oxygénation des tissus) ; 2 à 8 L/mn
c. Diurétiques IV (Lasilix®, Burinex®)
d. Vasodilatateur veineux pour le traitement des symptômes en ↓ la
pression dans la circulation pulmonaire
e. Cardiotonique (pour une correction de la chute du débit cardiaque)
f. Relever le buste du patient et baisser les jambes
g. Deux bouffées de Trinitrine sublinguale puis traitement en IV
h. En présence d’une complication consécutive à un IDM : Dobutamine®
ou Dopamine® en seringue auto-pulsée (SAP)
i. En cas d’agitation ; faibles doses de Diazépam (VALIUM®)
j. (Parfois pratique de saignées)
k. Traitement de la cause
L’association d’injection intraveineuse de diurétiques et l’oxygénothérapie
nasale apporte un soulagement rapide.
6. Rôle infirmier (accueil, installation et soins), prise en charge en USIC
a. Préparer la chambre
Chambre prête (lit, pied à perfusion ou potence, seringues
électriques, pistolet ou bassin, nécessaire au recueil des urines,
scope,…)
Source d’oxygène (prise O2, manomètre, raccord, sonde à O2)
Chariot d’urgence à disposition en permanence
b. Accueil et évaluation rapide de l’état du patient (la fonction
respiratoire trop dégradée peut nécessiter une mise sous
assistance ventilatoire, anticiper la préparation et la vérification du
matériel : Respirateur et sonde d’intubation, aspiration,
laryngoscope (piles, ampoule) qui doivent normalement être sur le
chariot d’urgence.
c. Installer le patient : position assise ou ½ assise
d. Mettre sous 02 par sonde nasale ou lunettes à O2 ou masque réserve
e. Poser une perfusion (si non en place, cathéter de gros calibre si
possible), Glucose à 2,5 ou 5% (c’est une voie d’abord, faible débit, pas
de surcharge !)
f. Relevé des constantes vitales ; monitorage du patient : PA (Dynamap),
FC (électrodes, scope), Sat en 02 (saturomètre), FR)
g. Rassurer le patient qui est très angoissé (dès que possible)
h. Appliquer les prescriptions médicales (mise en œuvre du TTT)
i. Réaliser le bilan sanguin :
- TP TCA
- NFS Plaquettes VS
- Ionogramme sanguin
- Enzymes cardiaques

IFSI Rabelais
Module fixe Cardiologie
M. Ponce
- Groupe rhésus
- T3, T4, TSH
- Gaz du sang
j. Réaliser un ECG
k. Les éléments de surveillance clinique :
La respiration
- Surveillance de la fréquence respiratoire et de la saturation
en O2
- Coloration des téguments (cyanose, pâleur)
- Diminution attendue de : la dyspnée, la cyanose, la polypnée,
des sueurs (efficacité du traitement)
- Amélioration de : la saturation en O2, la gazométrie
- Normalisation de la fréquence respiratoire
- Surveillance des expectorations (qualité / quantité)
La diurèse (Diurèse à noter)
- Elle doit être abondante
- Surveillance horaire en cas d’OAP massif
- Surveillance journalière, par recueil systématique des urines
- La pose d’une sonde urinaire se discute : Justifiée en cas
d’OAP massif et pour le confort du patient les 1ères 24h
- POSE DE LA SONDE URINAIRE = ASEPTIE ++
Les constantes (en complément)
- Tension artérielle, en cas de chute prévenir le médecin et
arrêt des dérivés nitrés
- Fréquence cardiaque
Les oedèmes (périmètre, signe du godet, …)
- Les membres inférieurs et le poids (diminution attendue, effet
des diurétiques)
l. Surveillance biologique sur ionogramme sanguin dont kaliémie et
natrémie
m. Réaliser un bilan liquidien – bilan entrées/sorties (restriction hydrique à
500 mL par jour sur P.M.)
n. Réaliser une feuille de surveillance
o. Maintenir le patient au lit
p. Mettre le patient d’emblée à jeun puis sur prescription médicale
q. Surveillance du respect du régime pauvre en sel (prescription médicale)
limiter les apports riches en sel (charcuterie, conserves
industrielles, fruits de mer, eaux gazeuses,…)
Education de la famille et entourage
Appel à la diététicienne
7. Complications
a. Défaillance cardiaque - rapide – en l’absence de prise en charge
b. Infection pulmonaire secondaire – quelques jours - (couverture ATB)
8. Examens complém. : Echographie cardiaque et radiographie thoracique
1
/
3
100%