Prise en charge des troubles du comportement lors d un

La Lettre du Neurologue - n° 2 - vol. II - avril 1998 61
MISE AU POINT
a prise en charge des troubles du comportement lors
d’un syndrome démentiel est essentielle dans le
suivi des patients pour retarder, et même éviter, le
plus grand nombre possible d’institutionnalisations, et pour
soulager les proches, souvent épuisés avec l’avancée dans la
maladie. L’origine d’un trouble du comportement comme des
hallucinations ou un état d’agitation peut être très variée ;
c’est pourquoi le même symptôme pourra être traité diffé-
remment suivant la cause. Cette diversité des étiologies rend
nécessaire la pluridisciplinarité des compétences des consul-
tations mémoire, unités fonctionnelles dédiées à la prise en
charge des démences. Pour suspecter qu’un trouble du com-
portement est lié à un syndrome démentiel il est nécessaire de
s’assurer que cette conduite est considérée par les proches
comme un changement dans les habitudes sociales ou affec-
tives du sujet, ce qui rend obligatoire l’entretien avec un tiers.
Celui-ci permettra aussi de préciser le début des troubles et
leur chronologie de survenue, guidant la conduite à tenir
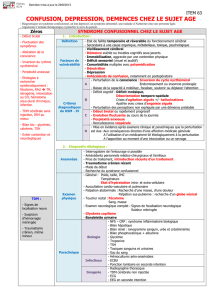
(figure 1).
LES TROUBLES DU COMPORTEMENT AIGUS OU SUB-
AIGUS
Une décompensation comportementale brutale ou rapide doit
faire rechercher en premier lieu une symptomatologie confu-
sionnelle, en particulier une inversion nycthémérale, une
modification de l’activité psychomotrice, des illusions per-
ceptives et une dégradation rapide des fonctions cognitives
inexplicable par la seule cause du syndrome démentiel. Le
patient ne peut que rarement orienter le clinicien sur l’origine
du syndrome confusionnel ; seul le proche aura noté une posi-
tion de la main sur l’épigastre orientant vers l’estomac, sur le
thorax orientant vers une cardiopathie, des déplacements plus
fréquents aux toilettes, quand cela est encore possible ou une
récente incontinence évoquant une pathologie urinaire. La
fièvre pourra manquer lors d’une pathologie infectieuse,
l’émission de selles pourra persister malgré un sévère fécalo-
me... C’est pourquoi un bilan clinique soigneux et paracli-
nique minimal (biologie standard, examen des urines, abdo-
men sans préparation, radio de poumons, ECG, parfois EEG)
est indispensable. Une alcoolémie peut être justifiée. En
dehors des pathologies intercurrentes, plusieurs thérapeu-
tiques peuvent être à l’origine d’un syndrome confusionnel.
Dans notre pratique quotidienne, la classe des neuroleptiques
est la première à l’origine de syndrome confusionnel. Le seul
vrai diagnostic différentiel avec la confusion, par définition
secondaire à une autre pathologie, est la fluctuation de la
symptomatologie observée lors de démence à corps de Lewy.
La répétition des épisodes inexpliqués et les caractéristiques
de la démence permettront de l’identifier. Le traitement des
troubles du comportement lors de confusion est celui de la
cause, c’est-à-dire une antibiothérapie, une hydratation, des
lavements... Un traitement symptomatique n’est justifié que
Prise en charge des troubles du comportement
lors d’un syndrome démentiel
●
F. Lebert*
* Centre de la Mémoire, Hôpital Roger-Salengro,
Centre Hospitalier Universitaire, Lille.
L
■L’évaluation comportementale lors de syndrome démen-
tiel nécessite la présence d’un proche.
■L’évaluation comportementale peut contribuer au dia-
gnostic du type de maladie neurodégénérative comme dans
le cas des démences frontotemporales.
■Un trouble aigu du comportement est du à une patholo-
gie somatique surajoutée ou à une thérapeutique mal tolé-
rée jusqu’à preuve du contraire.
■Le traitement d’un trouble du comprtement (agitation,
hallucination, trouble de l’humeur, etc.) dépend de sa
cause.
■Les neuroleptiques sont les psychotropes les plus mal
tolérés lors de syndrome démentiel.
POINTS FORTS
POINTS FORTS

MISE AU POINT
La Lettre du Neurologue - n° 2 - vol. II - avril 1998
62
pour pouvoir examiner le malade, réaliser les examens com-
plémentaires et protéger le malade et son entourage des
conséquences des troubles comportementaux. Les sédatifs de
demi-vie courte sont à préférer. Les carbamates et les antihis-
taminiques sont habituellement bien tolérés, même lorsque
les doses doivent être augmentées. La posologie dépend de la
sévérité des troubles, de la dangerosité de la situation et de la
sensibilité du patient. Le méprobamate peut être utilisé de
750 à 1600 mg/j, l’hydroxyzine de 75 à 300 mg/j. Toutefois,
la non-réalisation de protocoles en double aveugle dans ce
domaine ne permet pas de donner de recommandations défi-
nitives.
LES TROUBLES DU COMPORTEMENT DE PLUS
LONGUE DUREE
En premier lieu, une identification qualitative des manifesta-
tions comportementales doit être réalisée afin de les rattacher
à une pathologie. Elles peuvent être en rapport avec une mala-
die psychiatrique surajoutée, préexistant au syndrome démen-
tiel comme une psychose maniaco-dépressive, ou de survenue
récente comme un épisode dépressif. L’entretien psychia-
trique permettra de faire la différence entre les modifications
comportementales observables dans une maladie
d’Alzheimer, par exemple, et les manifestations d’une mala-
die psychiatrique. L’entretien psychiatrique avec le patient et
avec un proche orientera ensuite vers le type de syndrome
démentiel, maladie d’Alzheimer, démence frontotemporale
ou démence à corps de Lewy, confirmant le diagnostic précé-
demment fait ou le remettant en question. Cette différence est
nécessaire pour le choix thérapeutique des molécules et la
posologie nécessaire. L’évolution des connaissances en
matière de syndrome démentiel, avec l’individualisation des
démences non Alzheimer, a fait revoir la validité d’anciens
outils et en a généré de nouveaux. Ainsi, les critères de Wells,
créés pour différencier dépression et démence en faisant réfé-
rence, sans l’exprimer, aux symptômes rencontrés dans la
maladie d’Alzheimer, ont perdu de leur pertinence avec
l’existence des démences frontotemporales, qui répondent
fréquemment aux critères de dépression d’après Wells (1).
Parmi les nouveaux outils d’évaluation des manifestations
psychiatriques aidant à la différenciation des pathologies et
au suivi des thérapeutiques, le psychiatre pourra utiliser des
entretiens semi-structurés (Neuropsychiatric inventory, par
exemple), des questionnaires destinés aux proches
(Questionnaire de dyscontrôle comportemental...), des outils
de diagnostic (Frontotemporal behavioural scale, Frontal
Behavioural Inventory...). L’entretien avec les proches per-
mettra aussi une analyse du contexte familial et social de sur-
venue des troubles qui peut les influencer.
L’année 1997 a vu la parution de “guidelines” pharmacolo-
giques pour le traitement des démences, comprenant l’abord du
traitement des troubles du comportement (2). Ces symptômes
ont été appelés “Behavioral and psychological signs and symp-
toms of dementia (BPSSD) (3).
Lors de manifestations psychotiques ou d’agitation
◗ Les antipsychotiques sont rapportés comme étant de faible
efficacité, équivalents entre eux, ayant de sévères effets indé-
sirables comme la sédation et l’aggravation de l’altération
cognitive, avec confusion, hypotension, effets anticholiner-
giques et effets extrapyramidaux nécessitant d’utiliser des
posologies très faibles. Ils rappellent que la survenue des
effets secondaires est beaucoup plus fréquente lors de syn-
dromes démentiels. Les effets extrapyramidaux seraient moins
fréquents avec la rispéridone et la clozapine mais pas les effets
secondaires en général.
◗ Les benzodiazépines sont indiquées pour les manifestations
d’anxiété, avec une préférence pour ceux n’ayant pas de méta-
bolites actifs comme le lorazépam et l’oxazépam.
◗ La carbamazépine, le valproate, la trazodone, la buspiro-
ne et les inhibiteurs de la recapture de la sérotonine pour-
raient être indiqués dans les états d’agitation compte tenu des
résultats de la littérature.
◗ En revanche, lithium et bêtabloquants ne sont pas recom-
mandés.
Les manifestations dépressives
Elles peuvent d’abord être améliorées par le contexte de vie
et par des méthodes de stimulation (sorties...) avant d’utiliser
les thérapeutiques pharmacologiques. Les inhibiteurs de la
recapture de la sérotonine sont choisis préférentiellement en
raison de leurs faibles effets secondaires, mais pas exclusive-
ment ; la venlafaxine, inhibiteur de la sérotonine et de la
noradrénaline, pourrait être intéressante chez certains
patients. En revanche, ceux ayant des effets anticholiner-
giques sont exclus. En cas de non-réponse aux antidépres-
seurs, ils n’excluent pas l’utilisation de la sismothérapie, de
préférence unilatérale.
Les troubles du sommeil
Ils persistent après les mesures d’hygiène de vie habituelles
(suppression du café, alcool...) et peuvent être traités préféren-
tiellement par du zolpidem ou de la trazodone.
Ces consignes sont une avancée importante vers une approche
spécifique des troubles du comportement lors d’un syndrome
démentiel, c’est-à-dire différente de la prise en charge des
mêmes symptômes lors de maladies psychiatriques, mais une
analyse sémiologique plus fine permettrait sans doute encore de
meilleurs résultats. Ainsi, dans l’agitation, l’instabilité psycho-
motrice semble particulièrement sensible à la trazodone (4),
alors que parmi les manifestations psychotiques, les hallucina-
tions seraient améliorées par des agents cholinergiques (5). La
mise en évidence récente de l’effet délétère des neuroleptiques
lors de la démence, et pas seulement de la démence à corps de
Lewy (6), laisse espérer l’apparition de protocoles thérapeu-
tiques sur les traitements des troubles du comportement.

MISE AU POINT
INFORMATIONS ET AIDES AUX PROCHES
L’explication de la raison des modifications comportemen-
tales lors d’un syndrome démentiel est capitale pour éviter les
fausses interprétations et les déductions hâtives comme : “il le
fait exprès..., c’est pour me déplaire..., il ne s’est jamais remis
de sa retraite...”. La compréhension du lien entre les change-
ments de comportement et la maladie neurologique est indis-
pensable pour éviter les conditions favorisant l’apparition des
troubles comme la mise en échec, l’entraînement par la répé-
tition permanente, l’interrogation de façon répétée du malade
sur sa santé, l’absence d’aide pour des tâches devenues non
réalisables par le patient ou à l’inverse, une aide permanente
même lorsqu’il sait encore les effectuer seul. L’infantilisation
avec un discours éducationnel est également mal tolérée et
néfaste. Le proche doit arriver progressivement à une maîtri-
se de son propre comportement vis-à-vis du malade ; cela
peut nécessiter plusieurs mois ou années et rend indispen-
sables la répétition des informations de notre part ainsi qu’un
accompagnement. Des adaptations de locaux doivent parfois
être envisagées, comme le retrait de glaces, quand l’image du
patient alimente un syndrome délirant, ou des clés sur les pla-
cards, lorsque des objets non alimentaires comme des pro-
duits d’entretien risquent d’être consommés. Le choix des
vêtements doit être discuté ; l’utilisation de fermetures Eclair
placées dans le dos peut permettre des déshabillages inadap-
tés moins fréquents. Des vêtements insuffisamment doux et
trop serrés peuvent favoriser des illusions cénesthésiques. Si
les proches gardent avant tout leur rôle de “famille”, ils
deviennent aussi les acteurs principaux des soins. Ils doivent
connaître la possibilité d’une protection juridique d’urgence
pour les actes de la vie civile, la sauvegarde de justice. Une
information sur les signes permettant d’identifier un syndro-
me confusionnel et sur la conduite à tenir permet d’éviter des
aggravations brutales nécessitant une hospitalisation. Si le
maintien à domicile est de règle, il faut savoir hospitaliser
brièvement les patients dans des unités adaptées pour recher-
cher un facteur surajouté ou équilibrer un traitement. Préparer
les proches à ce type d’hospitalisation est souhaitable. ■
RÉFÉRENCES BIBLIOGRAPHIQUES
1. Lebert F., Pasquier F., Luauté J.P. De la pseudo-démence dépressive à la
dépression pseudo-démentielle. In : Les démences fronto-temporales. Masson :
Paris, 1995 : 145-52.
2. American Psychiatric Association. Practice guidelines for the treatment of
patients with Alzheimer’s disease and other dementias of late life. Am J
Psychiatry 1997; 154 (suppl) : 1-39.
3. Homma A., Brodaty H., Bruno G. et coll. Clinical trials of treatment for non-
cognitive symptoms of dementia. Alz Dis Associ Dis 1997 ; 11 (suppl 3) : 54-5.
4. Lebert F., Pasquier F., Petit H. Behavioral effects of trazodone in Alzheimer’s
disease. J Clin Psychiatry 1994 ; 55 : 536-8.
5. Cummings J.L., Gorman D.G., Shapira J. Physostigmine ameliorates the delu-
sions of Alzheimer’s disease. Biol Psychiatry 1993 ; 33 : 536-41.
6. McShane R., Keene, Gedling K. et coll. Do neuroleptic drugs hasten cognitive
decline in dementia? Prospective study with necropsy follow up. BMJ 1997 ; 314 :
266-70.
La Lettre du Neurologue - n° 2 - vol. II - avril 199864
1
/
3
100%