syndrome confusionnel

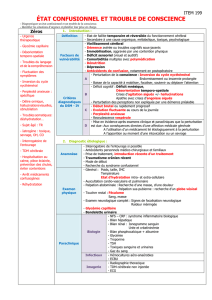
SYNDROME CONFUSIONNEL
1/ Définition
Chez le sujet âgé, le syndrome confusionnel est à évoquer systématiquement devant
toute perturbation inhabituelle de la conscience marquant une rupture par rapport au
niveau de fonctionnement antérieur (patient va moins bien).
Il s’agit souvent d’un trouble récent du comportement avec altération des fonctions
cognitives et surtout de la vigilance, la question essentielle à se poser :le cerveau est-il
victime ou coupable ?
2/ Epidémiologie
- La confusion mentale concerne 10 à 15 % des patients âgés hospitalisés.
- Complication la plus fréquente après hospitalisation chez les seniors.
- Concerne jusqu'à 65 % en post-opératoire.
- Une démence sous-jacente est retrouvée dans 25 à 50 % des cas
3/ Diagnostic positif : il est basé sur les critères de DSM-IV :
1 Début aigue.
2 Évolutions fluctuantes, réversibles.
3 Troubles de l’attention.
4 Niveaux de conscience altérés.
5 Désorganisations de la pensée.
6 Au moins deux des signes suivants :
• Altération de la vigilance.
• Troubles de la mémoire.
• Désorientation temporo-spatiale
• Troubles du sommeil.
• Agitation ou ralentissement psychomoteur.
4/ Formes cliniques
• Forme hyper active (25 %) : Agitation, excitation, hallucination.
• Forme hypo active (25 %) : Sédation, léthargie, inhibition.
• Forme mixte (50 %).
5/ Diagnostic différentiel : Il faut penser à éliminer :
• Une cécité, une surdité.
• Une aphasie.
• Une psychose hallucinatoire chronique.
• Une Démence : la confusion peut constituer le mode révélateur d’une Démence.

6/ Facteurs favorisants un syndrome confusionnel
1. Age de plus de 80 ans.
2. Altération préalable des fonctions cognitives.
3. Déshydratation et Troubles métaboliques (Ca, na, TSH…)
4. Le port d’une sonde urinaire.
5. Poly médication : Plus de 4 médicaments.
6. Sevrage aux benzodiazépines.
7. Privation de sommeil.
8. Immobilisation, contention,
9. Douleurs de toute origine : Fécalome, arthrose, arthrite, métastases….etc.
10. Facteurs psychosociaux : Hospitalisations, déménagement, deuil, perte des
repères
7/ Etiologies les plus fréquentes.
1. Neurologiques :
• Démences, AVC, Hématomes sous duraux, HPN
• En poste critique, état de mal épileptique,
• Maladie de parkinson sous L-dopa.
2. Déficits sensoriels : Presbytie, presbyacousie, Cataracte, DMLA.
3. Cardiovasculaire : hypotension, insuffisance cardiaque avec bas débit
4. Infectieuses : infections pulmonaires, urinaires,cutanées, diverticulite,
Il est à noter que 25 % des infections chez le sujet âgé sont apyrétiques.

8/ Conduite de prise en charge :
La prise en charge repose de prime abord sur une attitude préventive par la
recherche et la correction des facteurs favorisants et par le maintien d’une
hydratation et d’une nutrition adaptée.
1) Hospitalisation en urgence, transfert médicalisé :
La prise en charge curative initiale consiste à rassurer le malade, toute en
réalisant le bilan étiologique car le traitement est essentiellement étiologique.
Lignes directrices :
• Isolement du patient en assurant une présence apaisante
• Assurer la sécurité du patient, bloquer les fenêtres, surveillance continue
• Eviter la contention physique qui majore l’agitation
• Evaluer le retentissement somatique par un examen clinique minutieux
• Prévoir un bilan biologique comportant au moins : Glycémie, urée, créatinémie,
calcémie, CRP, hématocrite, NFS, hémocultures, ECBU et un ECG ; d’autres
examens peuvent être demandés si besoin en fonction des orientations cliniques
• Impliquer toujours la famille dans la prise en charge
• Se présenter chaque fois que l’on voit le patient, Idéalement le même soignant
• Réafférentation sensorielle : Horloge, calendrier, photos de famille …
2) Dans certains cas, l’agitation et/ou l’anxiété sont telles qu’elles représentent in
risque pour le patient et son entourage, nécessitant alors le recours de façon
ponctuelle et mesurée aux psychotropes, cette utilisation tient plus sur
l’expérience clinique que sur des études scientifiques contrôlées, la tendance
anglo-saxonne recommande plutôt les neuroleptiques atypiques (ZYPREXA,
RISPERDAL) aux effets anti-cholinergiques et extrapyramidaux modérés
7/ Prévention :
Prévention primaire :
• Dépistage des sujets à risque (démence débutante)
• Dépistage des facteurs précipitants : états infectieux notamment infections
broncho-pulmonaires, déséquilibres hydro électrolytiques , iatrogénie.
• Hospitalisations non justifiées.
Prévention secondaire :
• Hospitalisation le plus souvent.
• Facteurs aggravant à prévenir : Psychotropes au minimum.
• Prévenir les chutes, complications de décubitus.
1
/
3
100%