Lésions frontières et précancéreuses du sein

Journée ACORDE
Reims – 12 juin 2014
Lésions frontières et précancéreuses du sein
Les marqueurs pronostiques et prédictifs du cancer
du sein
Jean-Pierre Bellocq
Hôpitaux Universitaires de Strasbourg

Des points communs
Le dépistage a un impact :
•sur la découverte des lésions frontières et précancéreuses ;
•sur l’utilisation des marqueurs.
Le poids des mots et le poids des enjeux pèsent sur notre
perception de ces sujets.

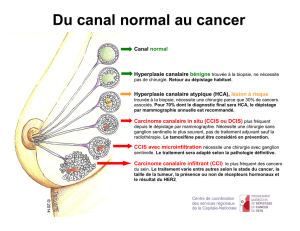
Lésions frontières et précancéreuses du sein
Enjeux médicaux : diagnostiques et thérapeutiques
Toile de fond : surtaitement (voire surdiagnostic) et principe de
précaution
Les marqueurs pronostiques et prédictifs
Enjeux médicaux : diagnostiques et thérapeutiques
Enjeux autres : enjeux industriels et financiers (nouveaux marchés
prometteurs dans le domaine du diagnostic et du médicament) ; enjeux
de positionnement des praticiens et des patients
Toile de fond : désescalade thérapeutique et principe de précaution

Lésions frontières
et précancéreuses du sein

Définitions
Lésions frontières (doute sur leur classement), borderline, zone grise
Selon leur aspect
•A l’imagerie radiologique
•Sur coupe histologique
•En cytologie
Selon leur devenir (sur coupe histologiques - cf. infra)
Lésions précancéreuses (doute sur leur évolution), à risque cellulaire
= lésions épithéliales atypiques
Lésions qui renferment des cellules partageant des stigmates
morphologiques ou moléculaires avec le cancer in situ, sans en avoir
toutes les caractéristiques.
Autres lésions à risque, mais de nature différente (association avec des
lésions à risque cellulaire) : lésions sclérosantes complexes, lésions
papillaires « périphériques », mucocèles
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%