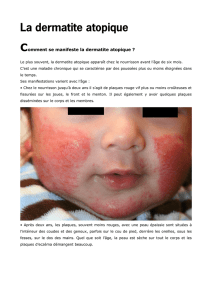
Dermatite atopique chez l`enfant

Erreurs fréquentes dans la prise en
charge d’une DA chez l’enfant
Ludovic Martin

Dr D. Wallach
Histoire de la dermatite atopique
« Le traitement de la dermatite atopique est bien
codifié mais il existe un fossé entre les prescriptions
médicales et la façon dont elles sont appliquées par
les patients ou leurs parents. »
« Que ce fossé soit considéré comme un déficit
d’observance, une corticophobie, une méfiance ou une
hostilité vis-à-vis de la médecine que nous exerçons, il a
pour conséquence le fait que de nombreux patients ne
sont pas traités et souffrent de façon inacceptable. »



Plan
•« La DA est une allergie »
•« Il faut limiter le recours aux dermocorticoïdes
dans la DA »
•« La DA c’est une affaire de prévention »
•Ces erreurs fréquentes sont au cœur du
dialogue entre patients (parents) et médecins
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%