Doctinews - De l`infétilité à la procréation

Au Maroc, la stérilité s’érige
comme un réel problème
de santé publique. Environ
15 à 17% des couples souffrent d’in-
fertilité, en l’absence de taux ofciels.
Outre l’infertilité inexpliquée, les cau-
ses de cette infertilité concernent les
deux sexes de façon quasiment égale.
Ainsi chez l’homme, l’infécondité
peut être la conséquence d’une ano-
malie spermatique (asthénospermie,
oligospermie, tératospermie, azoos-
permie) ou anatomique (éjaculation
rétrograde par exemple). Du côté de la
femme, elle peut être liée notamment
à des facteurs tubaires ou ovulaires, à
une endométriose et
à l’âge.
Le traitement de la
stérilité s’est net-
tement amélioré et
dans 70 à 80% des
cas, le médecin arrive à identier le
problème. Les traitements sont parfois
simples et conduisent à une grossesse.
Mais dans certains cas, le recours aux
nouvelles technologies de la repro-
duction, regroupées sous le vocable
«Assistance médicale à la procréation
(AMP) », devient la seule alternative.
Trois techniques d’AMP sont prati-
quées au Maroc, à côté de la matu-
ration in vitro (MIV) réservée aux
patientes présentant des dystrophies
ovariennes, ou ovaires micro-polykis-
tiques ou PCO. Il s’agit de l’insémina-
tion articielle avec conjoint (IAC),
qui consiste en l’injection d’une in-
me quantité du sperme du mari amé-
lioré dans la cavité utérine de l’épouse,
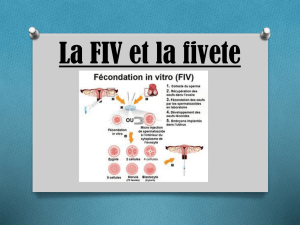
la fécondation in vitro (FIV), objet de
notre exposé, et la fécondation in vitro
avec micro-injection (ISCI) : injection
assistée par le biologiste du spermato-
zoïde dans l’ovule. Cette dernière mé-
thode a été perfectionnée par l’IMSI
(Intra Cytoplasmic Magnied Sperm
Injection). Peu répandue et non encore
utilisée au Maroc, elle permet une vi-
sualisation ne et une présélection des
spermatozoïdes avant ICSI.
FIV. Quand l’éprouvette supplée
la nature
L’essentiel de la FIV consiste à réaliser
au laboratoire le développement de
l’embryon puis à le replacer à l’inté-
rieur de l’utérus. Elle est d’usage chez
le couple n’ayant pas eu d’enfant après
2 ans de mariage.
Les demandes pour
faire une FIV se
font de plus en plus
nombreuses auprès
des structures spé-
cialisées, mais elles n’arrivent pas
toujours à êtres admises. La prise en
charge fait appel à une équipe médi-
cale multidisciplinaire composée de
gynécologue, de biologiste, d’uro-
logue et de psychologue. La FIV ne
peut s’exercer que dans le cadre de la
cellule familiale légale, c’est-à-dire un
couple marié. Les spermatozoïdes et
les ovules doivent appartenir exclusi-
vement à ce couple, selon « la charia
islamia »
Le déroulement de la fécondation in
vitro passe par plusieurs étapes suc-
cessives qui sont les suivantes :
Etape 1 : Stimulation des ovaires
Pour augmenter les chances de succès
dans la FIV, le médecin essaie d’ob-
tenir un maximum d’ovules matures.
Il stimule ainsi les ovaires de manière
articielle en administrant à la femme
De l’infertilité à la procréation
Pour les personnes déclarées stériles auparavant, avoir un bébé est désormais
possible grâce aux techniques de l’assistance médicale à la procréation
dont la fameuse fécondation in vitro. Une alternative particulièrement
bienvenue dans des sociétés où ne pas avoir d’enfants est mal vu, et
où les femmes stériles sont parfois ostracisées, voire rejetées.
FIV.
Avec lA collAborAtion du dr benHAYoun S. Azzeddine
PHArmAcien biologiSte Ancien interne Au c.H.u. de reimS - cASAblAncA
Le taux de réussite se
situe autour de 25%
par tentative.
Les étapes de l’ICSI (intracytoplasmic sperm injection)
Doctinews - N°4 - Octobre 2008
12-13
FONDAMENTAUX

Doctinews - N°4 - Octobre 2008
des médicaments inducteurs de l’ovu-
lation qui permettent le développe-
ment, en même temps, de plusieurs
follicules ovariens et par conséquence
plusieurs ovules.
Dans certains cas, la patiente peut pré-
senter une hyperstimulation. C’est une
réponse ovarienne excessive qui se
manifeste par des douleurs en bas du
ventre avec une augmentation du vo-
lume de l’abdomen : « ascite ». Mais
ce risque est rare.
Etape 2 : Monitorage de la
stimulation ovarienne
Cette technique permet de surveiller
le bon déroulement de la croissance
des follicules ovariens sous l’effet des
inducteurs de l’ovulation. Ce monito-
rage est basé sur d’une part, les contrô-
les échographiques des ovaires qui
permettent de préciser le nombre de
follicules en développement, la taille
de ces follicules et leurs localisations à
l’ovaire droit et gauche, et d’autre part,
les dosages répétitifs de l’hormone de
l’oestradiol dans le sang.
En couplant les dosages hormonaux
de l’oestradiol au nombre et taille des
follicules observés à l’échographie, le
médecin peut évaluer le degré de la
maturation de ces follicules et donc de
déterminer le moment optimal pour
l’administration des (HCG ou les go-
nadotrophines chorioniques) qui ne
sont que des hormones qui déclen-
chent l’ovulation et dont l’administra-
tion est nécessaire aussi pour achever
la maturation des follicules ovariens
en développement.
Etape 3 : Ponction des follicules
ovariens
Ayant pour but de recueillir les ovules,
elle est réalisée entre 34 à 36 heures
après l’injection des déclencheurs de
l’ovulation (Les HCG). Si l’on dé-
passe les 36 heures, on risque de voir
qu’une ovulation spontanée se produit
au niveau des ovaires avec un désa-
vantage énorme qui est la perte des
ovules matures parce que leur recueil
devient difcile. La ponction des folli-
cules se réalise par voie vaginale sous
contrôle échographique endovaginal
sous anesthesie générale. Mais dans
de rares cas, le recueil peut être réa-
lisé à travers la paroi abdominale sous
contrôle échographique abdominal.
Enn, la ponction des follicules peut
être réalisée sous anesthésie locale.
Etape 4 : Recueil des spermatozoïdes
Il est fait par masturbation. Le jour de
la ponction des follicules, le biologiste
procède à la préparation du sperme qui
consiste à sélectionner les spermato-
zoïdes les plus fécondant.
Etape 5 : Mise en culture des
ovules
Une fois recueillis, les ovules sont :
- Soit inséminés naturellement par mise
au contact avec un certains nombre
de spermatozoïdes : c’est la FIV
- Soit inséminés articiellement par mi-
cro-injection d’un spermatozoïde dans
le cytoplasme de l’ovule : c’est l’ICSI
( intracytoplasmic sperm injection ).
Durant cette étape, deux phénomènes
sont observés :
La première naissance d’un
enfant issu de fécondation in
vitro, Louise Brown, date de
1978, et est due à l’équipe an-
glaise de Streptoe et Edwards.
Cette naissance (le 75ème être
vivant conçu de cette façon,
après quelques souris, rats et
lapins..) fut entourée d’incré-
dulité et ces chercheurs furent,
à l’époque, qualiés «d’ap-
prentis sorciers»; une concep-
tion non naturelle et en dehors
de l’organisme ne pouvait en-
gendrer que des enfants anor-
maux... Le deuxième bébé
éprouvette a vu le jour la même
année en Inde.
En France, ce n’est qu’en 1982
que naquit Amandine, bébé
«éprouvette».
«Ces bébés éprouvette»!

14
FONDAMENTAUX
Doctinews - N°4 - Octobre 2008
- Après 18h d’incubation à 37°C et
5% de CO2 médical, l’apparition
d’un zygote (2 pronuclei) signe de la
fécondation.
- Clivage cellulaire qui aboutira a la for-
mation de l’embryon, au bout de 48 h
de mise en culture de l’oeuf fécondé.
C’est souvent à ce stade de division cel-
lulaire que les embryons sont transférés
à l’intérieur de l’utérus. Dans certains
cas, le transfert est réalisé au bout de 3
à 6 jours après avoir été mis dans des
milieux de culture spéciaux. Les em-
bryons dans ce cas là atteignent un stade
embryologique beaucoup plus avancé,
appelé « stade de blastocyste ».
Etape 6 : Transfert des embryons
Il consiste à introduire les embryons ob-
tenus par la fécondation in vitro à l’inté-
rieur de l’utérus (dans la cavité utérine)
en passant à travers le col utérin. Il se fait,
en général, sans anesthésie. Le nombre
d’embryon transféré est de l’ordre de 2 à
3 embryons. Un nombre plus important
augmente le risque de grossesse multiple
(grossesse gémellaire ou plus). Actuel-
lement en Europe, la plupart des centres
de FIV ont tendance à transférer un seul
embryon dit « Top Embryon ».
Enn on procède à la congélation des
embryons restant et de bonne qualité
après le premier transfert (embryons
surnuméraires). Ces embryons pour-
ront être replacés dans un autre cycle si
l’on n’obtient pas de grossesse après les
transferts précédents ou s’il y a un désir
de nouvelle grossesse dans les deux ans
qui suivent l’accouchement après un
transfert réussi.
« Enn je suis enceinte! »
Le taux de réussite se situe autour de 25%
à 30% par tentative. Il est toutefois tribu-
taire de plusieurs facteurs dont l’âge de la
femme, l’état des gamètes du couple et
des causes qui ont nécessité la FIV.
Le diagnostic de grossesse est de mise
au 12-13ème jour après le transfert em-
bryonnaire. Il repose sur le test sanguin
qui peut être quantié et comparé aux
résultats suivant contrairement au test
urinaire.
Un test de dépistage du risque accru de
la trisomie 21 peut être également réa-
lisé à partir du sérum de la mère entre
la quinzième semaine d’aménorrhée
(14 semaines, 0 jour) et la dix-huitième
semaine (17 semaines, 6 jours). Il ne
permet pas, à lui seul, d’établir le dia-
gnostic de trisomie 21. Si le risque éta-
bli est élevé, un prélèvement de liquide
amniotique (amniocentèse) est proposé,
an d’établir une analyse chromosomi-
que (caryotype).
Les éventuelles complications notées
telles que les fausses couches sponta-
nées, les grossesses extra-utérines et les
malformations sont plus ou moins iden-
tiques à celles survenues lors de gros-
sesses naturelles.
Côté matériel, le coût d’une FIV peut
s’évaluer entre 20 000 et 30 000 Dhs,
selon les cas (la femme âgée demande
plus de FSH recombinante pour sa sti-
mulation et pour les azoosperme une
biopsie testiculaire s’impose). Cette
somme inclut par ordre d’importance
les médicaments, les interventions du
gynécologue, l’intervention du biolo-
giste et les frais d’hospitalisation.
Dans ce cadre, il importe de signaler que
l’absence d’une prise en charge totale de
ce type d’intervention médicale constitue
une barrière de taille face au bon nombre
de couples en quête de progéniture légi-
time. La problématique risque de s’ag-
graver davantage si l’on sait que certains
facteurs incriminés dans l’infertilité com-
me la pollution, les infections(MST) et le
mariage tardif sont en nette croissance.
Les organismes de remboursement
et les assurances privées sont ainsi vi-
vement conviés à se pencher sur la
question en vue de mettre en place les
mesures adéquates pour une meilleure
prise en charge. L’enjeu est de taille. Il
y va de la santé de la population et de
son bien-être. Bien plus que cela. La
procréation est l’un des droits les plus
fondamentaux de l’homme, source de
tout développement.
Le principe de la vitrication, développé depuis 4 ans par
un Belge, consiste à conserver les embryons par congéla-
tion rapide. Ainsi, au lieu de congeler les ovules, sperma-
tozoïdes et embryons humains avec la méthode lente, qui
requiert trop de matériels, il est possible de recourir à une
méthode ultra-rapide.
C’est une amélioration des techniques classiques de congé-
lation. qui donnaient - à l’échelon mondial- très peu de ré-
sultats pour des moyens très lourds. Simple, cette nouvelle
technique est peu coûteuse et reproductible. Elle offre un
excellent taux de grossesse qui peut aller jusqu’à 20% sup-
plémentaire par rapport a la congélation classique.
1- Bilan d’infertilité masculine
Spermogramme – spermocytogramme - spermoculture
Test de mobilité et de survie des spermatozoïdes
Recherche d’anticorps antispermatozoïdes
Bilan hormonal
2- Bilan de l’infertilité féminine
Test de Huhner ou test post-coïtal
Bilan hormonal plasmatique
3- Bilan infectieux pour le couple
Chlamydia - Hépatite B
Hépatite C - Sida
Syphylis
Vitrication. Qu’est-ce que c’est?Analyses médicales en AMP
Embryon à 4 cellules
Zygote
1
/
3
100%