actes journée 18 octobre

Actes / Synthèse au 28 novembre 2014
Rencontre annuelle des
Professionnels de Santé
Sud-Gironde
Organisé par
Avec le soutien de

Actes / Synthèse au 28 novembre 2014
La rencontre annuelle des Professionnels de Santé en sud-Gironde – 18/10/2014
2

Actes / Synthèse au 28 novembre 2014
La rencontre annuelle des Professionnels de Santé en sud-Gironde – 18/10/2014
3
Sommaire
Ouverture – Introduction .......................................................................... 4
Restitution des Ateliers
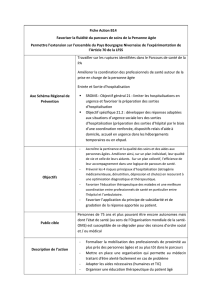
1er atelier : « La place des prescriptions anticipées dans le
maintien à domicile » .......................................................................... 5
2ème atelier : « Les sorties d’hospitalisation et les relais du
domicile » .............................................................................................. 7
3ème atelier : « Urgences/alternatives dans la prise en charge
des situations aigües en gériatrie » .................................................. 9
Clôture ....................................................................................................... 12
Annexe : évaluation de la Rencontre ................................................. 14

Actes / Synthèse au 28 novembre 2014
La rencontre annuelle des Professionnels de Santé en sud-Gironde – 18/10/2014
4
Ouverture – Introduction
Dr Vincent
Laborde-Laulhé
Président
ESCALE-SANTE
« L’idée de cette Journée est née il y a un an et lorsque nous en avons parlé
autour de nous elle a suscité beaucoup d’enthousiasme. D
ès lors nous ne
pouvions plus faire marche arrière et aujourd’hui nous nous félicitons de son
succès.
Notre principal objectif c’était avant tout « la rencontre » pour se connaitre et
se reconnaitre ; et dans la perspective de nous organiser sur ce territoire entre
professionnels de santé, en fonction de nos ressources.
Le Réseau Escale Santé,
qui porte cette initiative avec le soutien de l’ARS
propose aujourd’hui de travailler ensemble avec méthode participative où
chacun doit pouvoir s’exprimer dans un premier temps pendant les ateliers puis
pendant les plénières de restitution.
Nous espérons
que cette rencontre fera émerger des idées destinées à faciliter
le parcours de soins des patients sur le territoire. »
Elisabeth
Lesparre Elias
ARS Aquitaine
Responsable du
pôle Territorial
Sud – DT 33
Une logique de
parcours de santé
en partenariat avec
tous les acteurs
« Pour l’ARS c’était une évidence que de soutenir ce temps de réflexion sur
l’articulation ville / hôpital.
En effet, le volet ambulatoire du schéma régional d’organisation des soins
(SROS) a pour ambition d’accompagner l’adaptation de l’offre de soins de 1er
recours sur les territoires, cet accompagnement a notamment pour objectif
d’améliorer la continuité des soins et la complémentarité entre les différents
professionnels de santé publics et privés, dans une logique de parcours de
santé de la personne, fil conducteur de la qualité de prise en charge.
Finalité d’autant plus importante pour l’ARS qu’elle répond à une demande de
l’usager qui est de vivre le plus longtemps possible à domicile, la réponse à ce
souhait premier qu
i nous remonte oriente l’action de l’ARS sur le soutien à
domicile, qui exige la nécessaire coordination d’une pluralité d’acteurs.
Je tiens à souligner auprès de vous l’importance de la notion de territoire qui a
conduit l’ARS à structurer son action
autour des territoires de santé et des
territoires de proximité, en lien avec d’autres partenaires. Ainsi, le territoire de
santé qu’est la Gironde est divisé en 9 territoires de proximité dont celui du
Sud Gironde. La délégation territoriale de l’ARS en Gironde s’est organisée en 3
pôles territoriaux pour s’appuyer sur cette dynamique territoriale pour la mise
œuvre de sa politique ; le pôle Sud (Bordeaux- CUB Sud Ouest- Sud Gironde)
que j’anime avec mon équipe ayant la mission d’être au côté des acteurs du
Sud Gironde.
Le Sud Gironde est comme d’autres territoires riche d’une histoire, d’acteurs
locaux investis, de dynamiques et d’initiatives. Il se distingue notamment par la
diversité et le nombre important d’acteurs et d’opérateurs de santé publics,
privés, libéraux, associatifs qui ont déjà mis en œuvre des démarches de
coordination. C’est aussi un territoire rural vaste qui représente un quart de la
Animateur
Nicolas César
journaliste Aqui.fr ,
La Croix

Actes / Synthèse au 28 novembre 2014
La rencontre annuelle des Professionnels de Santé en sud-Gironde – 18/10/2014
5
superficie de la Gironde, avec une prédominance des personnes âgées et des
maladies chroniques. On voit donc tout de suite les enjeux d’une bonne
coordination des différents acteurs autour de l’usager. Nous ne partons pas de
rien en Sud Gironde, le projet de santé de territoire élaboré il y a 3 ans a déjà
réuni l’ensemble des partenaires. Selo
n la politique menée par l’ARS, ce projet
doit être repris et actualisé pour évoluer à court terme vers un contrat local de
santé (CLS), dès lors qu’on aura en préalable bien fondé sur ce territoire la
coordination des professionnels de santé.
Déjà cette journée marquera une meilleure connaissance des professionnels de
santé entre eux et de leurs rôles. Fondamental pour réussir une bonne
coordination et, à l’issue de cette journée qui favorise les échanges, on peut
espérer que d’autres initiatives ou projets émergeront. »
Restitution des Ateliers
1er atelier : « La place des prescriptions anticipées dans le maintien à domicile »
Un cas clinique autour de la réflexion suivante :
• Comment les professionnels de la santé peuvent-ils anticiper les risques encourus par un patient
en soins palliatifs à domicile ?
• Comment favoriser le maintien à domicile avec un maximum de confort ? Limiter les risques ?
Accompagner le patient, la famille, les proches et les professionnels ?
• A partir de quand solliciter une équipe d’accompagnement et de soins palliatifs à domicile ?
Dr Valérie STEFF
Rapporteur
Escale-Santé
« Notre atelier a formulé quatre propositions :
1. Les soins palliatifs sont une affaire de spécialiste, il faut être formé –
professionnalisation
2. Anticiper le retour à domicile avant une sortie d’hospitalisation
: quelle
décision, qu’est-ce qui a été annoncé à la famille, est-ce que tout le monde est
au courant ? De façon à identifier les problèmes qui pourraient se poser.
3. Repérer les partenaires de proximité (Libéraux – SSIAD – HAD – Réseau)
4. Et le point peut-être le plus important, il faut savoir qu’il n’existe pas de limite
technique au maintien à domicile
Ginette POUPARD
Présidente du CISS
Collectif Usagers
« Dans les cas complexes, au moment où des décisions doivent être prises, ce qui est
important c’est que la personne concernée et son entourage proche soit accompagnés
dans cette étape qui est une fin de vie. »
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%