Cours Neurologie Février 2011 AVC

1
Cours Neurologie
Février 2011
Généralités
Système nerveux
central
Système nerveux
périphérique
Plan des cours
Pathologie centrale
AVC
Epilepsie
Céphalées
SEP
Pathologie périphérique
Neuropathies, Guillain Barré
Myasthénie
Myopathies
SLA
Pathologie dégénérative : Parkinson, Creutzfeldt
AVC
02/2011
ANATOMIE

2
Latéralisation
Hémisphère gauche : dominant chez
95% des droitiers et 2/3 des gauchers :
langage, calcul, lecture, écriture, analyse
Hémisphère droit :
orientation,
compréhension du monde extérieur,
reconnaissance des formes, musicalité,
affectivité
Décussation VASCULARISATION
Le système carotidien:
carotide primitive
A. carotide externe
A. carotide interne:
A. cérébrale
moyenne
(« sylvienne »)
A. cérébrale
antérieure

3
Le système vértébro-basilaire:
A. vertébrales droite et
gauche:
Tronc basilaire:
A.
cérébelleuses
A. cérébrales
postérieures
Réunion des 2 systèmes au niveau du
polygone de Willis (communicantes
antérieures et postérieures)
Permet la prise en charge d’un territoire
par l’autre (création de circulation
collatérale)
Polygone de Willis
Réseau veineux
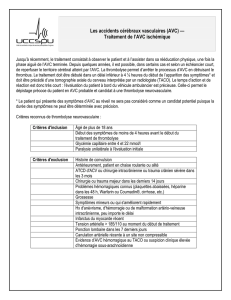
GENERALITES : AVC
Les accidents vasculaires cérébraux (AVC) :
1ère cause de handicap moteur
2ème cause de démence
3ème cause de mortalité dans les pays
industrialisés (60 000/an).
Un AVC survient toutes les 4 minutes en France,
ce qui représente environ 130 000 AVC / an
.
On estime que 10 à 20% des patients décèdent
le premier mois.
Sur les survivants:
20% restent institutionnalisés et 80% en
moyenne regagnent leur domicile
mais 50% environ présentent des déficiences
+/- invalidantes

4
Incidence : 210 pour 100 000 habitants et par an.
Prévalence : de 4 à 8 pour 1 000 habitants dans les
pays occidentaux.
Mortalité : 130 pour 100 000 habitants (soit environ
62 000 décès au total dus à un AVC).
Coût : 10,7 % des dépenses de santé soit 18 000
euros/an pour 1 AVC.
Définition (OMS)
présence de signes cliniques de
dysfonctionnement cérébral focal (ou
global) de survenue aiguë avec des signes
persistants 24 heures ou plus, ou
conduisant à la mort, sans autre cause
apparente qu’une origine vasculaire.
classifications
les accidents ischémiques
d’origine artérielle :
AIT (10 à 20%)
accidents ischémiques constitués (65 à
70%),
les hémorragies
intraparenchymateuses (10 à 15%),
Facteurs de risque :
âge,
HTA,
diabète, dyslipidémies,
alcool, tabac,
cardiopathies…

5
AVC Ischémiques
Définitions:
Réduction critique du débit sanguin cérébral due à une
occlusion partielle ou totale d’une artère cérébrale par :
Thrombose = athérome +++
embolie cardiaque ( FA, endocardite)
dissection artérielle
maladies rares…
Souffrance du parenchyme cérébral en réponse à une
hypoxie
Apparition BRUTALE d’un déficit neurologique
dissection
Définitions:
AIT : Épisode neurologique entièrement résolutif
en moins de 1 heure
AVC régressif : si régression plus lente des
signes
AVC constitué : persistance de séquelles plus
ou moins importantes
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%