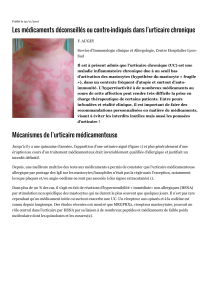
Urticaire au froid

Urticaire
au froid
Marie-Estelle Roux*
L'urticaire au froid (UF) regroupe
un ensemble de manifesta-
tions hétérogènes induites par
le stimulus froid (temps frais,
vent, pluie, baignades...). Elle
représente 1 à 20 % des urti-
caires physiques selon les
études
(1, 2)
. On distingue les
formes acquises, les plus fré-
quentes, qui sont soit idiopa-
thiques soit secondaires, des
formes familiales, beaucoup
plus rares. L’urticaire retardée
au froid et l’urticaire choliner-
gique déclenchée par le froid
sont des formes rares d’UF. De
nombreux facteurs associés à
l’UF acquise idiopathique sont
considérés comme des facteurs
favorisants : infections, médica-
ments, hypothyroïdie, maladie
sérique. La physiopathologie
de l’UF est mal connue, mais
l’histamine semble en être le
principal médiateur. Le traite-
ment est étiologique chaque
fois que possible. Le traitement
symptomatique est celui de l'ur-
ticaire chronique.
Epidémiologie
La fréquence de l'UF, au sein des urti-
caires chroniques, est faible, avoisinant
2 à 3 % (3). Il existe peu d'études sur de
grandes séries de malades souffrant
d'UF (2, 4, 5, 6) et les données de la lit-
térature sont souvent le fait d'observa-
tions isolées. L'UF peut débuter à tout
âge. Néanmoins, l'âge moyen au
moment des premiers symptômes est
25-30 ans (2, 4), ce qui correspond à
l'âge moyen de début de tout type d'ur-
ticaire chronique. Le sex-ratio est d'en-
viron 2 femmes pour 1 homme (2, 4).
10 à 30 % des patients ayant une UF
sont atteints d'une autre forme d'urticai-
re chronique, en particulier un dermo-
graphisme ou une urticaire choliner-
gique (2, 4, 7). L'association UF-
urticaire localisée à la chaleur est
exceptionnellement rapportée dans la
littérature (8, 9). L'incidence de l'atopie
chez les malades ayant une UF est com-
parable à l'incidence de l'atopie dans la
population générale, et la présence
d'une atopie n'est pas corrélée à la sévé-
rité ni à la durée de l'UF (4).
Signes cliniques
Signes cutanés
Les signes cutanés de l’UF sont ceux de
l’urticaire banale. La lésion élémentaire
est une maculo-papule œdémateuse,
rosée, bien limitée, de taille variable,
prurigineuse, fugace. Dans l'urticaire
de contact au froid, qui est la forme cli-
nique de loin la plus fréquente, les
lésions siègent sur les zones exposées
au froid, apparaissant dans les minutes
après le contact. Elles durent de
quelques minutes à quelques heures et
disparaissent sans laisser de trace. Dans
l'urticaire réflexe au froid ou urticaire
systémique au froid, seul un refroidisse-
ment de l'ensemble du corps induit les
lésions urticariennes et le test du glaçon
est négatif (10). L'UF est volontiers de
type superficiel, plus rarement associée
à une urticaire profonde et/ou muqueu-
se. Seuls 4 % des malades ont un angio-
œdème de la langue ou du pharynx
après ingestion de boissons ou d'ali-
ments froids (4). Les symptômes durent
en moyenne 6 ans (de 3 semaines à
37 ans), 25 % des malades étant asymp-
tomatiques après 1 an et 20 % étant tou-
jours symptomatiques après 10 ans (4).
Parmi les facteurs déclenchants incri-
minés par le malade, on trouve bien sûr
le froid, mais aussi l'eau, les variations
de température, l'anxiété, certains
médicaments (pénicilline) (2). Il n'existe
pas d'association privilégiée avec le
phénomène de Raynaud (2).
Signes généraux
Des signes généraux sont associés aux
signes cutanés dans 40 % des cas (4).
Les plus fréquents sont : la fatigue, une
dyspnée, des céphalées, une tachycar-
die, des vertiges, des arthralgies, des
douleurs abdominales, une fièvre (2).
Ces symptômes sont discrets et ne sur-
viennent que lorsque l'UF est sévère ou
le froid intense. Toute la gravité de l’UF
réside dans la survenue d'un choc ana-
phylactique avec collapsus cardio-vas-
culaire, notamment lors d'un bain en
eau froide pendant l'été. Il est donc
impératif de prévenir les malades
atteints d'UF du danger des baignades
en eau froide.
Diagnostic positif
Le diagnostic d'UF est en règle facile-
ment évoqué au décours d’un interroga-
toire bien mené. Il est confirmé par un
test physique simple, le test du glaçon.
Le test du glaçon
Des glaçons dans un sac en plastique
sont posés sur la face interne de l'avant-
bras du malade, avec des temps de
pause croissants en cas de négativité du
précédent test (5, 10 et 15 minutes). Le
Act. Méd. Int. - Angiologie (14) n° 240, Février 1998
4820
*Service de dermatologie du Pr P. Morel,
Hôpital Saint-Louis, Paris.
Angio fév. 98 22/04/04 12:19 Page 4820

test est positif si une papule urticarien-
ne apparaît sur la peau exposée au froid
en 10 à 20 minutes. Le malade est
informé qu’il doit surveiller la zone tes-
tée durant les 48 heures qui suivent le
test car il existe d’exceptionnelles urti-
caires retardées au froid. L’UF est sévè-
re lorsque le test du glaçon se positive
en moins de 1 minute, modérée pour un
test positif entre 2 et 10 minutes, minime
lorsque le test se positive en plus de 20
minutes (4). La sensibilité de ce test est
supérieure à 90 % (4). Les faux-néga-
tifs peuvent être dus à un temps de
pause du glaçon trop bref. Ce test a une
valeur pronostique : des temps de pause
progressivement croissants permettent
d'objectiver la sévérité et l'évolution de
l'UF.
Le test d'immersion d'un membre
Il n'est entrepris qu'en cas de négativité
du test du glaçon malgré une forte sus-
picion clinique d’UF. Il consiste à
immerger l’avant-bras du malade dans
une eau entre 0 et 8° C pendant 5 à
15 minutes. On peut également placer le
malade dans une pièce froide (+ 4° C) ou
à l’extérieur par temps froid (moins de
+ 5° C).
Formes cliniques
UF acquise idiopathique
C’est la forme d’UF la plus fréquente.
Par définition, elle ne s’accompagne
d’aucune anomalie biologique ou
immunologique de manière significa-
tive. Le taux sérique des IgE totales
peut être augmenté mais n'est en aucun
cas corrélé à la sévérité de l'UF (4). La
biopsie cutanée n'a pas d'indication.
L'histologie cutanée des lésions est non
spécifique, montrant diversement une
capillarite lympho-histiocytaire mono-
nucléée, une dermite inflammatoire
non spécifique, une vascularite leuco-
cytoclasique (2).
L'immunofluorescence cutanée directe
est en règle négative (2).
Formes rares
Urticaire retardée au froid
Elle survient exceptionnellement. Le
test du glaçon, dans ce cas, se positive
avec un délai de 12 à 48 heures. Moins
d'une dizaine d'observations sont rap-
portées dans la littérature. Dans un cas,
elle s'associait à des polyarthralgies
(11).
Urticaire cholinergique au froid
Ce diagnostic est évoqué lorsqu'un
patient, exposé au froid, développe une
urticaire généralisée au cours d'un exer-
cice physique (12). La présentation cli-
nique est la même que pour l'urticaire
cholinergique classique, avec une dis-
tribution cependant plus diffuse. Le test
du glaçon est négatif.
UF localisée
C'est une variante rare de l'UF acquise
idiopathique, probablement sous-esti-
mée. La réaction urticarienne au froid
est limitée à une petite partie de la sur-
face corporelle, et le test du glaçon n'est
positif que sur cette zone. Une UF loca-
lisée a été rapportée après des injec-
tions antigéniques et des piqûres d'in-
sectes, ou isolément (13).
UF acquise secondaire
L’UF acquise est dite secondaire lors-
qu'elle est associée à une anomalie bio-
logique considérée comme pouvant être
la cause de cette UF. Ainsi, lorsque
l’UF est associée à une cryoglobuliné-
mie, une cryofibrinogénémie, des
agglutinines froides ou une hémoglobi-
nurie paroxystique, on parle d’UF
acquise secondaire. La découverte
d'une cryoglobuline lors de l'explora-
tion d'une UF est rare, de l'ordre de 1 %
(4, 14, 15). A l'inverse, une UF est pré-
sente chez 3 à 4 % des malades porteurs
d'une cryoglobuline (16). Néanmoins,
la recherche d'une cryopathie (cryoglo-
bulinémie, cryofibrinogénémie) est jus-
tifiée, dans la mesure où la cryoglobu-
line peut révéler une pathologie
maligne (lymphome, dysglobuliné-
mie...). Le bilan sera alors complété en
cas de positivité. La présence de signes
cliniques évocateurs d'une pathologie
au froid, autres que l'urticaire (un pur-
pura notamment), impose d'emblée un
bilan plus exhaustif (17). D'autres ano-
malies ont été rapportées de manière
isolée : déficit en alpha-1-antitrypsine,
taux bas de la fraction C4 du complé-
ment, déficit en inhibiteur de la C1-
estérase, présence d’anticorps anti-thy-
roïde (anti-microsome) à un taux élevé
(4). Certains médicaments comme la
pénicilline, la griséofulvine ou les
contraceptifs oraux ont été mis en cause
dans l'induction d'une urticaire au froid
(18).
Urticaire familiale au froid
L'urticaire familiale au froid est une
maladie rare, de transmission autoso-
mique dominante, décrite initialement
en 1940 (19). Les premières manifesta-
tions apparaissent très tôt dans l'enfan-
ce. Les symptômes ont tendance à s'at-
ténuer au fil des années. Des signes
généraux sont fréquemment associés :
fièvre, frissons, arthralgies, nausées,
raideur et œdème des extrémités. La
sévérité des crises est variable. Le test
du glaçon est négatif ou retardé (délai
de 9 à 18 heures) dans cette forme d'UF.
Une polynucléose sanguine marquée
accompagne parfois les crises. La phy-
siopathologie n'est pas connue, une
dizaine de familles seulement ayant été
publiées (20). Différentes hypothèses
ont été proposées mais n'ont pas été
confirmées : libération d'un facteur
humoral chimiotactique autre que l'his-
tamine lors d'un contact froid sur la
peau (21), déficit en inhibiteurs d'en-
zymes protéolytiques ou présence de
proenzymes activées par le froid (22). Il
n'existe pas de traitement spécifique.
4821
Angio fév. 98 22/04/04 12:19 Page 4821

Les traitements symptomatiques sont
inconstamment efficaces.
Facteurs favorisants
Lors des premiers symptômes de l'UF,
ou juste avant, une autre pathologie est
associée dans près de 20 % des cas,
sans qu'une relation de causalité ait pu
être établie : thyroïdite auto-immune,
hypothyroïdie, érythème noueux, infec-
tion bactérienne ou virale... (4, 23, 24).
L'UF survenant de manière aiguë et
concomitante d’une mononucléose
infectieuse est classique (25).
L'association à une infection par le VIH
est à ne pas méconnaître car elle peut en
être révélatrice (2, 26). En revanche,
l'UF a été exceptionnellement décrite
chez les patients VIH positifs. Les per-
turbations immunitaires induites par le
VIH pourraient, dans certaines circons-
tances, favoriser la survenue d'une UF
(27).
Physiopathologie
La physiopathologie de l'UF est mal
connue. Le mastocyte cutané est la
principale cellule cible impliquée. La
dégranulation des mastocytes a été
démontrée à plusieurs reprises (28). S'il
est bien établi que l'histamine est le
médiateur principal, son rôle exact n'est
pas clairement défini et certains travaux
semblent indiquer que d'autres média-
teurs vaso-actifs sont impliqués (29).
L'existence d'UF localisées implique,
pour certains, que l'UF ne dépend pas
d'un facteur humoral, mais plutôt d'une
anomalie localisée ou généralisée de la
stimulation nerveuse (9, 13). En
revanche, de nombreux auteurs ont
montré la possibilité de transférer pas-
sivement, par l'intermédiaire du sérum,
une UF d'un patient à un autre. Dans
certains cas, le facteur soluble était une
immunoglobuline (IgE, mais aussi
IgM, IgA, IgG), une cryoglobuline (16,
23). La mise en évidence d'auto-anti-
corps anti-IgE suggère également la
possibilité d'une interaction entre ces
auto-anticorps et les IgE fixées sur les
mastocytes (30). Certains auteurs sup-
posent que des déficits enzymatiques
favorisent la dégranulation des masto-
cytes : déficit en alpha-1-antichymo-
trypsine, en inhibiteur de la C1-estérase
(31, 32). Dans une étude réalisée in
vivo sur 5 malades et 3 sujets témoins,
il a été montré que l'exposition au froid
induit, chez les patients ayant une UF
seulement, une libération d'histamine
mais aussi de tumor necrosis factor
alpha (TNF-alpha) par les mastocytes.
Ces résultats suggèrent aux auteurs que
le TNF-alpha, de même que l'histami-
ne, pourrait être impliqué dans la réac-
tion “anaphylactoïde” associée à l'urti-
caire au froid (33).
Traitement
Le traitement repose sur les mesures de
prévention. La pratique d'activités
aquatiques doit être proscrite, compte
tenu du risque vital qu'elles représen-
tent. Les sports d'hiver sont à éviter. En
cas d'intervention chirurgicale, il est
nécessaire de prévenir les chirurgiens et
les anesthésistes afin que la tempéra-
ture du bloc opératoire et des solutés de
perfusion soit adaptée. Outre les
conseils d'éviction et de prudence vis-
à-vis du froid, les antihistaminiques de
type anti-H1 entraînent une améliora-
tion à court terme dans 80 % des cas
(2). Les antihistaminiques de nouvelle
génération doivent être prescrits en pre-
mière intention à la posologie minima-
le, en majorant ensuite la dose en fonc-
tion de l'efficacité clinique. En cas
d’échec, des associations d’anti-H1 et
d’anti-histaminiques de type 2 (anti-
H2) (cimétidine) peuvent être propo-
sées (34). La doxépine est un antidé-
presseur tricyclique qui possède des
propriétés antihistaminiques puis-
santes, à la fois anti-H1 et anti-H2. Il
est utilisé à la dose initiale de 10 mg, en
respectant les contre-indications des
antidépresseurs tricycliques. Cette
posologie peut être augmentée progres-
sivement jusqu'à 25 mg trois fois par
jour (34). Le kétotifène a donné de bons
résultats dans une étude en double
aveugle (35). L'association terbutaline-
aminophylline a été utilisée avec succès
dans une étude ouverte ayant porté sur
42 patients (36). Dans les formes d'urti-
caire au froid avec déficit en alpha-1-
antitrypsine ou les urticaires familiales,
le doxantrazole et le stanazolol ont été
proposés (34, 37). Une étude rapporte
l'efficacité de la désensibilisation au
froid chez 4 malades, avec un recul de
4 à 14 ans (6). Dans tous les cas, les
corticoïdes sont inefficaces (34).
Conclusion
Le diagnostic d'UF est facilement évo-
qué d'après l'interrogatoire du malade.
Il est confirmé par le test du glaçon, de
réalisation simple. La recherche
d'autres formes d'urticaire physique
doit être systématique. Il n'est pas
nécessaire de réaliser un bilan biolo-
gique exhaustif et coûteux pour tous les
patients. Seule la recherche d'une cryo-
pathie s'impose, et doit être complétée,
en cas de positivité, d'un bilan hémato-
logique et immunologique.
Références
1- Gorevik P.O., Kaplan A.P. : The physical
urticarias. Int. J. Dermatol., 1980, 19 : 417-35.
2- Koeppel M.C., Bertrand S., Abitan R. et
al. : Urticaire au froid. 104 cas. Ann.
Dermatol. Venereol., 1996, 123 : 627-32.
3- Juhlin L. : Recurrent urticaria : clinical
Act. Méd. Int. - Angiologie (14) n° 240, Février 1998
4822
Angio fév. 98 22/04/04 12:19 Page 4822

investigation of 330 patients. Br. J. Dermatol.,
1981, 104 : 369-81.
4- Neittaanmäki H. : Cold urticaria. Clinical
findings in 220 patients. J. Am. Acad.
Dermatol., 1985, 13 : 636-44.
5- Wanderer A.A., Grandel K.E., Wassermann
S.I., Farr R.S. : Clinical characteristics of
cold-induced systemic reactions in acquired
cold urticaria syndromes : Recommandations
for prevention of this complication and a pro-
posal for a diagnostic classification of cold
urticaria. J. All. Clin. Immunol., 1986, 78 :
417-23.
6- Henquet C.J.M., Martens B.P.M., Van
Vloten W.A. : Cold urticaria : a clinico-thera-
peutic study in 30 patients ; with special
emphasis on cold desensitization. Eur. J.
Dermatol., 1992, 2 : 75-7.
7- Sigler R.W., Levinson A.I., Evans R. et al. :
Evaluation of a patient with cold and choli-
nergic urticaria. J. All. Clin. Immunol., 1979,
63 : 35-8.
8- Tennenbaum J.I., Lowney E. : Localized
heat urticaria and cold urticaria : Rare phe-
nomena occurring in the same individual. J.
All. Clin. Immunol., 1973, 51 : 57-9.
9- Toth-Kasa I., Jancho G., Obal F. Jr et al. :
Involvement of sensory nerve endings in cold
and heat urticaria. J. Invest. Dermatol., 1983,
80 : 34-6.
10- Kobza Black A., Lawlor F., Greaves
M.W. : Consensus meeting on the definition of
physical urticarias and urticarial vasculitis.
Clin. Exp. Dermatol., 1996, 21 : 424-6.
11- Mathelier-Fusade P., Aïssaoui M.,
Monedji N. et al. : Urticaire retardée au froid.
Ann. Dermatol. Venereol., 1996 : S219.
12- Kaplan A.K., Garofalo J. : Identification
of a new physically induced urticaria : cold-
induced cholinergic urticaria. J. All. Clin.
Immunol., 1981, 68 : 438-41.
13- Mathelier-Fusade P., Leynadier F. :
Localized cold urticaria. Br. J. Dermatol.,
1995, 132 (4) : 666-7.
14- Illig L. : Physical urticaria : Its diagnosis
and treatment. Curr. Probl. Dermatol., 1973,
5 : 79-116.
15- Bäck O., Larsen A. : Delayed cold urtica-
ria. Acta Derm. Venereol. (Stockh), 1978, 58 :
369-71.
16- Costanzi J.J., Coltman C.A. Jr. : Kappa
chain cold precipitable immunoglobulin G
(IgG) associated with cold urticaria. Clin.
Exp. Immunol., 1967, 2 : 167-78.
17- Török L., Borka I., Szabo G. :
Waldenström's macroglobulinemia presenting
with cold urticaria and cold purpura. Clin.
Exp. Dermatol., 1993, 18 : 277-9.
18- Wanderer A.A. : Cold urticaria syndromes :
historical background, diagnostic classifica-
tion, clinical and laboratory characteristics,
pathogenesis, and management. J. All. Clin.
Immunol., 1990, 85 : 965-81.
19- Kile R.L., Rusk H.A. : A case of cold urti-
caria with an unusual family history. J. Am.
Med. Association, 1940, 14 : 1067-8.
20- Zip C.M., Ross J.B., Greaves M.W. et al. :
Familial cold urticaria. Clin. Exp. Dermatol.,
1993, 18 : 338-41.
21- Tindal J.P., Beeker S.K., Rosse W.F. :
Familial cold urticaria : a generalized reac-
tion involving leukocytosis. Arch. Int.
Medicine, 1969, 124 : 129-34.
22- Doeglas H.M.G., Bleumink E. : Familial
cold urticaria : Clinical findings. Arch.
Dermatol., 1974, 110 : 382-8.
23- Houser D.D., Arbesman C.E., Ito K. et
al. : Cold urticaria : Immunologic studies.
Am. J. Med., 1970, 49 : 23-33.
24- Wu L.Y.F., Mesko J.W., Petersen B.H. :
Cold urticaria associated with infectious
mononucleosis. Ann. All., 1983, 50 : 271-4.
25- Bonnetblanc J.M., Gualde N., Gaillard J.
et al. : Urticaire au froid révélatrice d'une
mononucléose infectieuse. Presse Med., 1983,
12 : 1174.
26- Friedman D., Picard-Dahan C., Grossin
M. et al. : Chronic urticaria revealing an HIV
infection. Eur. J. Dermatol., 1995, 5 : 40-1.
27- Lin R.Y., Schwartz R.A. : Cold urticaria and
HIV infection. Br. J. Dermatol., 1993, 129 :
465-7.
28- Lawlor F., Kobzka Black A., Breathnach
A.S. et al. : A timed study of the histopatholo-
gy, direct immunofluorescence and ultra-
structural findings in idiopathic cold-contact
urticaria over a 24 h period. Clin. Exp.
Dermatol., 1989, 14 : 146-20.
29- Andersson T., Wardell K., Anderson C. :
Human in vivo cutaneous microdialysis :
Estimation of histamine release in cold urti-
caria. Acta Derm. Venereol. (Stockh), 1995,
75 : 343-7.
30- Gruber B.L., Baeza M.L., Marchese M.J.
et al. : Prevalence and functional role of anti-
IgE antibodies in urticarial syndromes. J.
Invest. Dermatol., 1988, 90 : 213-7.
31- Lindmark B., Wallengren J. :
Heterozygous alpha-1-antichymotrypsin defi-
ciency may be associated with cold urticaria.
Allergy, 1992, 47 : 456-8.
32- Nilsson T., Back O. : On the role of the
C1-esterase inhibitor in cold urticaria. Acta
Derm. Venereol., 1984, 64 : 197-202.
33- Tillie-Leblond I., Gosset P., Janin A. et al. :
Tumor necrosis factor-alpha release during
systemic reaction in cold urticaria. J. All.
Clin. Immunol., 1994, 93 : 501-9.
34- St Pierre J.P., Kobric M., Rackham A. :
Effect of ketotifen treatment on cold induced
urticaria. Ann. All., 1985, 55 : 840-3.
35- Husz S., Toth-Kasa I., Kiss M. et al. :
Treatment of cold urticaria. Int. J. Dermatol.,
1994, 33 : 210-3.
36- Mathelier-Fusade P., Leynadier F. :
Urticaires au froid. Ann. Dermatol. Venereol.,
1994, 121 : 429-33.
37- Ormerod A.D., Smart L., Reid T.M.S. et
al. : Familial cold urticaria. Investigation of a
family and response to stanazolol. Arch.
Dermatol. 1993, 129 : 343-6.
4823
Angio fév. 98 22/04/04 12:19 Page 4823
1
/
4
100%