master2_traore__lassina ( PDF - 1.8 Mo)

UNIVERSITE DE OUAGADOUGOU
---------------
UNITE DE FORMATION ET DE RECHERCHE
SCIENCE DE LA VIE ET DE LA TERRE
(UFR/SVT)
Mémoire Présenté
Par TRAORE Lassina
Pour l’obtention du Master II
de Biologie Moléculaire et de Génétique Moléculaire Appliquées
de l’Université de Ouagadougou
SUR LE THEME:
Diagnostic moléculaire du Cytomégalovirus, du virus d’Epstein
Barr et de l’Herpes virus 6 chez les donneurs de sang à
Ouagadougou, Burkina Faso
Soutenu le 16 Novembre 2013 devant le jury composé de :
Président : Pr Nicolas BARRO, Professeur Titulaire, Université de Ouagadougou
Membres : Pr Jacques SIMPORE, Professeur Titulaire, Université de Ouagadougou
Dr Djénéba OUERMI,Maître assistant, Université de Ouagadougou
LABORATOIRE DE BIOLOGIE MOLECULAIRE
ET DE GÉNÉTIQUE MOLÉCULAIRE
(LABIOGENE)
N° d’Ordre .............................../LABIOGENE

[Texte] Page i
Préface du Coordonnateur du Master BIOGEMA
De nos jours, les connaissances avancées en génétique et biologie moléculaires sont
incontournables pour conduire des études de hautes valeurs ajoutées en sciences biologiques.
Les outils de la Biologie moléculaire ont permis d’accomplir de grands progrès dans le domaine
du diagnostic, de la pharmacie, de la thérapeutique, de l’agriculture et même dans l’aide à la
justice par l’identification humaine. Les Universités et les laboratoires de recherche des Pays
membres de l’UEMOA dans leur grande majorité, restent arrimés aux pays et laboratoires de
recherche du Nord pour leurs besoins en recherches et activités en génétique et biologie
moléculaires. Cet état de fait est lié au déficit en personnel qualifié et le manque de ressources
financières et matériel pour conduire les recherches en local in situ. Cela a pour conséquence,
une non maîtrise de la finalité ainsi que de l’utilisation des résultats et produits des recherches
que nous conduisons, une surenchère du coût des examens et des études en biologie et génétique
moléculaires. Un autre corollaire et non des moindres de cet état de fait est la fuite de capitaux
mais également la fuite des cerveaux car les étudiants les plus compétents envoyés dans les pays
du Nord ont tendance à y rester.
Le master en Biologie Moléculaire et en Génétique Moléculaire Appliquées (BioGeMA) a pour
but de combler le vide constaté dans l’expertise en génétique et biologie moléculaires par la mise
à disposition des pays de l’espace UEMOA, de personnels qualifiés, de haut niveau de
compétences pour conduire des études et recherches en génétique et biologie moléculaires.
Le master BioGeMA est :
Un Master à dimension sous-régionale
Géré par un réseau de chercheurs et praticiens en génétique et biologie
moléculaires
Soutenu par une plateforme technologique sous-régionale à LABIOGENE
Ce Master a pour objectif de former des biologistes, des pharmaciens, des vétérinaires et des
médecins biologistes capables d’effectuer des diagnostics biomoléculaires dans des centres
hospitaliers et d’élaborer des études d’investigations dans des structures de recherches. En
outre, il ouvrira la porte d’études doctorales aux meilleurs étudiants pour permettre la formation
de chercheurs et d’enseignants-chercheurs afin d’assurer la relève du corps enseignants, la
constitution d’une masse critique d’experts africains et la mise en place d’un véritable réseau
africain de recherche dans le domaine ci-dessus cité.
Professeur Jacques SIMPORE
Professeur Titulaire de Biologie Moléculaire
et de Génétique Moléculaire
UFR/SVT - École Doctorale Sciences et
Technologie
Université de Ouagadougou –Burkina Faso

Mémoire/Master II / BioGeMA / 2011-2012 / TRAORE Lassina Page ii
Dédicaces
A mon père Bougoungo TRAORE et à ma mère Djenebou TRAORE ;
Ames frères et sœurs, Sali, Diakalya, Nassara, Jeanne, Elisabeth et Marie
A ma bien aimée Ebenezer OUEDRAOGO
A Dramane TRAORE, cousin et ami fidele
A tous ceux qui donnent leur sang afin de sauver des vies

Mémoire/Master II / BioGeMA / 2011-2012 / TRAORE Lassina Page iii
Remerciements
Ce travail a été réalisé au Centre de Recherche Biomoléculaire Pietro ANNIGONI
(CERBA/LABIOGENE) et au Centre Médical Saint Camille (CMSC) en collaboration avec
le Centre National de transfusion sanguine (CNTS).
Nous exprimons nos profondes gratitudes à l’endroit du :
Professeur Jacques SIMPORE, Professeur titulaire de génétique et de biologie
moléculaires, Directeur du CERBA/LABIOGENE, Directeur du laboratoire du CMSC,
Recteur de l’Université Saint Thomas d’Aquin, notre Directeur de mémoire ; nous sommes
très marqués de l’honneur que vous nous avez fait pour nous avoir accepté dans vos
laboratoires bien équipés, pour nous avoir conseillé et dirigé dans l’élaboration du présent
mémoire. Nous avons aussi bénéficié de votre encadrement scientifique et de votre soutien
moral, financier et matériel. Veuillez trouver dans ce travail l’expression de notre sincère
gratitude et de notre profond respect.
Professeur Nicolas BARRO, Vice-président de l’Université de Ouagadougou, pour avoir
accepté de présider notre jury. Malgré vos multiples occupations, vous avez accepté de suivre
et de juger ce travail. Soyez-en remercié.
Dr Djénéba OUERMI, pour avoir accepté de faire partie du jury. Trouvez ici
l’expression de toute notre gratitude.
Au Professeur Jean-Baptiste NIKIEMA, aux Dr Charlemagne GNOULA et Dr Virginio
PIETRA pour la qualité de vos enseignements;
Au Docteur Cyrille BISSEYE, pour l’encadrement technique au laboratoire et son aide
précieuse dans la réalisation de ce travail,
Dr Florencia DJIGMA, Dr Tani SAGNA, pour votre assistance précieuse durant notre
formation, au cours de nos manipulations au laboratoire et au cours de la rédaction du présent
mémoire.
À toute l’équipe du Laboratoire du Centre Médical Saint Camille et du Centre de Recherche
Biomoléculaire Pietro ANNIGONI.
A tous nos enseignants du Master BioGéMA
Ala Commission de l’UEMOA pour leur soutien financier à travers le PACER 2
Atoute l’équipe du CERBA/LABIOGENE et à tout le personnel du laboratoire du
Centre Médical Saint Camille de Ouagadougou;

Mémoire/Master II / BioGeMA / 2011-2012 / TRAORE Lassina Page iv
Résumé
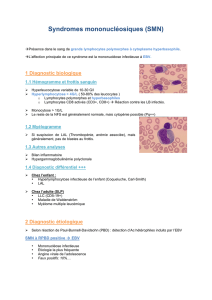
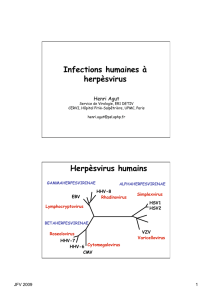
Introduction : Les herpès virus sont très rependus dans le monde entier. La présente
étude se porte sur trois herpès virus, notamment EBV, CMV et HHV-6. Ces trois virus
évoluent sous le modèle pandémique. Ils sont impliqués dans diverses pathologies comme la
mononucléose infectieuse et plusieurs types cancers. Notre étude vise à déterminer les
prévalences de CMV, EBV et HHV-6 chez les donneurs de sang de Ouagadougou,
diagnostiqués positifs à l’hépatite B.
Méthodes : Les donneurs de sang diagnostiqués positifs à l’Hépatite B ont été retenus
pour la présente étude, soient 198 donneurs. Après centrifugation du sang, le plasma à été
retenu comme produit biologique à analyser. Nous avons utilisé la DNA sorbent pour
l’extraction de l’ADN puis la PCR en temps réel qualitative pour le diagnostic simultané de
l’infection à EBV, CMV et HHV-6. Pour la PCR, nous avons utilisés le kit CMV/EBV/HHV-
6 Quant Reel Time PCR en suivant les instructions du fabriquant. L’appareil PCR utilisé était
la SaCycler-96 Real Time PCR v.7.3 de “Sacace Biotechnologie”. Les résultats obtenus ont
été analysés avec les logiciels statistiques tels que SPSS 17.0 et Epi Info 3.5.1.
Résultats : Sur les 198 échantillons testés, 18 (9,09%) étaient positifs à au moins un
des trois virus, 10 (5,10%) étaient positifs au EBV, 10 (5,10%) positifs au CMV et 12
(6,10%) positifs au HHV-6. En fonction de l’âge, nous avons trouvé que seul ceux qui avaient
un âge inferieur ou égal à 30 ans étaient infectés. L’infection à EBV, CMV et HHV-6 chez les
femmes représentaient respectivement 8,57%, 8,57% et 11,43%. Par contre chez les
hommes, les taux d’infection étaient faibles soient 4,29%, 3,68% et 4,90% respectivement
pour EBV, CMV et HHV-6. En fonction du statut VIH nous avons constatés que les
séropositifs étaient plus infectés que les séronégatifs, EBV (12,5% versus 4,74), CMV (12,5%
versus 4,74), HHV-6 (12,5% versus 5,79). Sept (7) échantillons étaient Co-infectés par
EBV/CMV/HHV-6, soit 38,89% des échantillons positifs.
Conclusion : Les prévalences que nous avons enregistrées sont faibles par rapport à
celles trouvées par les études précédentes menées dans la sous région chez les donneurs de
sang. Cette différence peut s’expliquer par le fait que les études antérieures ont utilisé des
techniques sérologiques.
Mots clés : Burkina Faso, PCR Multiplexe en Temps Réel, CMV, EBV et HHV-6
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
1
/
65
100%