Lire l`article complet

11
Correspondances en Nerf & Muscle - Vol. III - n° 1 - février 2005
MISE AU POINT
■
■
Prise en charge
des ptôsis de l’adulte
Management of adult’s ptosis
C. Papeix*, C. Vignal-Clermont**
Le ptôsis est défini comme une chute de la pau-
pière supérieure par impotence fonctionnelle
plus ou moins importante du muscle releveur.
Chez l’adulte, deux situations cliniques distinctes
peuvent s’observer. Le ptôsis peut être d’origine
mécanique ou révéler une pathologie neuro-
musculaire. Dans le premier cas, la ptôse est
secondaire à un étirement ou à une désinsertion
de l’aponévrose du muscle releveur de la pau-
pière, le plus souvent après des microtrauma-
tismes répétés (port de lentilles rigides, etc.) :
on parle alors de ptôsis involutionnel. Les ptôsis
d’origine mécanique peuvent aussi être secon-
daires à un simple vieillissement du tissu
conjonctif élastique cutané formant un derma-
tochalasis qui alourdi la paupière supérieure. Il
convient dans cette situation de ne pas multiplier
les explorations et de proposer une chirurgie
correctrice. Dans le deuxième cas, lorsque le
ptôsis révèle une pathologie neuromusculaire,
une prise en charge neurologique est néces-
saire. Si le ptôsis est d’apparition brutale, celle-
ci doit s’effectuer en urgence. L’interrogatoire,
l’examen clinique et l’électromyogramme per-
mettront d’orienter le diagnostic vers une origine
neurogène, myogène ou myasthénique.
R
APPEL ANATOMIQUE ET PHYSIOLOGIQUE
L’ouverture de la paupière supérieure est assu-
rée par le muscle releveur de la paupière supé-
rieure (RPS) doublé du muscle de Müller. Le RPS
est un muscle strié, innervé par le rameau supé-
rieur du III. Le muscle de Müller est un muscle lisse
innervé par le sympathique. L’excursion normale
du muscle releveur de la paupière supérieure est
comprise entre 12 et 15 mm, dont 2 mm corres-
pondant à la seule action du muscle de Müller.
L’
EXAMEN DU PTÔSIS DOIT ÊTRE COMPLET
L’interrogatoire précisera la date d’apparition
du ptôsis (congénital versus acquis) et le délai
d’apparition (brutale versus progressive). Les
antécédents personnels (traumatismes) et fami-
liaux (maladies musculaires) doivent aussi être
précisés. Il faut rechercher une variabilité à la
fatigue, orientant vers une myasthénie, et des
signes d’accompagnement (douleur, diplopie,
troubles de la déglutition, dysphonie, dysphagie,
fatigabilité musculaire).
L’examen des photos antérieures du patient est
indispensable car elles renseignent sur la chro-
nologie des troubles.
L’examen clinique :
•doit être statique et dynamique.
La première partie (statique) apprécie l’aspect du
visage et des téguments, le degré du ptôsis, la
hauteur de la fente palpébrale et la position du pli
palpébral, et recherche une exo- ou une énoph-
talmie. L’examen dynamique mesure l’excursion
du muscle releveur, note la qualité du déroule-
ment palpébral dans le regard vers le bas, appré-
cie la force des orbiculaires et recherche une
variabilité du ptôsis.
* Service de neurologie 1,
hôpital de la Pitié-Salpêtrière, Paris.
** Service d’ophtalmologie du Dr S. Morax,
fondation ophtalmologique A. de Rothschild,
Paris.
L’examen d’un patient présentant
un ptôsis doit comporter une étude
complète de l’oculomotricité extrinsèque
et intrinsèque.
Devant tout ptôsis, il faut rechercher
une fatigabilité et tester les orbiculaires
à la recherche d’une myasthénie.
Les ptôsis dangereux sont des ptôsis
neurogènes ; ils ne sont pas isolés
(CBH douloureux et III) et sont souvent
douloureux (dissection, anévrysme). Ils
doivent être pris en charge en milieu
neurologique.
Un ptôsis bilatéral associé à
une ophtalmoplégie bilatérale
et progressive doit faire pratiquer
un bilan étiologique de myopathie
avant tout geste chirurgical.
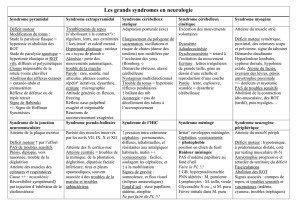
Points forts

12
Correspondances en Nerf & Muscle - Vol. III - n° 1 - février 2005
MISE AU POINT
•doit rechercher des éléments d’orientation dia-
gnostique :
– recherche d’une atteinte neurogène par l’examen
de l’oculomotricité extrinsèque et intrinsèque
(appréciation de la taille et de la dynamique
pupillaire), qui doit être systématique ;
– recherche d’une majoration du ptôsis lors des
manœuvres d’ouverture/fermeture répétées des
paupières ou de la manœuvre de Cogan, ces élé-
ments orientant vers une myasthénie oculaire.
Au moindre doute, un test au glaçon doit être
pratiqué (figures 1a et 1b).
– appréciation de l’ensemble des muscles du
visage, en particulier des muscles du front. Une
limitation de l’oculomotricité bilatérale et symé-
trique, souvent sans diplopie, associée à un
ptôsis également bilatéral fera suspecter une
myopathie.
L
APRISE EN CHARGE NEUROLOGIQUE
✓ Le ptôsis neurogène
Son installation est brutale. Il est secondaire soit
à une atteinte du III, soit à une atteinte du sym-
pathique.
Dans le cas d’une atteinte du III, le ptôsis est
exceptionnellement isolé. Il est le plus souvent
associé à une diplopie liée à des troubles oculo-
moteurs extrinsèques, par parésie du droit supé-
rieur, droit médial et droit inférieur, et parfois à
une paralysie accommodative secondaire à une
mydriase homolatérale aréactive. Il est néces-
saire de localiser l’atteinte et de déterminer sa
cause ; l’existence d’une anomalie pupillaire
impose une imagerie rapide pour éliminer une
compression. L’atteinte du III dans le tronc céré-
bral peut s’observer au cours des syndromes
vasculaires alternes de Claude Bernard-Horner
(CBH), de Benedick ou de Weber. Lors d’une
atteinte du noyau du III, le ptôsis peut être bila-
téral, car un sous-noyau unique dans le complexe
nucléaire du III est à l’origine de fibres qui se
dirigent vers les deux muscles releveurs. Le III
peut également être comprimé lors de son passage
dans le sinus caverneux (rechercher une atteinte
du IV, du V1, du V2 et du VI homolatéraux) ou au
contact de la communicante postérieure. Ainsi, un
III douloureux avec atteinte pupillaire doit être
considéré jusqu’à preuve du contraire comme
symptomatique d’une compression par un ané-
vrysme de la communicante postérieure, et le
patient doit être dirigé en urgence en milieu
neurologique. Chez le patient diabétique, il peut
aussi s’agir d’une mononeuropathie ischémique
avec une atteinte purement extrinsèque et pro-
portionnelle. L’atteinte du III est plus rarement
secondaire à une hypertension intracrânienne
ou à une hypotension du LCR.
Dans le cas d’une atteinte du sympathique, c’est
le muscle de Müller qui est en cause. Son déficit
est responsable d’une discrète ptôse de la pau-
pière supérieure et d’une surélévation de la pau-
pière inférieure, conduisant à un rétrécissement
de la fente palpébrale et donnant un faux aspect
d’énophtalmie (figure 2). Il s’y associe un myosis
réactif, lié à une atteinte du dilatateur irien, avec
une anisocorie plus marquée à l’obscurité. L’en-
semble forme le syndrome de CBH. Si un doute
persiste, le test à la cocaïne permettra de confir-
Figure 1. a : patient présentant une myasthénie ocu-
laire avec un ptôsis gauche. b:nette amélioration
après glaçon sur la paupière supérieure gauche.
Figure 2. CBH droit acquis lié à une dissection caro-
tidienne. Discret ptôsis et myosis relatif réactif homo-
latéral. À la lumière, la différence entre les pupilles
est peu marquée.

13
Correspondances en Nerf & Muscle - Vol. III - n° 1 - février 2005
Prise en charge des ptôsis de l’adulte
mer le diagnostic en majorant l’anisocorie : la
cocaïne bloque la recapture de la noradrénaline
(NAD) et augmente donc la concentration de
médiateur dans la synapse. Dans le cas d’une
atteinte des voies sympathiques, il n’y a pas de
NAD dans la synapse, et la dilatation ne peut pas
s’effectuer. Ce test ne permet pas de localiser
l’atteinte, mais quelques signes cliniques peuvent
orienter le diagnostic : ainsi, l’atteinte prégan-
glionnaire est généralement associée à une anhi-
drose cutanée, une vasodilatation de l’hémiface,
une hyperhémie conjonctivale, un larmoiement
et une obstruction nasale. L’existence d’un syn-
drome de CBH récent impose un bilan étiologique
en milieu neurologique. L’association d’un CBH
récent et d’une douleur cervicale ou retro-auri-
culaire homolatérale est une urgence et doit faire
éliminer une dissection carotidienne.
✓ Le ptôsis myogène
Il est en général bilatéral, d’installation progressive,
associé à des troubles oculomoteurs. Il est observé
au cours des myopathies oculaires : ophtalmoplé-
gies externes progressives (myopathie mitochon-
driale), dystrophies oculopharyngées, atteintes
oculaires des dystrophies myotoniques (maladie
de Steinert) et atteintes oculomotrices de certaines
“myopathies congénitales” (myopathies myo-
tubulaires, centronucléaires).
Les ophtalmoplégies externes progressives se
rencontrent à tous les âges. Le ptôsis est constant
et bilatéral, parfois asymétrique et donc possi-
blement unique au début. Il est partiellement
compensé par les muscles frontaux, entraînant
un plissement du front. Il s’associe le plus souvent
à une atteinte oculomotrice qui s’installe très
progressivement et aboutit en quelques années
à une ophtalmoplégie complète. La diplopie peut
exister au début de l’évolution, mais elle est sou-
vent transitoire. Dans les maladies mitochon-
driales, l’atteinte oculaire peut rester isolée,
mais elle peut aussi être associée à d’autres
atteintes : atteinte de la musculature faciale,
laryngée ou vélopalatine des racines. Elle peut
également être associée à une rétinite pigmen-
taire (syndrome de Kearns-Sayre), une cataracte,
une atteinte cardiaque (bloc auriculoventricu-
laire) ou une atteinte neurosensorielle (surdité,
myoclonies, ataxie cérébelleuse, épilepsie, retard
mental). La biopsie musculaire confirme le dia-
gnostic en révélant des ragged-red-fibers, visibles
à la coloration trichrome.
Habituellement, dans les dystrophies musculaires,
l’atteinte oculomotrice est absente. En revanche,
dans la dystrophie oculopharyngée, l’atteinte
oculomotrice est majeure. Les troubles appa-
raissent tardivement, à l’âge de 40 ans. Le ptôsis
est souvent le premier signe ; il est bilatéral et
symétrique. La limitation des mouvements ocu-
laires est généralement secondaire, touchant sur-
tout la verticalité. La dysphagie survient géné-
ralement plus tard au cours de l’évolution. Une
dysphonie par atteinte des muscles laryngés est
fréquemment associée. Le diagnostic repose sur
la biopsie musculaire et sur les études géné-
tiques moléculaires.
✓ Le ptôsis myasthénique
Le ptôsis est fréquent au cours de la myasthénie.
Il peut être unilatéral, bilatéral ou à bascule. Sa
principale caractéristique est sa fluctuation au
cours de la journée. Il peut apparaître au moindre
effort musculaire ou au cours d’un effort d’atten-
tion. Le ptôsis est majoré par la fermeture forcée et
prolongée des yeux, et par les efforts prolongés
d’élévation des yeux. Le test au glaçon (applica-
tion d’un glaçon sur la paupière occluse pendant
2mn) conduit à sa disparition. Il est souvent
associé à une diplopie. L’atteinte oculomotrice
peut simuler une atteinte du III, du IV ou du VI,
voire une paralysie de fonction comme l’ophtal-
moplégie internucléaire. La motricité pupillaire
est toujours respectée. Il existe très fréquemment
une atteinte des orbiculaires. Le diagnostic de
myasthénie oculaire est essentiellement clinique.
La négativité des examens complémentaires
n’élimine pas le diagnostic. La recherche d’anti-
corps antirécepteurs à l’acétylcholine n’est posi-
tive que dans 50 % des formes oculaires pures.
La recherche de bloc myasthénique à l’électro-
myogramme, dans ces formes, peut aussi être
négative. On peut alors pratiquer un examen sur
fibre unique, plus complexe à réaliser, mais plus
sensible. Le test pharmacologique à la Prostig-
mine®(le Reversol®n’étant actuellement plus
commercialisé) entraîne une réversibilité transi-
toire du ptôsis. Le principe consiste à restaurer
la conduction neuromusculaire par l’injection
d’un produit anticholinestérasique. Le test est
positif quand il existe une amélioration tempo-
raire des signes ; cependant, tous les patients
avec une myasthénie avérée n’ont pas un test
positif. Le traitement par anticholinestérasique
doit systématiquement être débuté, mais il n’a
généralement qu’une faible efficacité sur les

14
Correspondances en Nerf & Muscle - Vol. III - n° 1 - février 2005
MISE AU POINT
formes oculaires. L’introduction de ce traitement
ne dispense pas d’une surveillance très rappro-
chée des patients, à la recherche de l’apparition
de signes extra-oculaires (dysphonie, dysphagie,
fatigabilité musculaire), car la généralisation des
symptômes myasthéniques est imprévisible et
peut mettre en jeu le pronostic vital. Si les symp-
tômes oculaires persistent malgré un traite-
ment anticholinesthérasique bien conduit, une
corticothérapie devra être instaurée à doses
progressives jusqu’à 1 mg/kg/j et sous sur-
veillance hospitalière. En effet, l’introduction des
corticoïdes peut s’accompagner d’une aggra-
vation transitoire des symptômes. Un bilan thy-
roïdien doit systématiquement être effectué, car
les associations sont fréquentes.
Au total, l’examen d’un ptôsis acquis de l’adulte
doit être soigneux. La principale difficulté pour le
neurologue est de diagnostiquer les faux ptôsis
et, pour l’ophtalmologiste, d’éliminer ou de
détecter une urgence neurologique : anévrysme
de la communicante postérieure (III douloureux),
dissection carotidienne (CBH douloureux), myas-
thénie généralisée. Devant un ptôsis bilatéral
progressif associé à une ophtalmoplégie, il faut
penser à une myopathie et faire un bilan étiolo-
gique complet avant de proposer une chirurgie
palpébrale.
■
R
ÉFÉRENCES
1. Adams RD, Victor M, Ropper AH. Disorder of ocular
movements and pupillary function. In: Adams RD, Victor M
(ed). Principles of neurology 6th ed. Mc Graw Hill, 1997:
258-84.
2. Fardeau M, Fardeau C. Myopathies oculaires. In:
Vignal C, Miléa D et al. (ed). Neuro-ophtalmologie. Paris:
Elsevier, 2002:284-90.
3. Kersten RC, De Concilis C, Kulwin DR. Acquired ptosis
in the young and middle aged population. Ophthalmology
1995;102:924-8.
4. Liu G, Volpe N, Galetta S. Eyelid and facial nerve disor-
ders. In: Liu G, Volpe N, Galetta S (ed). Neuro-ophthalmology.
Diagnosis and mangement. Philadelphia: WB Saunders,
2001:464-513.
5. Morax S. Ptosis. In: Adenis JP, Morax S (ed). Pathologie
orbito-palpébrale. Paris: Masson 1998:227-53.
1
/
4
100%