L`herpès orofaciaL Du diagnostic au traitement

DERMATOLOGIE
ADOLESCENCE & Médecine • Juillet 2012 • numéro 4 23
Dr Françoise Raynaud
Dermatopédiatre, Maison de
Solenn, Paris
L’HERPÈS OROFACIAL
Du diagnostic au traitement
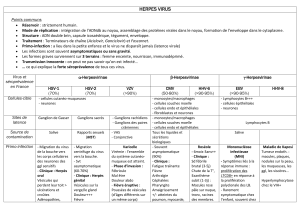
L’herpès orofacial est une infection commune bénigne, aectant 14,8 % de la
population française. Il est plus fréquent chez la femme que chez l’homme (1).
Plus de 80 virus herpétiques sont connus, mais seulement huit ont été identi-
fiés comme pathogènes. Ce sont les virus herpès simplex 1 et 2 (HSV), le virus de la varicelle, le cytomégalovirus, le virus
d’Epstein-Barr, les virus humains herpétiques de type 6 et 7 ainsi que de type 8, qui forment la famille Herpès viridae.
L’herpès labial est dû au HSV1. Cependant, l’épidémiologie a récemment changé. En eet, les infections à HSV1 sont tra-
ditionnellement contractées dans l’enfance et l’adolescence lors de contacts non sexuels. Aujourd’hui, le virus devient
la première cause d’infections herpétiques génitales.
TRANSMISSION
Un contact direct est nécessaire avec
les sécrétions infectées. L’infectiosité
est maximale pendant les 24 premières
heures d’apparition des lésions (2).
MANIFESTATIONS
CLINIQUES (2)
bGénéralités
Les primo-infections HSV1 sont le
plus souvent asymptomatiques ou se
limitent à des gingivostomatites chez
le sujet immunocompétent. Le virus
est responsable d’une latence dans le
ganglion sensoriel et ensuite se réac-
tive pour donner les signes cliniques
d’herpes orofacial.
Les causes de ces réactivations sont :
• l’exposition solaire,
• la fièvre,
• le stress psychologique,
• les menstruations,
• un traumatisme,
• une injection d’anesthésique local,
• une extraction dentaire,
• la chirurgie régionale.
Les épisodes de récurrences peuvent
être fréquents, douloureux et défigu-
rant. Chez les patients immunodépri-
més, les épisodes d’herpès sont plus
longs en durée, plus sévère pouvant
s’étendre à la cavité buccale ou sur le
visage. Les vésicules sont groupées
douloureuses sur une base érythéma-
teuse, associées à des lésions ulcérées
et croûteuses.
bLa primo-infection
La gingivostomatite est la plus com-
mune des manifestations orofaciales
de l’infection par HSV1. Elle est caracté-
risée par des lésions orales et periroales
vésiculo-ulcératives. Elle survient le
plus souvent chez l’enfant entre 1 et
5 ans, mais affecte occasionnellement
les adolescents et les adultes. La gingi-
vostomatite est typiquement précédée
par une sensation de brûlures ou de pa-
resthésies sur le lieu d’inoculation asso-
ciées à des adénopathies cervicales et
sous-mandibulaires. La èvre dépasse
dépasse souvent 39° C accompagnée
d’un malaise général avec céphalées,
de myalgies, d’une perte de l’appétit
ainsi que d’une dysphagie. Au bout de
24 à 48 h, de nombreuses vésicules
apparaissent sur la muqueuse buccale
qui se rompent et devenant une source
de douleurs et d’ulcérations, autour et
dans la cavité buccale. La présentation
la plus typique est une gingivite généra-
lisée, marginale et œdémateuse.
Chez les adolescents, la pharyngite et
le syndrome type mononucléose-like
peut être un mode de début de l’her-
pès oral. Chez les individus immuno-
compétents, c’est-à-dire en bonne
santé, cette primo-infection orale est
de bon pronostic, la guérison est ob-
tenue au bout d’une dizaine de jours.
Le virus persiste pendant quelques se-
maines après la guérison clinique. Les
anticorps sériques augmentent en 2 à
3 semaines, mais ne protègent pas lors
de réactivation virale.
bHerpès orofacial avec
récurrence
Après la première infection, le virus her-
pétique latent se réactive périodique-
ment migrant du ganglion sensoriel du
territoire correspondant, responsable
de récurrence. Bien que la prévalence
de HSV1 soit élevée, uniquement 10 à
40 % des patients séropositifs auront
des récurrences cutanéomuqueuses.
Les récurrences sont rares après 35 ans.
Les épisodes de récurrences sont
plus courts et moins intenses avec
peu de symptômes généraux. La sé-
vérité de l’herpès facial varie du dé-
sagrément à la forme étendue attei-
gnant les lèvres, les joues, le nez et
le septum nasal. Chez les patients
bien portants, la récurrence se limite
au neurotome où a siégé la primo-
infection avec peu de gêne. Cepen-
dant, lors de certaines circonstances,
les récurrences sont nombreuses au
cours d’une année, les lésions sont
douloureuses, et elles peuvent durer
de façon accrue. Le plus souvent, le

DERMATOLOGIE
24 ADOLESCENCE & Médecine • Juillet 2012 • numéro 4
« Moins de 10 % des patients ont plus de
6récurrences par an»
nombre de récurrences par an est
de 2. Moins de 10 % des patients ont
plus de 6 récurrences par an. Les
prodromes sont à type de prurit, de
brûlures et de paresthésies. Ils sur-
viennent chez 60 % des patients.
bTypes d’herpès selon la
localisation
• L’herpès labial est la localisation la
plus fréquente. Les lésions sont lo-
calisées à la jonction de la semi-mu-
queuse rouge vermillon et la peau de
la lèvre (Fig. 1).
• L’herpès buccal survient exclusi-
vement sur la muqueuse kératinisée
du palais dur, sur la gencive attachée,
et occasionnellement sur le dos de la
langue et ceci devra faire discuter une
ulcération d’une aphtose récurrente.
L’herpès est unilatéral et ne croise pas
la ligne médiane.
• L’herpès nasal : les vésicules nari-
naires et périnarinaires s’associent à
une rhinite et une obstruction nasale.
• L’herpès périorbitaire.
• La topographie radiculaire d’un her-
pès peut faire discuter un zona.
bEczéma herpeticum
Une dissémination virale peut sur-
venir dans le cadre de maladies der-
matologiques inflammatoires, le plus
fréquemment lors de dermatite ato-
pique. L’eczéma herpeticum ou syn-
drome de Kaposi-Juliusberg est due
survenir lors de coalescences des vé-
sicules et pustules pour former des
placards érosifs. Les croûtes et la gué-
rison surviennent en un mois.
L’ÉVOLUTION
L’érythème polymorphe est une ma-
ladie d’hypersensibilité retardée à im-
muns complexes qui vont induire des
dommages dans les tissus. Il survient
le plus souvent chez les adolescents.
L’étiologie peut être due à une réacti-
vation d’une infection en particulier
herpétique dans 80 % des cas, ou à
DIAGNOSTIC
DIFFÉRENTIEL
Il est avant tout clinique.
1. Dans les cas atypiques et dans
les formes cutanéomuqueuses,
l’érythème polymorphe peut avoir
une autre étiologie que l’infection her-
pétique.
2. L’impétigo est évoqué lors d’atteinte
limitée aux lèvres et aux joues sans at-
teinte de la cavité buccale.
3. Le main-pied-bouche : les lésions
en coup d’ongles sur le bout des doigts
et des pieds permettent le diagnostic.
4. L’aphtose buccale est la première
cause d’érosions buccales, qui est
le premier diagnostic différentiel de
l’herpès oral récurrent. Les ulcérations
peuvent être mineures, 1 à 5 lésions
concomitantes d’environ 5 mm de
diamètre sur la muqueuse non kérati-
nisée, guérissant en 10 à 15 jours sans
séquelle. Les ulcérations majeures ré-
currentes peuvent survenir aussi sur la
muqueuse kératinisée le palais, le dos
de la langue et peuvent atteindre les
10 mm. La guérison avec cicatrices est
obtenue au moins en un mois.
Les aphtoses herpétiformes se présen-
tent avec de multiples petits ulcères
(2-3 mm) douloureux répartis dans la
Figure 1 - Lésion due à l’infection par Herpes simplex au niveau de la lèvre
inférieure.
à la contamination profuse d’un ec-
zéma par le virus herpétique. Environ
10 jours après la contamination par
le virus herpétique, on voit se déve-
lopper très rapidement des pustules
et des vésicules ombiliquées parfois
douloureuses, qui peuvent être pré-
cédées par des sensations de brû-
lures, de picotements sur le visage, la
joue et la région périorbitaire dans un
contexte de malaise général, de fièvre.
Une surinfection bactérienne peut
mycoplasmes et/ou à une réaction
médicamenteuse concomitante. Des
fragments HSV comme superanti-
gènes ont été retrouvés dans les cel-
lules CD34 positives transportées dans
la peau. Lors d’atteintes cutanées, les
lésions cutanées sont typiques macu-
lopapuleuses en cibles, parfois bul-
leuses souvent associées à une atteinte
muqueuse orale, les lèvres. L’érythème
polymorphe récidivant est en général
d’origine herpétique.
© CDC/ Dr. Herrmann

L’herpès orofacial
ADOLESCENCE & Médecine • Juillet 2012 • numéro 4 25
cavité buccale qui tendent à coalescer
pour former de grands ulcères. L’exis-
tence d’association gastro-intestinale,
urogénitale, dermatologique à types
papules, pustules, d’érythème noueux,
d’ulcères, des arthralgies, arthrites et
thromboses orientent vers la maladie de
Behçet.
LE DIAGNOSTIC
VIRAL DIRECT
Il ne peut être fait que sur des lésions
vésiculeuses récentes (3).
La culture virale demande 2 à 3 jours.
La recherche d’antigènes par ELISA
demande 2 à 5 h pour avoir un résultat.
Le cytodiagnostic de Tzanck permet
le diagnostic de l’effet cytopathogène
du virus : œdèmes cellules, inclusions
nucléaires. Cette méthode est simple,
rapide mais peu sensible et peu utili-
sée aujourd’hui. Le diagnostic par PCR
très sensible est encore peu utilisé.
LE TRAITEMENT DE
L’HERPÈS OROFACIAL
CHEZ LES PATIENTS
IMMUNOCOMPÉTENTS
(4, 5)
1. La primo-infection : Aciclovir®
200 mg x 5 fois par jour.
2. L’herpes labial est traité par de l’Aci-
clovir® en crème à 5 % : 5 fois par jour
toutes les 4 heures pendant 4 jours, en
vente libre chez les pharmaciens.
3. Lors de récurrences : pour le trai-
tement curatif, il n’y a pas de recom-
mandation pour le traitement local ou
per os. Pour le traitement préventif, si
le patient a de plus de 6 récurrences
par an, on utilise l’Aciclovir® 400 mg x
2 fois/jour ou le Valaciclovir® 500 mg/j
avec une évaluation à 4 mois, ou en
Angleterre 500 à 1 000 mg 2 fois par
jour® 3 à 5 jours. Aux USA, le Valaci-
clovir® est utilisé a la posologie de 2 g
toutes les 12 h pendant 24 h. La crème
solaire est indispensable lors d’exposi-
tion.
4. Eczéma herpeticum chez l’adoles-
cent : Aciclovir® 400 mg, 5 fois par jour
pendant 5 à 10 jours. l
MOTS-CLÉS :
Herpès orofacial, Diagnostic,
Traitements, Manifestations cliniques,
Eczéma
1. Lorette G, Crochard A, Mimaud V et al. A survey on the prevalence of orofacial
herpes in France: the INSTANT Study. J Am Acad Dermatol 2006 ; 55 : 225-32.
2. Fatahzadeh M, Schwartz R. A human herpes simplex virus infections:
epidemiology, pathogenesis, symptomatology, diagnosis, and
management. J Am Acad Dermatol 2007 ; 57 : 737-63.
3. CEDEF. Item no 84: herpes virus infection in immunocompetent
children and adults: cutaneous and mucous herpes. Ann Dermatol
Venereol 2008 ; 135 : F18-24.
4. Woo SB, Challacombe SJ. Management of recurrent oral herpes
simplex infections. Oral Surg Oral Med Oral Pathol Oral Radiol Endod
2007 ; 103 : Suppl S12 e11-18.
5. Cunningham A, Griths P, Leone P et al. Current management and
recommendations for access to antiviral therapy of herpes labialis. J Clin
Virol 2012 ; 53 : 6-11.
RÉFÉRENCES
JAMA
Faut-il traiter le RGO asymptomatique des asthmes non contrôlés ?
Les symptômes de reflux sont fréquents chez les enfants et
notamment chez les asthmatiques. Le reflux gastro-œso-
phagien (RGO) est un facteur favorisant les exacerbations. Le
traitement d’un reflux asymptomatique par lansoprazole permet-il
un meilleur contrôle de l’asthme ? Cette étude prospective multi-
centrique comparant les eets du lansoprazole à ceux d’un placebo
a été menée chez 306 enfants asthmatiques sur une période de
6 mois. Les patients sélectionnés avaient un asthme non contrôlé
sous corticoïdes inhalés et aucun symptôme de reflux. Après ran-
domisation, 157 enfants ont reçu un placebo et 149 ont reçu du
lansoprazole. Les caractéristiques épidémiologiques des 2 groupes
étaient comparables. Les eets du traitement ont été évalués par
le score ACQ, les EFR, un questionnaire de qualité de vie et par le
nombre d’épisodes d’asthme instable. Il n’y avait pas de diérence
significative entre les 2 groupes pour ces critères d’évaluation. Une
pH-métrie a été réalisée chez 115 patients et 43 % d’entre eux (soit
49 patients) avaient un RGO. Parmi ces 49 patients, 20 ont reçu un
placebo et 29 le lansoprazole. Comme précédemment, les résultats
ne diéraient pas entre les 2 sous-groupes. De plus, les patients
traités par lansoprazole avaient des eets secondaires significative-
ment plus fréquents.
Il n’y a donc pas d’intérêt, selon cette étude, à prescrire
un IPP dans les asthmes non contrôlés même chez les
patients ayant un reflux asymptomatique authentifié à
la pH-métrie !
4 Writing Committee for the American Lung Association Asthma Clinical Research Centers, Holbrook JT, Wise RA et al. Lansoprazole for children with poorly
controlled asthma. A randomized controlled trial. JAMA 2012 ; 307 : 373-81.
ON EN PARLE
Par le Dr Elodie Morrison, Hôpital Cochin-Port Royal, Paris
1
/
3
100%