Diagnostic, évaluation et prise en charge du trouble déficitaire de l

Disponible
en
ligne
sur
www.sciencedirect.com
Neuropsychiatrie
de
l’enfance
et
de
l’adolescence
61
(2013)
140–147
Mise
au
point
Diagnostic,
évaluation
et
prise
en
charge
du
trouble
déficitaire
de
l’attention
avec/sans
hyperactivité
:
le
point
de
vue
du
neuropsychologue
Diagnostic,
assessment
and
remediation
of
the
attention
deficit
and
hyperactivity
disorder
(ADHD):
The
neuropsychologist’s
point
of
view
C.
Catale∗,
T.
Meulemans
Unité
de
neuropsychologie,
département
de
psychologie
:
cognition
et
comportement,
université
de
Liège,
boulevard
du
Rectorat
B33,
4000
Sart-Tilman,
Belgique
Résumé
Le
diagnostic
du
trouble
déficitaire
de
l’attention
chez
l’enfant
reste
encore
très
complexe,
et
ce
malgré
l’apport
des
différentes
terminologies
et
classifications
actuelles.
L’objectif
principal
de
cet
article
est
de
présenter
l’intérêt
d’une
approche
pluridisciplinaire
dans
la
compréhension,
le
diagnostic
et
l’identification
des
difficultés
de
ces
enfants.
Plus
particulièrement,
il
vise
à
montrer
l’intérêt
de
l’approche
cognitive
dans
l’objectivation
et
la
compréhension
de
ce
trouble
et
de
ses
conséquences
dans
la
vie
quotidienne
de
l’enfant,
mais
également
dans
la
mise
en
place
d’une
remédiation
spécifique
aux
difficultés
qu’il
présente.
©
2013
Elsevier
Masson
SAS.
Tous
droits
réservés.
Mots
clés
:
Troubles
déficitaires
de
l’attention
;
Approche
cognitive
;
Fonctions
attentionnelles
et
exécutives
;
Remédiation
Abstract
Despite
the
advances
made
regarding
both
the
characterization
and
classification
of
the
disorder
(e.g.,
DSM-IV),
the
diagnosis
of
the
attention
deficit
and
hyperactivity
disorder
(ADHD)
in
children
remains
very
difficult.
The
principal
aim
of
this
paper
is
to
present
the
interest
of
a
integrative
approach
in
the
understanding,
diagnosis
and
identification
of
difficulties
in
ADHD
children.
More
particularly,
it
aims
to
underline
the
interest
of
the
cognitive
approach
in
the
understanding
of
this
disorder
in
the
day-to-day
life
functioning,
as
well
as
the
benefits
of
this
approach
when
a
specific
remediation
is
planned.
©
2013
Elsevier
Masson
SAS.
All
rights
reserved.
Keywords:
Attention
deficit
and
hyperactivity
disorder;
Cognitive
approach;
Attentional
and
executive
functions;
Remediation
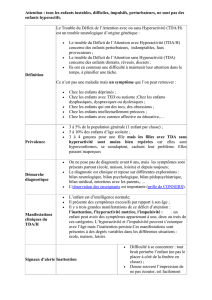
1.
Introduction
1.1.
Le
trouble
déficitaire
de
l’attention
avec/sans
hyperactivité
Chez
l’enfant,
le
trouble
déficitaire
de
l’attention
avec/sans
hyperactivité
(TDA/H)
se
définit
selon
les
critères
du
DSM-IV-R
par
:
•
un
déficit
d’attention,
caractérisé
par
l’incapacité
à
soutenir
son
attention
pendant
une
durée
prolongée,
par
une
grande
∗Auteur
correspondant.
Adresse
e-mail
:
(C.
Catale).
sensibilité
aux
stimuli
distracteurs
et
par
une
difficulté
impor-
tante
à
s’organiser
dans
un
travail
de
longue
durée
;
•
une
agitation
motrice,
définie
par
l’incapacité
à
rester
en
place
pendant
la
réalisation
d’une
tâche,
le
besoin
incessant
de
bou-
ger
et
l’intolérance
à
la
situation
de
repos
;
•
une
impulsivité
motrice,
marquée
par
l’incapacité
à
attendre
ou
la
précipitation
à
répondre
et
l’interruption
permanente
des
activités
d’autrui.
Outre
ces
symptômes
principaux,
le
diagnostic
repose
sur
plusieurs
autres
critères
essentiels
tels
que
l’installation
pré-
coce
des
symptômes
(avant
l’âge
de
sept
ans),
la
persistance
de
ceux-ci
sur
une
période
prolongée
(supérieure
à
six
mois),
leur
survenue
dans
des
situations
diversifiées,
leur
aspect
inadapté
ou
0222-9617/$
–
see
front
matter
©
2013
Elsevier
Masson
SAS.
Tous
droits
réservés.
http://dx.doi.org/10.1016/j.neurenf.2012.12.005

C.
Catale,
T.
Meulemans
/
Neuropsychiatrie
de
l’enfance
et
de
l’adolescence
61
(2013)
140–147
141
trop
intense
dans
la
vie
quotidienne
de
l’enfant,
et
leur
retentis-
sement
dans
plusieurs
domaines
du
fonctionnement
de
l’enfant
(par
exemple,
école
et
famille).
Selon
les
critères
du
DSM-IV-R,
les
manifestations
cli-
niques
du
TDA/H
se
déclinent
en
trois
sous-types
:
le
sous-type
«
inattention
prédominante
»,
le
sous-type
«
hyperactivité
et
impulsivité
prédominantes
»
et
le
sous-type
«
mixte
»,
ce
der-
nier
reflétant
une
combinaison
des
symptômes
d’inattention,
d’hyperactivité
et
d’impulsivité.
Cette
distinction
se
retrouve
au
travers
de
différents
groupes
ethniques
ou
culturels
[1],
chez
les
garc¸ons
comme
chez
les
filles,
bien
qu’une
nette
prédomi-
nance
masculine
(variant,
selon
les
études,
de
trois
à
dix
garc¸ons
pour
une
fille
[2])
ait
été
constatée.
Le
TDA/H
pur
est
très
rare
et
présente
une
comorbidité
fréquente
:
troubles
de
l’opposition,
troubles
des
conduites,
troubles
de
la
personnalité,
problèmes
de
type
thymique,
abus
de
substances,
retard
de
développement,
etc.
Ces
troubles
associés
compliquent
parfois
de
fac¸on
importante
le
diagnostic.
Motif
fréquent
de
consultation
dans
les
services
de
neuropé-
diatrie
et
de
pédopsychiatrie,
le
TDA/H
présente
une
prévalence
importante,
généralement
estimée
à
travers
le
monde
aux
envi-
rons
de
6
à
12
%
[3].
Les
conséquences
de
ce
trouble
sont
importantes
et
multiples
sur
les
plans
cognitif,
social
et
sco-
laire.
Ces
enfants
présentent
souvent
de
grosses
difficultés
d’apprentissage
(troubles
de
mémorisation,
dyslexie
dévelop-
pementale,
etc.)
qui
viennent
se
greffer
sur
les
problèmes
attentionnels
déjà
existants.
La
mauvaise
intégration
sociale
est
également
fréquemment
observée
par
les
parents
et
l’entourage
(rejet
par
les
pairs,
difficultés
relationnelles
au
sein
de
la
famille,
comportements
antisociaux
;
voir
par
exemple
[4]).
De
la
même
manière,
sur
ces
problèmes
viennent
souvent
se
greffer
des
sen-
timents
de
dépréciation
et
une
chute
de
l’estime
de
soi
avec
des
difficultés
d’intégration
au
niveau
familial
et
scolaire.
Compte
tenu
de
sa
prévalence
importante
dans
la
population
et
des
consé-
quences
sérieuses
sur
la
vie
scolaire
et
sociale
de
l’enfant,
ce
trouble
suscite
depuis
plusieurs
années
de
nombreuses
questions
et
de
multiples
débats
théoriques.
1.2.
Le
point
de
vue
neurobiologique,
génétique
et
environnemental
Si
l’existence
du
concept
d’inattention
et
d’hyperactivité
et
de
ses
répercussions
sur
la
qualité
des
apprentissages
est
reconnue
par
la
majorité
des
auteurs,
la
question
de
son
ori-
gine
a
quant
à
elle
suscité
une
vive
polémique.
D’un
point
de
vue
psychanalytique,
l’hyperactivité
pourrait
représenter
une
expression
symptomatique
apparaissant
de
fac¸on
réaction-
nelle
à
différents
conflits
internes.
D’autres
auteurs
considèrent
en
revanche
l’hyperactivité
comme
une
entité
clinique
à
part
entière–le
trouble
déficitaire
de
l’attention
avec/sans
hyperacti-
vité
(TDA/H)–qui
présenterait
une
étiologie
organique
propre
et
répondrait
positivement
à
la
médication
par
psychostimu-
lants.
Ces
divergences
ont
provoqué
l’apparition
de
différentes
approches
dans
le
diagnostic
et
la
prise
en
charge
de
ce
trouble,
et
ont
également
contribué
à
maintenir
le
flou
concep-
tuel
entourant
cette
problématique.
Toutefois,
ces
dernières
années,
l’opposition
entre
les
approches
«
psychanalytique
»
et
«
organique
»
a
laissé
place
à
une
conception
pluridisciplinaire
qui
tente
de
considérer
les
manifestations
du
déficit
attentionnel
avec/sans
hyperactivité
dans
toute
leur
complexité
(organique,
psychologique
et
environnementale),
permettant
une
meilleure
compréhension
de
ce
trouble
[5,6].
L’approche
de
type
«
organique
»
a
trouvé,
dans
un
premier
temps,
un
appui
considérable
dans
les
études
en
neuro-imagerie
qui
indiquent
que
les
enfants
qui
présentent
un
TDA/H
montrent
des
anomalies
cérébrales
se
caractérisant
par
une
réduction
du
volume
cérébral
incluant
le
noyau
caudé
droit,
la
matière
blanche
du
cortex
préfrontal,
le
corps
calleux
et
le
vermis
céré-
belleux
(voir,
par
exemple,
[7]).
Une
augmentation
du
volume
de
certaines
régions
cérébrales
[8]
a
aussi
été
mise
en
évidence,
laquelle
pourrait
être
indicatrice
d’une
déficience
dans
l’élagage
synaptique
pendant
le
développement
cérébral
ou
d’un
ajus-
tement
en
réponse
à
une
réduction
d’activité
dans
les
régions
adjacentes.
Les
données
obtenues
en
neuro-imagerie
montrent
le
plus
souvent,
quant
à
elles,
un
déficit
d’activité
au
niveau
des
régions
frontostriatales
[9,10],
même
si
d’autres
régions
céré-
brales
semblent
également
impliquées
[11].
Notons
toutefois
qu’une
récente
revue
de
la
littérature
sur
la
question
[11]
invite
à
la
prudence
en
insistant
sur
le
fait
que
les
différences
d’activité
observées
chez
les
sujets
TDA/H
en
comparaison
des
sujets
sains
sont
d’amplitudes
modérées
et
ne
sont
statistiquement
signifi-
catives
que
sur
des
groupes
de
sujets.
Par
ailleurs,
les
auteurs
soulignent
que
celles-ci
sont
par
ailleurs
«
très
complexes
et
la
conclusion
principale
tirée
par
une
méta-analyse
récente
est
que
ces
différences
ne
sont
pas
compatibles
avec
l’hypothèse
d’un
modèle
simple
posant
que
le
TDAH
résulterait
d’un
déficit
d’activité
restreint
à
quelques
régions
cérébrales
isolées
»
([11]
p.
275).
Les
études
familiales
de
jumeaux
et
sur
des
enfants
adoptés
confirment
le
rôle
d’un
facteur
génétique
dans
les
problèmes
attentionnels
(par
exemple,
[12]).
Les
gènes
impliqués
seraient
tout
particulièrement
les
gènes
transporteurs
et
récepteurs
de
la
dopamine
[13]
(voir
également
[14]
pour
la
mise
en
évidence
de
l’intervention
d’autres
gènes).
Toutefois,
une
nouvelle
fois,
le
principe
de
précaution
s’impose
dans
la
mesure
où
l’hypothèse
d’une
héritabilité
à
80
%
(chez
les
vrais
jumeaux)
n’implique
pas
que,
dans
80
%
des
cas,
le
TDAH
ait
une
cause
génétique
[11],
«
car
ces
études
ne
permettent
pas
de
faire
la
distinction
entre
héritabilité
d’origine
purement
génétique
et
celle
qui
résulte
d’une
interaction
entre
gène
et
environnement
»([11]
p.
276).
Rappelons
en
effet
que
certaines
variables
environnementales
sont
également
reconnues
comme
des
facteurs
de
risque
pour
le
développement
du
TDA/H.
Ainsi,
plusieurs
études
indiquent
que
des
complications
durant
la
grossesse
et
durant
l’accouchement
(par
exemple,
toxémie,
éclampsie,
détresse
fœtale,
hémorragie
antepartum,
ou
encore
hypoxie
à
la
naissance)
peuvent
consti-
tuer
des
facteurs
de
risque.
La
prématurité
et
le
faible
poids
à
la
naissance
qui
en
résulte
sont
également
des
facteurs
de
risque
pour
le
développement
du
trouble.
D’autres
travaux
ont
par
ailleurs
montré
qu’un
faible
niveau
éducationnel
de
la
mère,
une
origine
sociale
défavorisée,
une
famille
monoparentale,
des
conflits
familiaux
réguliers
sont
également
considérés
comme
des
facteurs
négatifs
[15].
Rappelons
en
outre
que
les
symp-
tômes
d’attention
et
d’hyperactivité
peuvent
apparaître
à
la
suite

142
C.
Catale,
T.
Meulemans
/
Neuropsychiatrie
de
l’enfance
et
de
l’adolescence
61
(2013)
140–147
de
troubles
neurologiques
comme,
par
exemple,
un
trauma-
tisme
crânien
[16],
ou
encore
en
cas
d’épilepsie
[17].
À
l’heure
actuelle,
il
reste
encore
difficile
de
déterminer
l’influence
respec-
tive
du
patrimoine
génétique
et
des
variables
environnementales
(et
l’interaction
de
ceux-ci)
dans
le
développement
du
TDA/H.
1.3.
Et
le
diagnostic
?
En
dépit
de
l’apport
des
différentes
terminologies
et
classi-
fications
(DSM-IV-R,
ICD-10)
et
d’une
plus
grande
précision
dans
la
définition
du
trouble,
le
diagnostic
reste
encore
très
complexe.
En
effet,
le
diagnostic
repose
encore
actuellement
sur
la
collecte
d’informations
subjectives
:
il
est
toujours
réa-
lisé
par
un
pédiatre,
neuropédiatre
ou
pédopsychiatre
sur
la
base
d’un
entretien
systématique
avec
les
parents
et
sur
base
de
questionnaires
comportementaux
(par
exemple,
l’échelle
comportementale
de
Conners
[18]).
Si
l’enfant
présente
une
hyperactivité
manifeste,
cette
méthode
de
diagnostic
s’avère
adéquate.
En
revanche,
si
l’enfant
ne
présente
pas
ce
symptôme,
cette
approche
présente
très
vite
ses
limites
et
peut
conduire
à
des
erreurs
de
diagnostic
avec
comme
conséquence
des
médica-
tions
inutiles
ou
abusives
ou,
inversement,
une
absence
de
suivi
thérapeutique.
En
outre,
de
nombreux
auteurs
[19]
se
sont
interrogés
sur
le
bien-fondé
des
critères
de
diagnostic
du
TDA/H
tels
qu’ils
sont
actuellement
décrits
dans
le
DSM-IV.
En
effet,
l’étiquette
«
TDA/H
»
recouvre
des
entités
cliniques
parfois
très
différentes.
Ces
auteurs
questionnent
ainsi
la
pertinence
d’associer
sous
la
même
étiquette
« TDA/H
»
des
enfants
qui
sont
diagnosti-
qués
« inattentifs
»et
des
enfants
«
hyperactifs
»
(ou
de
type
«
mixte
»).
La
question
de
l’utilité
de
différentier
un
sous-type
neuropsychologique
(pour
lequel
un
examen
neuropsycholo-
gique
objective
des
difficultés
attentionnelles)
est
également
posée.
Compte
tenu
de
la
diversité
des
approches
thérapeu-
tiques
que
l’on
peut
proposer
(suivi
cognitif
spécifique
pour
des
enfants
avec
troubles
cognitifs
objectivés
par
des
mesures
neu-
ropsychologiques
;
suivi
en
psychothérapie.
.
.),
des
risques
de
surdiagnostic
et
des
dérives
sur
le
plan
des
prescriptions
médi-
cales
observées
dans
certains
pays,
il
semble
de
plus
en
plus
nécessaire
de
proposer
une
démarche
diagnostique
plurifacto-
rielle
(psycho-affective,
cognitive,
familiale
et
plus
largement,
environnementale)
combinant
:
•
un
entretien
approfondi
avec
les
parents
visant
à
identi-
fier,
d’une
part,
les
critères
diagnostiques
du
DSM-IV-R
et
d’inclure
(ou
non)
d’éventuelles
comorbidités
psychiatriques
et,
d’autre
part,
les
facteurs,
notamment
environnementaux,
qui
entretiennent
la
manifestation
de
certains
comportements-
problèmes
;
•
l’administration
d’une
batterie
de
tests
sensibles
et
spécifiques
évaluant
le
fonctionnement
cognitif
et
plus
particulièrement
le
fonctionnement
attentionnel
et
exécutif
;
•
des
questionnaires
d’hétéro-évaluation
(versions
parents
et
enseignants)
destinés
à
évaluer
l’impact
des
difficultés
atten-
tionnelles
et
comportementales
sur
la
vie
familiale,
sociale
et
scolaire
de
ces
enfants.
1.4.
Le
trouble
de
l’attention
ou
la
manifestation
d’un
dysfonctionnement
des
fonctions
attentionnelles
et/ou
exécutives
spécifiques
?
Sur
un
plan
strictement
cognitif,
le
terme
d’« attention
» doit
être
vu
comme
un
terme
générique
qui
englobe
un
ensemble
de
sous-fonctions
plus
spécifiques
dont
les
principales
sont
les
sui-
vantes
:
l’alerte,
la
sélectivité,
l’attention
focalisée,
la
capacité
de
traitement,
la
vigilance,
l’attention
soutenue,
la
flexibilité,
la
distractibilité,
l’effort
mental
et
la
vitesse
de
traitement
(par
exemple
[20,21]).
Ces
dimensions
du
fonctionnement
attention-
nel
recouvrent
des
réalités
cliniques
différentes
et
chacune
de
ces
composantes
considérées
isolément
peut
engendrer
un
tableau
déficitaire
spécifique.
Selon
Van
Zomeren
et
Brouwer
[22],
une
tâche
attentionnelle
est
une
tâche
qui
varie
en
fonction
:
•
de
la
difficulté
et
de
la
nature
de
la
sélection
à
opérer
parmi
les
informations
présentées
;
•de
l’intensité
de
l’activité
mentale
requise.
Ces
auteurs
regroupent
dès
lors
les
différentes
fonctions
attentionnelles
autour
de
deux
axes
:
l’intensité
et
la
sélecti-
vité.
L’axe
concernant
l’intensité
comprend
l’alerte,
l’attention
soutenue
et
la
vigilance.
L’alerte
est
une
fonction
de
base
qui
concerne
l’état
d’éveil,
de
réactivité
de
l’individu,
c’est-
à-dire
sa
disposition
à
traiter
les
informations
et
à
répondre
rapidement
aux
stimulations
de
l’environnement.
Les
capaci-
tés
d’attention
soutenue
et
de
vigilance
renvoient,
quant
à
elles,
à
l’habileté
à
maintenir
un
niveau
attentionnel
suffisant
pen-
dant
des
périodes
prolongées.
Dans
certains
travaux,
les
notions
d’attention
soutenue
et
de
vigilance
sont
utilisées
indifférem-
ment
comme
synonymes.
En
fait,
il
s’agit
des
deux
extrêmes
d’un
continuum.
Dans
le
cas
de
la
vigilance,
le
niveau
attention-
nel
doit
être
maintenu
dans
une
situation
où
très
peu
de
stimuli
sont
présentés.
En
revanche,
dans
l’attention
soutenue,
le
flux
d’informations,
rapide
et
continu,
nécessite
de
la
part
du
sujet
un
traitement
actif
ininterrompu.
L’axe
concernant
la
sélectivité,
quant
à
lui,
comprend,
d’une
part,
les
fonctions
de
focalisation
et
la
flexibilité
et,
d’autre
part,
la
capacité
de
traitement
qui
elle-
même
renvoie
aux
notions
d’empan
attentionnel
et
d’attention
divisée.
Les
capacités
de
focalisation
et
d’attention
sélective
font
référence
à
la
capacité
d’un
individu
à
focaliser
ses
ressources
attentionnelles
sur
un
certain
type
de
stimuli
tout
en
inhibant
les
éléments
non
pertinents
ou
distracteurs.
Les
capacités
de
flexi-
bilité
renvoient
à
l’habileté
du
sujet
à
déplacer
et
à
réorienter
constamment
le
focus
de
son
attention
sur
différents
types
de
stimuli
ainsi
que
la
souplesse
avec
laquelle
il
exerce
ce
contrôle.
Enfin,
les
capacités
d’attention
divisée
renvoient
à
la
«
quantité
»
de
ressources
attentionnelles
à
la
disposition
du
sujet,
et
à
la
capacité
de
celui-ci
à
répartir
ces
ressources
sur
deux
tâches
qui
doivent
être
réalisées
simultanément.
Signalons
qu’il
existe
un
chevauchement
important
entre
fonctions
attentionnelles
et
fonctions
«
exécutives
»
(ou
«
frontales
»),
lesquelles
concer-
nent
les
processus
de
contrôle
attentionnel
considérés
comme
dépendants
(pour
une
large
part)
des
régions
préfrontales.
Ainsi,
des
mécanismes
tels
que
l’inhibition,
la
flexibilité
cognitive,
la

C.
Catale,
T.
Meulemans
/
Neuropsychiatrie
de
l’enfance
et
de
l’adolescence
61
(2013)
140–147
143
gestion
des
ressources
attentionnelles
entre
différentes
activités,
ou
même
l’attention
soutenue,
sont
des
mécanismes
attention-
nels
considérés
comme
faisant
également
partie
des
fonctions
exécutives
ou
frontales.
Selon
certains
auteurs
[23],
le
TDA/H
serait
l’expression
cli-
nique
d’un
déficit
des
fonctions
attentionnelles
ou
exécutives.
Toutefois,
la
nature
exacte
des
déficits
attentionnels
et/ou
exé-
cutifs
rencontrés
dans
le
TDA/H
n’est
actuellement
pas
encore
bien
comprise.
Certaines
études
montrent,
chez
ces
enfants,
des
déficits
en
flexibilité
cognitive,
en
planification
et
dans
les
tâches
de
mémoire
de
travail,
associés
à
d’importantes
difficul-
tés
à
contrôler
leur
comportement
[23].
Ces
enfants
montrent
par
exemple
des
performances
faibles
dans
les
tâches
de
type
Go/No
Go,
lesquelles
nécessitent
de
répondre
à
certains
stimuli
(Go)
et
d’inhiber
cette
même
réponse
pour
d’autres
stimuli
(No
Go).
Pour
Barkley
[23],
les
troubles
de
l’inhibition
(difficultés
dans
le
contrôle
d’une
réponse
prédominante
ou
automatique)
constitueraient
le
noyau
central
de
leurs
difficultés
qui
auraient
des
répercussions
à
d’autres
niveaux
du
fonctionnement
exé-
cutif
comme
par
exemple,
la
mémoire
de
travail
non
verbale
ou
encore
l’auto-régulation
de
l’affect,
de
la
motivation
et
de
l’éveil,
etc.
Cette
hypothèse
d’un
déficit
de
l’inhibition
chez
les
enfants
TDA/H
est
par
ailleurs
supportée
par
d’autres
cher-
cheurs
pour
rendre
compte
de
l’impulsivité
ou
de
la
difficulté
à
rester
en
place
souvent
rencontrées
chez
ces
enfants
[24,25].
Cette
difficulté
marquée
au
niveau
des
capacités
d’inhibition
ne
serait
pas
liée
à
une
différence
de
QI,
à
une
comorbidité
psychia-
trique
ou
encore
à
des
troubles
de
l’apprentissage.
Récemment,
certaines
études
[26]
ont
toutefois
nuancé
l’universalité
du
pro-
fil
dysexécutif
observé
chez
ces
enfants.
Ainsi,
les
résultats
d’une
récente
méta-analyse
montrent
que
les
différences
entre
les
TDA/H
et
enfants
sains
sont
plus
marquées
pour
les
épreuves
d’inhibition,
de
vigilance,
de
mémoire
de
travail
et
de
planifica-
tion.
Si
ces
études
montrent
que
les
troubles
exécutifs
constituent
un
des
composants
importants
de
la
problématique
TDA/H,
elles
mettent
toutefois
en
évidence
un
manque
d’universalité
des
déficits
exécutifs
chez
les
enfants
TDA/H,
ce
qui
conduit
à
consi-
dérer
que
«
le
déficit
dans
les
fonctions
exécutives
ne
peut
être
la
cause
nécessaire
et
suffisante
pour
tous
les
cas
de
TDA/H
».
Enfin,
d’autres
études
récentes
ont
montré
que
la
caractéris-
tique
constante
et
prédominante
chez
les
enfants
TDA/H
est
la
variabilité
intra-individuelle,
laquelle
renverrait
à
un
déficit
de
régulation
[27].
De
nombreuses
études
montrent
en
effet
une
grande
variabilité
intra-individuelle
dans
les
performances
chez
les
enfants
TDA/H.
Ce
constat
confirme
dès
lors
les
suppositions
de
Castellanos
et
Tannock
[28],
selon
qui
«
les
caractéristiques
cliniques
les
plus
frappantes
du
TDA/H
concernent
les
décro-
chages
attentionnels
transitoires
mais
fréquents,
la
variabilité
d’un
moment
à
l’autre
et
l’inconsistance
dans
la
performance
»
(p.
624).
Un
entretien
clinique,
même
très
détaillé,
ne
permet
bien
évi-
demment
pas
de
déterminer
le
caractère
déficitaire
des
fonctions
mentionnées
ci-dessus
et/ou
d’objectiver
l’inconsistance
dans
les
performances
fréquemment
observée
chez
ces
enfants.
Tout
au
plus,
l’anamnèse
permettra-t-elle
d’émettre
des
hypothèses,
en
regard
des
modèles
théoriques,
sur
l’altération
ou
non
de
certaines
sous-fonctions
attentionnelles.
Dès
lors,
compte
tenu
de
la
grande
variabilité
inter-
et
intra-individuelle
sur
le
plan
cognitif
observée
chez
ces
enfants,
il
apparaît
évident
qu’un
exa-
men
cognitif
complet
évaluant
l’ensemble
du
fonctionnement
attentionnel
(en
ce
compris
les
fonctions
exécutives)
permet-
tra
d’établir
un
profil
clair
des
difficultés
de
l’enfant
et
de
leur
impact
dans
la
vie
quotidienne
de
celui-ci.
L’examen
ainsi
réalisé
en
complément
d’une
approche
plus
globale
(examen
psycholo-
gique
notamment)
permettra
de
déterminer
les
axes
principaux
de
prise
en
charge
spécifique
au
profil
objectivé
(cognitive
ou
cognitive
et
comportementale,
comportementale
et
familiale,
etc.).
1.5.
Vers
une
approche
diagnostique
intégrant
une
évaluation
cognitive
Il
est
tout
d’abord
important
de
souligner
que
l’examen
cognitif
ne
se
limite
pas
à
l’administration
d’épreuves
cogni-
tives.
Il
intègre
différents
éléments
issus
de
l’anamnèse,
des
observations
cliniques
établies
lors
de
l’examen
cognitif
et
des
symptômes
cognitifs
et
comportementaux
recueillis
dans
le
cadre
de
l’administration
de
questionnaires
dont
certains
peuvent
à
la
fois
être
remplis
par
les
parents
et
les
enseignants
de
l’enfant
(voir
le
Tableau
1
pour
un
exemple
d’échelles
de
comportements
utiles
dans
le
cadre
du
diagnostic
du
TDA/H
[29–32]).
Les
données
issues
de
l’entretien
clinique,
des
questionnaires
et
de
l’observation
du
comportement
de
l’enfant
sont
impor-
tantes
car
elles
permettent
au
neuropsychologue
de
poser
des
hypothèses
sur
les
difficultés
de
l’enfant
en
regard
des
modèles
théoriques
et
d’orienter
l’examen
en
tenant
compte
du
type
de
difficulté
suspectée.
Une
évaluation
psychométrique
approfon-
die
des
différentes
composantes
attentionnelles/exécutives
est
toutefois
indispensable
pour
objectiver
(ou
non)
les
difficultés
attentionnelles/exécutives
de
l’enfant
sur
une
échelle
de
déve-
loppement
normal
(en
termes
d’écart
par
rapport
à
la
moyenne
du
groupe
de
référence
de
même
âge
et
de
même
genre).
Cette
démarche
d’évaluation
cognitive
est
par
ailleurs
confortée
par
plusieurs
études
montrant
le
pouvoir
discriminant
de
différentes
batteries
neuropsychologiques
dans
la
distinction
d’enfants
avec
TDA/H
et
d’enfants
sains
[33],
confirmant
ainsi
l’intérêt
diag-
nostique
d’une
telle
approche.
Actuellement,
plusieurs
batteries
sont
utilisées
dans
la
pra-
tique
clinique
pour
mieux
comprendre
le
profil
des
enfants
avec
TDA/H.
Ainsi
l’utilisation
de
batteries
générales
comme
l’échelle
d’intelligence
WISC-IV
ou
encore
l’échelle
KABC
peuvent
se
révéler
très
intéressantes
dans
la
mesure
où
elles
permettent
d’établir
un
profil
global
des
capacités
de
l’enfant.
Elles
se
montrent
également
d’une
grande
utilité
parce
qu’elles
proposent
également
différents
sous-tests
réputés
sensibles
aux
difficultés
de
ces
enfants
(par
exemple,
les
indices
de
vitesse
de
traitement
ou
encore
de
mémoire
de
travail
de
la
WISC-
IV
[34]
ou
encore
le
sous-test
de
mouvements
de
main
de
l’échelle
KABC).
De
fac¸on
plus
spécifique,
différentes
batteries
attentionnelles,
comme
la
Cambridge
Neuropsychological
Test
Automated
Battery
(CANTAB)
ou
encore
la
Test
of
Everyday
Attention
for
Children
(TEA-Ch)
[35]
permettent
d’évaluer
avec
précision
les
capacités
attentionnelles
et
exécutives
(alerte
atten-

144
C.
Catale,
T.
Meulemans
/
Neuropsychiatrie
de
l’enfance
et
de
l’adolescence
61
(2013)
140–147
Tableau
1
Exemple
d’échelles
comportementales
utiles
pour
le
diagnostic
du
trouble
déficitaire
de
l’attention
avec/sans
hyperactivité
et
ses
comorbidités.
Échelles
de
comportement
Type
d’évaluation
Description
Inventaire
de
comportements
pour
enfants
[29]
Version
parents/enseignants
Échelle
d’évaluation
qui
reprend
des
items
évaluant
les
compétences
sociales
et
les
problèmes
de
comportement
(anxiété,
troubles
obsessionnels
compulsifs,
difficultés
attentionnelles
et
hyperactivité,
problèmes
de
conduites,
dépression,
troubles
oppositionnels,
symptômes
psychotiques,
problèmes
sociaux
et
immaturité,
problèmes
sexuels,
somatisation)
Échelle
CHEXI
[30] Versions
parents/enseignants
(uniquement
pour
la
version
originale)
Échelle
évaluant
les
comportements
de
désinhibition,
les
difficultés
de
planification,
de
régulation
et
en
mémoire
de
travail
dans
la
vie
quotidienne
Swan-F
[31]. Version
parents Échelle
de
comportement
basée
sur
le
DSM-IV,
évaluant
les
comportements
d’inattention/hyperactivité/troubles
des
conduites/troubles
de
l’opposition
et
les
comportements
prosociaux
Strengths
and
Difficulties
Questionnaire-SDQ
[32]
Version
parents/enseignants
Questionnaire
d’évaluation
des
forces
et
difficultés
du
comportement
chez
l’enfant,
basé
notamment
sur
le
DSM-IV
tion
sélective,
attention
soutenue,
etc.)
et
de
définir
ainsi
le
profil
attentionnel
et
exécutif
spécifique
à
chaque
enfant
(Tableau
2
pour
une
présentation
d’exemple
d’épreuves
en
fonction
des
différents
composants
attentionnels
[36–40]).
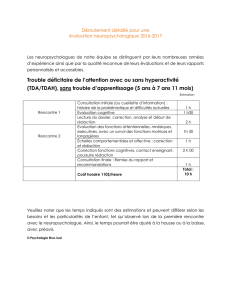
Conjointement
à
cela,
outre
le
fait,
comme
nous
l’avons
signalé
ci-dessus,
qu’elle
permet
d’objectiver
(ou
d’écarter)
la
présence
de
difficultés
attentionnelles
et/ou
exécutives,
l’utilisation
d’épreuves
cognitives
spécifiques
permet
d’évaluer
de
fac¸on
différenciée
les
différentes
fonctions
attentionnelles
et
exécutives
(Tableau
2)
et
rend
possible
une
exploration
appro-
fondie
des
relations
qu’entretiennent
ces
difficultés
spécifiques
avec
les
symptômes
d’inattention
et
d’hyperactivité
dans
la
vie
quotidienne
de
l’enfant
(à
l’école
mais
également
à
la
maison)
tels
qu’ils
sont
évalués
par
les
questionnaires
ou
inventaires
de
comportements
repris
dans
le
Tableau
1.
Notons
que
l’utilisation
de
questionnaires
peut
être
également
d’une
grande
utilité
dans
le
diagnostic
du
TDA/H.
Par
exemple,
Thorell
et
al.
[30]
ont
mon-
tré
que
l’échelle
CHEXI,
laquelle
comprend
deux
sous-échelles
comportementales
renvoyant
à
deux
processus
exécutifs
de
base
(l’inhibition
et
la
mémoire
de
travail),
pouvait
être
considérée
comme
un
outil
prometteur
dans
la
détection
du
TDA/H
chez
l’enfant
avec
des
niveaux
de
spécificité
et
de
sensibilité
(pour
la
version
parents)
avoisinant
respectivement
80
et
73
%
pour
la
sous-échelle
de
mémoire
de
travail,
et
93
%
(sensibilité
et
spé-
cificité)
pour
la
sous-échelle
d’inhibition.
On
comprend
ainsi
mieux
l’intérêt
de
combiner
l’évaluation
cognitive
à
une
évalua-
tion
comportementale
ciblée
sur
les
symptômes
attentionnels
et/ou
dysexécutifs.
La
combinaison
de
ces
différentes
perspec-
tives
(à
la
fois
cognitive
et
comportementale)
permet
d’établir
un
profil
clair
et
précis
du
fonctionnement
attentionnel
et
exé-
cutif
de
l’enfant
TDA/H
et
de
la
nature
et
de
la
fréquence
des
perturbations
comportementales
qu’il
présente.
Ainsi,
des
diffi-
cultés
objectivées
au
niveau
des
capacités
de
flexibilité
cognitive
pourront
rendre
compte
de
problèmes
rencontrés
par
l’enfant
lorsqu’il
s’agit
de
s’adapter
rapidement
et
de
fac¸on
flexible
à
un
changement
de
consignes
(par
exemple,
réaliser
une
suite
d’additions
et
ensuite
une
soustraction).
De
la
même
manière,
des
difficultés
d’attention
soutenue
pourront
expliquer
les
dif-
ficultés
de
l’enfant
dans
le
maintien
de
l’attention
pendant
une
durée
prolongée
et
la
nécessité,
pour
maintenir
son
intérêt,
de
Tableau
2
Exemple
de
mesures
d’évaluation
des
fonctions
attentionnelles
et
exécutives
chez
l’enfant.
Fonctions
attentionnelles
Exemples
d’outils
Description
succincte
de
l’outil
Alerte
Épreuve
d’alerte
[36,37]
Appuyer
le
plus
rapidement
possible
sur
une
touche-réponse
à
la
présentation
d’une
sorcière
(ou
d’une
croix
pour
la
version
de
la
batterie
TEA)
Attention
soutenue
Épreuve
des
fantômes
[36]
Maintenir
les
ressources
attentionnelles
pendant
une
durée
prolongée
afin
de
réagir
à
l’apparition
d’un
stimulus
visuel
cible
Le
test
de
performance
continue
(Continuous
Performance
Test,
CPT)
Attention
sélective/focalisation
attentionnelle
Épreuve
des
chats
et
visages
[38]
Sélectionner
un
stimulus
cible
(par
exemple,
un
chat
ou
deux
visages-cibles
ou
un
«
d
»
entouré
de
deux
signes
cibles)
parmi
des
distracteurs
Épreuve
du
d2
[39]
Inhibition
Épreuve
de
Stroop
[40]
Dénommer
la
couleur
de
noms
de
couleurs
imprimés
dans
une
autre
couleur
qu’il
s’agit
dès
lors
d’inhiber
(ex.
:
bleu
écrit
en
vert)
Épreuve
de
la
statue
[38]
Rester
immobile,
les
yeux
fermés,
sans
verbalisation
et
vocalisation
pendant
une
durée
prolongée
Flexibilité Épreuve
de
flexibilité
[36,37] Alterner
le
traitement,
en
appuyant
du
côté
où
apparaît
une
lettre
(un
dragon
vert
pour
les
enfants
plus
jeunes),
puis
du
côté
où
apparaît
un
chiffre
(un
dragon
bleu
pour
les
enfants
plus
jeunes)
 6
6
 7
7
 8
8
1
/
8
100%