Cancer épidermoide de la marge anale

Traitement chirurgical du cancer
du canal anal
DianeGoéré
DépartementChirurgieViscérale

Critères d’opérabilité et de résécablité
Opérablité : liée au patient : consultation d'anesthésie et de
chirurgie
Résécabilité : extension locale (T) et métastatique (M)
si M0 : résection première sauf si envahissement postérieur
empêchant une résection en bloc de type R0 = > discussion d’un
traitement pré-opératoire
si M1 non résécable : pas d’indication formelle au traitement
initial chirurgical de la tumeur primitive sauf si tumeur
symptomatique (hémorragie, occluion, perforation).
si M1 résécable, résection de la tumeur primitive et des
métastases en un ou deux temps, le plus souvent après
traitement chimio préop, en fonction des symptômes et des
localisations métastatiques

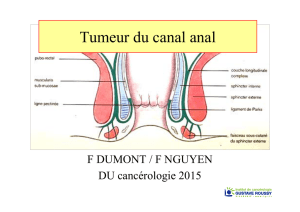
Anatomie
1. Zone sus pectinéal
2. Ligne pectinée
3. Marge anale
4. Sphincter interne
5. Sphincter externe
Type d’épithélium
1. cylindrique de type rectale
2. « transitionnelle »
2. Malpighien non kératinisé
3. Malpighien kératinisé
Epidermoide
Anatomie canal anal

Carcinome épidermoide
Adénocarcinome=rectum
Carcinome peu différencié
Carcinome verruqueux (Maladie Buschke Löwenstein)
Carcinome basocellulaire
Mélanome malin
Types histologiques

Type histologique (1)
Grande cellules non kératinisantes
Grandes cellules kératinisantes
Carcinome cloacogénique
1. Jass JR, World Health Organization International Histological
Classification of tumors. Springer-Verlag, berlin 1989
2. Bedenne et al., Gastroenterol Clin Biol 1989
3. FNCLCC. Monographie FNCLCC 1992
Facteurs prédisposants
Femme (sexe ratio 2-6) (2,3), >65ans (3),
homosexualité, MST
Infection HPV, VIH, tabac
inflammation anale chronique (non prouvés)
Types histologiques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%