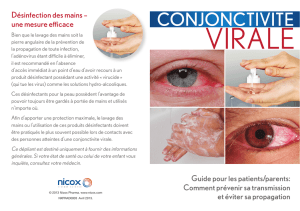
Les conjonctivites infectieuses

Les conjonctivites
infectieuses
Anne Faucher, MD, FRCS
Université de Sherbrooke
Octobre 2000
Signes à surveiller
Écoulement:
Souvent séreux au début: PMN
Devient mucoïde avec nproduction mucus par
cellules à gobelet et accumulation de cellules
inflammatoires
Devient ensuite purulent
Signes à surveiller
Papilles:
Petites masses polygonales,
opaques, hyperémiques
Corps central de vx et
cellules inflammatoires:
parapluie à la surface
Séparées par fibrilles
attachés au tarse
Rare a/n bulbaire
Non-spécifiques

Signes à surveiller
Follicules:
Plus gros: 1 à 2mm
Élévations transparentes,
lisses
Vx par dessus séparant
base de chaque follicule
Hyperplasie lymphoïde
locale avec centre
germinatif
Significatifs: conj. palp.
inf., 2/3 inf. conj. palp.
sup.
Virus, Chlamydia, toxique
Signes à surveiller
Pseuso-membrane:
Coagulation exsudat
Peut être pelée sans
saignement
Membrane:
Coagulation dans les
tissus et à la surface
conjonctivale
Exsudat: bcp fibrine
Pelage osaignement
Conjonctivites bactériennes
Incidence ?
Distribution des bactéries varie:
Géographie
Saison
Âge du patient
Sévérité infection:
Virulence organisme
Capacité à produire toxine
Statut immunologique du patient

Conjonctivites bactériennes
Bactéries doivent déjouer système de
défense de l’œil:
Paupières
Épithélium conjonctive/ cornée
Larmes: ‘flushing’, enzymes, IgA
Sécrétions mucoïdes
Flore normale: S. epidermidis, diphtéroïdes
Conjonctivites bactériennes
Facteurs de risque:
Sécheresse oculaire
Exposition: rétraction palpébrale, lagophtalmos,
exophtalmie, clignement inadéquat…
Déficience en vitamine A
Immunosuppression locale ou systémique
Obstruction et infection voies lacrymales
RöRx
Trauma, chirurgie
Inflammation/ infection paupières
Infection systémique
Inoculation exogène
Conjonctivites bactériennes
Symptomatologie:
Rougeur et œdème paupières
Rougeur conjonctivale
Larmoiement
Irritation, sensation CE
Paupières collées le matin

Conjonctivites bactériennes
Manifestations cliniques:
Œdème et rougeur des paupières
Rougeur conjonctivale
Papilles
Écoulement purulent
Pseudo-membrane/ membrane
Kératite
Conjonctivites bactériennes
Conjonctivites bactériennes
hyperaiguës
Neisseria: gonorrhea,
meningitidis
Incidence: 1 pour 700 à
800 cas de gonorrhée
Plus fréquent chez ado.
et jeunes adultes mâles
Transmission oculo-
digitale; uréthrite
Incubation: quelques
heures à 3 jours

Conjonctivite hyperaiguë
Bilatéral dans |40% des cas
ADNP pré-auriculaire douloureuse
Pseudo-membranes possibles
Infiltrats cornéens périphériques stériles
Nécrose épithélium: pus accumulé sous
paupière supérieure faisant pression
Conjonctivite hyperaiguë
Kératite dans 34 à
60% des cas: KPS à
perforation
Le + souvent: infiltrat
stromal antérieur a/n
limbe
Peut pénétrer
épithélium intact:
perforation possible en
24 heures
Conjonctivite hyper aiguë
Bilan:
Gram: diplocoques
gram – intra-
cellulaires et multiples
PMN
Cultures: gellose
chocolat et Thayer-
Martin modifié
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%