Le mélanome - Melanoma Network of Canada

Le#mélanome
!"#$%"#&'%(#)"&"*#(+&',-
Vous%avez%
des%questions%?%
Appelez%le%
1%877%56098035

Remerciements
±±Ǥ
±±
(%,&+./(#$%,#.'%(#'./#+00'-/1#2"%-#(+&',-34+,-"#"/#$%,#'./#(%-&",221#251&'2%/,'.#)"#6"#2,&-"/#7
8##9.."//"#!:-;#<-1(,)"./";#=1("+%#>12+.'?"#!+.+)+#
8##@-#@+..:#AB+*+-,+.;#?1)"6,.#)"-?+/'0+/B'2'C,(/";#D.,&"-(,/:#E"+2/B#F"/G'-H#I<-,.6"((#>+-C+-"/#J
K'-'./'#A"."-+2JK'-'./'#L"(/"-.#E'(0,/+2(M;#<-'4"(("%-#N#25D.,&"-(,/1#)"#K'-'./'
8##9:?+.#92#E+O""O;#?1)"6,.#)"-?+/'0+/B'2'C,(/";#D.,&"-(,/:#E"+2/B#F"/G'-H;#<-'4"(("%-#+(('6,1#N#
25D.,&"-(,/1#)"#K'-'./'#
8##@-"#P+,?+#E+((+.;#?"?O-";#Q.6'2'C,"#6B,-%-C,6+2";#D.,&"-(,/1#)"#K'-'./'JP%..:O-''H#="("+-6B#
R.(/,/%/"#
8##@-#9./B'.:#S'(B%+;#Q.6'2'C%";#<-,.6"((#>+-C+-"/#E'(0,/+2
8##@-"#K"-"(+#<"/-"22+;#'.6'2'C%";#Q)"//"#!+.6"-#!"./-";#<-'4"(("%-"#+(('6,1";#D.,&"-(,/1#)"#K'-'./'
8##@-"#S%):#L,(?"-;#)"-?+/'2'C%";#9.6+(/"-#@"-?+/'2'C:#!"./-"
T"(#-".(",C."?"./(#6'./".%(#,6,#('./#)"(/,.1(#N#U/-"#%/,2,(1(#%.,$%"?"./#N#/,/-"#)"#-141-".6"#"/#)+.(#%.#
O%/#1)%6+/,4V#W"%,22"*#6'.(%2/"-#&'/-"#?1)"6,.#0'%-#)"(#-".(",C."?"./(#0+-/,6%2,"-(#(%-#2"(#$%"(/,'.(#)"#
(+./1#0"-('.."22"V
=1("+%#?12+.'?"#!+.+)+#I=>!M#"(/#%.#'-C+.,(?"#N#O%/#.'.#2%6-+/,4#.+/,'.+2#),-,C1#
Ǥǯơ±
N#2"%-(#+,)+./(#)"(#,.4'-?+/,'.(#+6/%"22"(#"/#0-16,("(#)"#?U?"#$%"#)"(#("-&,6"(#(%-#2+#
0-1&"./,'.#"/#2"(#/-+,/"?"./(#)%#?12+.'?"V
=1("+%#?12+.'?"#!+.+)+#
XYZ;#-%"#P'%/B#P"-&,6"#[(/;#Q+H&,22";#Q./+-,'#T\S#Z]\#
K1210B'."#7#^_`#^_a3`aZ#
P+.(#4-+,(#7#a#Ybb#`\_3Y_c`###
GGGV?"2+.'?+."/G'-HV6+

!
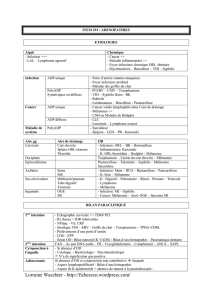
Table#des#matières
"#$%&$&'#()#*)##+,-%).#///////////////////////////// 0
12#$)23#////////////////////////////////////////////////// 4
R?0'-/+.6"#)"#2+#0"+%#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVc
!'%6B"(#)"#2+#0"+%#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVc
T+#6-',((+.6"#)"(#6"22%2"(#7#2"(#6"22%2"(
.'-?+2"(#"/#2"(#6"22%2"(#6+.61-"%("(#VVVVVVVVVVV X
1)#56+27&5)#//////////////////////////////////////// 8
K:0"(#)"#?12+.'?"#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV`
9-2+3)%#+)#56+27&5)#//////////////////////////// :
±±±#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV \
d+6/"%-(#)"#-,($%"#0'%-#2"#?12+.'?"VVVVVVVVVVb
#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV Y
T"(#(,C."(#)%#?12+.'?"#VVVVVVVVVVVVVVVVVVVVVVVVVVVVV Y
e,'0(,"#6%/+.1"#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV Y
;,2<7&'.,*#(3#56+27&5)#///////////////////// =
9-2+3)%#+)#'.2()#(3#56+27&5)#////////////!>
P/+)"#_#I>12+.'?"#,.#P,/%M#VVVVVVVVVVVVVVVVVVVVVVVVaa
P/+)"#R#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVaa
P/+)"#RR#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVaa
P/+)"#RRR#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV aZ
P/+)"#RW#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV aZ
?%2,.)%#+)#56+27&5)#//////////////////////////// !4
<+-/,6,0"-#N#&'(#(',.(#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV aX
P"6'.)"#'0,.,'.#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV aX
<2+.#)"#/-+,/"?"./#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV a`
Q0/,'.(#)"#/-+,/"?"./#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV a`
A"(/,'.#)"#(+#&,"#+&"6#%.#?12+.'?"#VVVVVVVVVZZ
@3.%)'#.)'.'#//////////////////////////////////////////08
e,'0(,"#)%#C+.C2,'.#("./,."22"#VVVVVVVVVVVVVVVVVVVZX
9.+2:("(#)"#(+.C#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVZX
R?+C"-,"#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVZX
A3,-,#//////////////////////////////////////////////////// 0:
P/+)"#_#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV Z\
P/+)"#R9#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV Z\
P/+)"#Re3RRR9#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVV Z\
P/+)"#RRRe3!#"/#P/+)"#RW#-1(1$%1#VVVVVVVVVVVVVVV Z\
B%6-)7,%#37#23.%)#56+27&5)#///////////////0C
<-".)-"#("(#0-16+%/,'.(#+%#('2",2#VVVVVVVVVVVVVVVZb
#VVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVVZb
D+&''2,%)#///////////////////////////////////////////// 0=
E6F6%)7*)'#////////////////////////////////////////////4:
G&.)'#////////////////////////////////////////////////////4C

0
À#propos#de#ce#livret
T"#O%/#)"#6"#2,&-"/#"(/#)5+,)"-#2"(#0"-('.."(#.'%&"22"?"./#),+C.'(/,$%1"(#+&"6#%.#?12+.'?"#N#("#
-".(",C."-#(%-#6"#6+.6"-#)"#2+#0"+%#"/#2+#4+f'.#)'./#,2#"(/#/-+,/1V#!"#2,&-"/#+O'-)"#2"#/-+,/"?"./#0'%-#/'%(#
±Ǥơ±ǯ
0"-('.."#+//",./"#)"#?12+.'?"V
ǡǤ
&'%(#+,)"#N#&'%(#("./,-#02%(#".#6'./-g2"V#!'22+O'-"-#+&"6#&'/-"#1$%,0"#)"#(',.(#0"%/#1C+2"?"./#&'%(#
+,)"-#N#U/-"#02%(#(+/,(4+,/#)"#&'/-"#/-+,/"?"./V
F'%(#&'%(#-"6'??+.)'.(#)"#6'??".6"-#0+-#2,-"#2"#2,&-"/#+%#6'?02"/V#!'.6"./-"*3&'%(#".(%,/"#(%-#2"(#
("6/,'.(#$%,#(5+002,$%"./#N#&'/-"#0B+("#)"#(',.(V#!"#2,&-"/#6'./,"./#)"(#-".(",C."?"./(#(%-#2"(#(%h"/(#
(%,&+./(#7
8#T+#0"+%
8#T"#?12+.'?"
8#i&+2%"-#%.#?12+.'?"
8#@,+C.'(/,6#)%#?12+.'?"
8#i&+2%"-#2"#(/+)"#)%#?12+.'?"
8#9%/-"(#/"(/(
8#K-+,/"-#2"#?12+.'?"
8#P%,&,
8#<-1&".,-#%.#+%/-"#?12+.'?"
±
±ơ±Ǥ
)+&+./+C"#(%-#2+#?+2+),"#"/#+,.(,;#0-".)-"#)"#O'.."(#)16,(,'.(#6'.6"-.+./#2"(#/-+,/"?"./(V#R2#"(/#O'.#
)"#0-".)-"#)"(#.'/"(#+%#(%h"/#)"#&'/-"#1/+/#"/#)"#&'/-"#/-+,/"?"./#6B+$%"#4',(#$%"#&'%(#6'.(%2/"*#&'/-"#
?1)"6,.#'%#$%"#&'%(#+22"*#N#2+#62,.,$%"#)5'.6'2'C,"V#<'%-#6"2+;#+00'-/"*#%.#6+B,"-#"/#%.#(/:2'#N#6B+$%"#
ǦǤ±ǯ
?+,.#0'%-#0'%&',-#&'%(#:#-141-"-#4+6,2"?"./#'%#0'%-#2"(#1/%),"-#'%#0'("-#)51&"./%"22"(#$%"(/,'.(V#!5"(/#
±ǯǦ
0-".)-"#)"(#.'/"(;#+,.(,#$%"#0'%-#16'%/"-#"/#0'("-#)"(#$%"(/,'.(V
!"#2,&-"/#."#/-+,/"#0+(#)5+%/-"(#/:0"(#)"#6+.6"-#)"#2+#0"+%#'%#)"#4'-?"(#-+-"(#)"#?12+.'?"(#$%,#
/'%6B"./#)5+%/-"(#0+-/,"(#)%#6'-0(V

!"#$%&'()*+,-(
,#&&.'
!/,'/01'#23+#/(*%44#54'
67'+,($%/' 3+#/(&8+*,
67'+,(94+2"
6':+5'%.&(
)%#4-(94+2"
;'/<'
6.:5.,+2'%.&(
,#&&.'
='/>#&
?$#"'/>#&
Tissu%adipeux%
(graisse)
artèreveinefollicule%
pileux
pores%sueur tige%du%poil
glande
sudoripare
sébacé%(huile)%
glandes
nerf
tissu
sous:cutané
derme
épiderme
4
La#peau
Importance%de%la%peau
W'/-"#0"+%#h'%"#%.#-g2"#,?0'-/+./#)+.(#&'/-"#6'-0(V#[.#4+,/;#&'/-"#0"+%#"(/#2"#02%(#C-+.)#'-C+."#)"#&'/-"#
6'-0(#j#,2#".#6'%&-"#/'%/"#2+#(%-4+6"V#T+#0"+%#"(/#%."#6'%6B"#)"#0-'/"6/,'.#$%,#+((%-"#02%(,"%-(#4'.6/,'.(#7
8##T+#0"+%#6'.(/,/%"#2+#0-"?,k-"#2,C."#)"#)14".("#6'./-"#2"(#O2"((%-"(#"/#2"(#,.4"6/,'.(V#T+#0"+%#"(/#2"#
ơǯ
(:(/k?"#,??%.,/+,-"#1$%,2,O-1V#D."#0"+%#(+,."#6'./-,O%"#N#0-1&".,-#2"(#,.4"6/,'.(#"/#N#-"6'..+l/-"#2"(#
°ǡ±±Ǥ
8##T+#0"+%#"?0U6B"#2"#6'-0(#)"#0"-)-"#)"#25"+%#"/#)"#("#)"((16B"-V#!"2+#"(/#,?0'-/+./#1/+./#)'..1#$%"#
&'/-"#6'-0(#"(/#".#C-+.)"#0+-/,"#6'.(/,/%1#)5"+%V
8##T+#0"+%#&'%(#0-'/kC"#)"#2+#6B+2"%-V#T"(#C2+.)"(#(%)'-,0+-"(#0-')%,("./#)"#2+#(%"%-;#%.#2,$%,)"#$%,#
-"4-',),/#2+#0"+%V
8##T+#0"+%#4+O-,$%"#)"#2+#&,/+?,."#@V
8##T+#0"+%#&'%(#0-'/kC"#6'./-"#2"(#)'??+C"(#6+%(1(#0+-#2"(#rayons'ultraviolets#IDWMV#T"#('2",2#"/#2"(#
2+?0"(#('2+,-"(#0-')%,("./#)"(#-+:'.(#DWV
Couches%de%la%peau
T+#0"+%#"(/#6'.(/,/%1"#)"#/-',(#6'%6B"(#0-,.6,0+2"(#7#2510,)"-?";#2"#)"-?"#"/#2"#/,((%#('%(36%/+.1V
L’épidermeƤ±ǡǯǤ
cellules#)+.(#2510,)"-?"V#T"(#6"22%2"(#('./#2"(#O2'6(#)"#6'.(/-%6/,'.#?,6-'(6'0,$%"(#$%,#6'?0'("./#2"(#
/,((%(#6'??"#2+#0"+%V#T"(#?12+.'6:/"(#("#/-'%&"./#)+.(#2+#0+-/,"#2+#02%(#0-'4'.)"#)"#2510,)"-?"V
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%