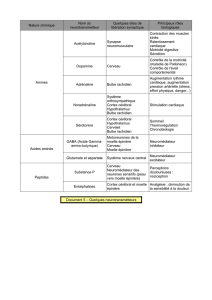
syndrome pyramidal et

SNP – Sémiologie des troubles moteurs centraux (syndrome pyramidal et extra pyramidal)
27/11/2013
SEDAN Marie L3
SNP
Pr JP AZULAY
Relecteur 8
8 pages
Sémiologie des troubles moteurs centraux (syndrome pyramidal et extra pyramidal)
A. Les voies de la motricité
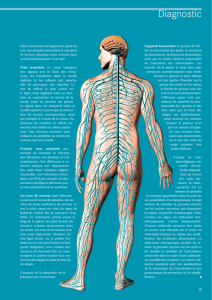
La naissance du mouvement se fait au niveau du cortex moteur. Sur le schéma est représenté sa
somatotopie (position relative dans le système nerveux des structures correspondant à différentes parties
du corps, ici les affreux dessins de bras, main, visage et larynx autour du cortex). Les voies motrices décussent
ensuite au niveau du tronc (90% des faisceaux) ou des métamères de la moelle épinière (10%). Elles établissent
une synapse avec un motoneurone périphérique au niveau de la corne antérieure de la moelle épinière. Ce
deuxième motoneurone part de la racine antérieure de la moelle épinière et son axone aboutira au muscle.
1/8
Plan
A. Les voies de la motricité
B. Le syndrome pyramidal
I. Le déficit moteur (commande motrice volontaire)
II. Les troubles du tonus
III. Les anomalies des réflexes ostéo-tendineux et cutanés
IV. Les formes topographiques
C. Le syndrome extra-pyramidal
I. Définition
II. Les symptômes
III. Les signes d'exclusion
IV. Les principales étiologies

SNP – Sémiologie des troubles moteurs centraux (syndrome pyramidal et extra pyramidal)
Les voies motrices passent par des structures différentes
selon la nature du mouvement.
- Pour les mouvements volontaires, on utilise le cortex
cérébral moteur.
- Pour l'automatisation des mouvements volontaires,
un relais se fait au niveau des noyaux gris centraux. Ce
relais nous intéressera dans le syndrome extra-
pyramidal. Lorsqu'on a des lésions de ces structures, les
mouvements majoritairement touchés sont la marche et
l'écriture.
- Au niveau du tronc cérébral, des noyaux (comme le
pédonculopontin) ont des fonctions dans le contrôle de la
posture, de l'équilibre et de la locomotion. Des lésions
vasculaires au niveau de cette région entraînent des
troubles spécifiques de la posture et de la marche.
La moelle épinière est l'aboutissement et le relais
des voies motrices pyramidales et extra-pyramidales. Dès
le motoneurone périphérique, qui naît au niveau de la
corne antérieure de la moelle épinière, on est dans le
système nerveux périphérique.
B. Le syndrome pyramidal
C'est l'ensemble des symptômes et signes résultant de l'atteinte de la voie cortico-spinale (faisceau
pyramidal), qui est le support de la commande motrice volontaire. Ainsi, il peut provenir de toute lésion sur
cette voie, du cortex moteur au neurone périphérique (lésion corticale, du tronc cérébral ou de la moelle
épinière). La topographie de ce syndrome dépend du niveau lésionnel.
On rencontre 2 types de signes dans un syndrome pyramidal :
•Des signes déficitaires, traduisant l'atteinte du faisceau cortico-spinal.
•Des signes de spasticité, qui sont des contractions musculaires réflexes involontaires. Celles ci
surviennent car elles ne sont plus inhibées par la voie cortico-spinale.
La survenue de ces deux composantes peut être synchrone en cas d'atteinte lentement progressive
(compression médullaire lente par une tumeur) ou décalée dans le temps en cas d'atteinte aiguë (traumatisme
brutal de la moelle épinière, par exemple dans une paraplégie par accident de la route). Dans ce dernier cas, la
paralysie est d'abord flasque (hypotonie) puis spastique (hypertonie pyramidale).
Le syndrome pyramidal est controlatéral à la lésion lorsque celle-ci siège au-dessus du bulbe (donc au-
dessus de la décussation) et ipsilatéral (=homolatéral) à la lésion lorsque celle-ci est médullaire (c'est une
généralisation : 90% des faisceaux décussent au niveau du bulbe). On aura donc soit une hémiplégie
controlatérale (lésion « supra-bulbaire ») ; soit une atteinte collatérale (hémi-compression de la moelle épinière,
« infra-bulbaire » donc). Mais ces lésions unilatérales sont rares au niveau médullaire : les atteintes de la moelle
sont généralement bilatérales. Ces lésions unilatérales sont donc le plus souvent hémisphériques.
I. Le déficit moteur (commande motrice volontaire)
En cas de lésion aiguë et étendue, le déficit est massif. Un traumatisme brutal de la moelle épinière
entraîne des atteintes allant de la paraparésie (atteinte légère des membres inférieurs) à la tétraparésie flasque
et totale (paralysie des 4 membres de façon hypotonique).
Le déficit atteint toute la musculature d'une partie du corps, variable selon la localisation de la lésion :
•Quand on a une lésion hémisphérique, on a un déficit de l'hémicorps controlatéral (touchant la
2/8

SNP – Sémiologie des troubles moteurs centraux (syndrome pyramidal et extra pyramidal)
face, le membre supérieur, le membre inférieur).
•Quand on a un déficit au niveau de la moelle épinière par exemple au niveau dorsal, au-dessous
de la moelle cervicale, on a un déficit des deux membres inférieurs, au-dessus on a un déficit des
4 membres. (plus rarement on peut avoir une atteinte d'un seul membre)
En cas de lésion partielle ou lentement progressive, le déficit prédomine sur certains groupes
musculaires :
•Au niveau du membre supérieur, le déficit prédomine sur les muscles extenseurs et intrinsèques de la
main. Cela entraîne l'atteinte des mouvements fins et rapides des doigts. La représentation
somatotopique de ces muscles est très vaste au niveau du cortex, c'est pourquoi ils sont les premiers
touchés par une lésion. On décrit des signes cliniques de cette atteinte :
◦L'épreuve des bras tendus :
On demande au patient de tendre les bras à l'horizontale, devant lui, les yeux fermés.
→ Chute progressive du bras atteint, parfois juste le poignet ou les doigts si le déficit est minime.
◦Le signe de Garcin (ou signe de la main creuse) :
Les bras sont fléchis et les doigts fortement écartés (épreuve dite du serment).
→ La main se creuse progressivement par déficit des extenseurs des doigts et du poignet.
•Au niveau du membre inférieur, il y a une atteinte préférentielle des muscles fléchisseurs :
◦Signe de Mingazzini (les noms des signes ne sont pas à retenir) :
On demande au patient de se positionner en décubitus dorsal, les cuisses fléchies et les jambes
maintenues à l'horizontale. → Chute progressive du membre inférieur (cuisse et/ou jambe).
◦Signe de Barré :
On demande au patient de se positionner en décubitus ventral, les jambes fléchies à 90°.
→ Chute progressive de la jambe.
•Sur le visage, l'atteinte concerne d'abord le territoire facial inférieur. Devant un patient qui a une
paralysie isolée dans le territoire du nerf facial, il faut savoir si cette paralysie unilatérale est d'origine
périphérique ou centrale (si c'est une atteinte du nerf facial ou du SNC).
Les signes observés (notions déjà vues dans le cours du 22/11) sont :
◦L'effacement du pli naso-génien du côté paralysé.
◦L'asymétrie lorsqu'on demande au patient de découvrir les dents. L'asymétrie se corrige lors des
mouvements automatiques tels que le rire, réalisant alors la dissociation automatico-volontaire.
◦Lorsqu'on demande de hausser les sourcils, le patient le réalise lors d'une paralysie centrale (car il
reçoit des fibres de chaque hémisphère cérébral). Lors d'une paralysie périphérique, le territoire
facial supérieur est aussi atteint donc il n'arrivera pas à hausser le sourcil atteint.
◦Lorsqu'on demande de tirer la langue, elle est déviée du côté sain.
II. Les troubles du tonus
En cas de lésion aiguë et étendue, on a plutôt affaire à une hypotonie, à une paralysie flasque.
En cas de lésion partielle ou progressive, ou bien quelques semaines après la phase hypotonique, on a
plutôt affaire à une hypertonie pyramidale (elle s'oppose à l'hypertonie extra-pyramidale) ou spasticité,
caractéristique du syndrome pyramidal.
C'est une contracture musculaire, dont la topographie est préférentielle :
•Au niveau du membre supérieur, sur les fléchisseurs, pouvant imprimer une flexion permanente du
coude, du poignet et des doigts.
•Au niveau du membre inférieur, sur les extenseurs, imprimant à la jambe une extension et au pied un
varus équin. C'est une démarche en fauchage, ou marche spastique : le pied «racle» le sol avec sa
pointe et son bord externe. Il peut s'agir de séquelles d'hémiplégie vasculaire suite à un AVC.
La démarche de la spasticité bilatérale n'est plus en fauchage mais est extrêmement enraidie, avec
3/8

SNP – Sémiologie des troubles moteurs centraux (syndrome pyramidal et extra pyramidal)
toujours le pied en varus équin.
La spasticité s'accentue à l'action. C'est une des causes de la claudication motrice intermittente : au
bout d'un certain temps de marche apparaît la spasticité et la douleur, le patient est obligé de s’arrêter. La
douleur passe, il se remet à marcher, mais au même périmètre de marche, la douleur réapparaît.
Elle peut être liée à des atteintes médullaires, radiculaires, ou à une ischémie artérielle. Donc, lorsque les
patients ont ce type de douleur à l'effort avec cette claudication, il faut distinguer les lésions du système nerveux
et les lésions artérielles.
Cette hypertonie s'accentue avec l'angle et la vitesse d'étirement. Quand on teste la spasticité d'une
jambe ou d'un bras, il faut le mobiliser passivement. On commence de façon lente puis avec de plus en plus
d'amplitude et de vitesse. Si sur de petites amplitudes à vitesse lente, on ne sent aucune opposition, dès qu'on
accentue l'amplitude et la vitesse, une opposition apparaît au mouvement.
Elle est élastique (cédant comme une lame de canif à la mobilisation), contrairement à l'hypertonie
extra-pyramidale (phénomène de roue dentée, cédant par cran), qui est dite plastique.
Elle peut, quand elle est intense, être extrêmement douloureuse. On est amené parfois à faire des
sections nerveuses (neurotonie) pour diminuer la spasticité (souvent traumatique).
III. Les anomalies des réflexes ostéo-tendineux (ROT) et cutanés
Comme dans la spasticité, ce ne sont pas des signes de privation, mais une levée d'inhibition de l'arc
réflexe de façon chronique par le biais d'interneurones (souvent gabaergiques).
En cas de lésion aiguë et étendue, le patient a une abolition complète des réflexes (aréflexie ostéo-
tendineuse).
En cas de lésion progressive ou partielle, ou longtemps après une lésion aiguë, on a une hyper-réflexie
ostéo-tendineuse. Les ROT sont :
•vifs : l'ampleur de la réponse motrice est excessive.
•diffusés : diffusion de la zone réflexogène lors de la percussion avec le marteau à réflexes (par exemple,
pour le réflexe rotulien, on peut avoir une obtention de la réponse après percussion de la crête tibiale).
•polycinétiques : plusieurs réponses motrices se succèdent jusqu'à entraîner un clonus inépuisable
(«trépidation épileptoïde») de la rotule ou du pied. Le clonus du pied, le meilleur signe de spasticité, se
recherche en exerçant une dorsiflexion brusque du pied et en maintenant cette position : le pied est alors
animé de mouvements brefs et rythmés de flexion-extension, typiquement inépuisables.
Le problème des réflexes, c'est qu'ils sont difficiles à interpréter. Il y a des patients qui ont des réflexes
physiologiquement peu vifs et inversement. Il est difficile d'affirmer qu'il y a un syndrome pyramidal.
Il y a un signe pathognomonique du syndrome pyramidal, c'est le signe de Babinski. On l'observe lors
de la recherche du réflexe cutané plantaire: on prend le bord mousse d'une épingle à nourrice et on le passe sur
le bord externe de la plante du pied, du talon jusqu'au dernier orteil (si on utilise le bord pointu de l'aiguille, il
peut y avoir le réflexe lié à la douleur, ce n'est pas le but). Physiologiquement, cela entraîne une flexion du gros
orteil. Dans le syndrome pyramidal, il y a une réponse en extension du gros orteil : c'est le signe de Babinski.
Il y a donc 3 temps lors de la recherche du syndrome pyramidal.
1. La recherche du déficit moteur. Il est généralement difficile de savoir s'il est central ou périphérique.
2. Le déficit central est affirmé par l'existence d'une hypertonie spastique, d'anomalies des ROT (vifs) et
du signe de Babinski.
3. Le déficit périphérique est affirmé par une abolition des réflexes.
Le temps de la recherche des anomalies des réflexes et du signe de Babinski est capital dans l'examen
neurologique.
4/8

SNP – Sémiologie des troubles moteurs centraux (syndrome pyramidal et extra pyramidal)
IV. Les formes topographiques
La topographie varie en fonction du siège de la lésion.
1. Au niveau du cortex cérébral
Le déficit moteur, atteignant un hémicorps (hémiplégie), est controlatéral à la lésion, allant d'une
simple gène motrice à une paralysie complète. La plupart du temps, en cas d'infarctus limité, et très superficiel,
le déficit moteur est partiel, on aura une hémiplégie partielle (souvent au niveau de la main).
On a une prédominance brachio-faciale si la lésion est à la face externe de l'hémisphère.
On a une prédominance crurale (membre inférieur) si la lésion est à la face interne de l'hémisphère (plus
rare).
Il y a une association fréquente à un déficit sensitif dû à la proximité des cortex moteurs et sensitifs.
2. Au niveau de la capsule interne
Le déficit moteur atteint l'hémicorps controlatéral à la lésion. L'hémiplégie est dite proportionnelle,
l'atteinte est d'intensité à peu près comparable pour la face, le membre supérieur et le membre inférieur. On ne
retrouve plus la répartition somatotopique de la lésion, le faisceau est pris en masse, par exemple lorsqu'on a
un infarctus de la capsule interne par une obturation de l'artère sylvienne.
La lésion touche beaucoup plus le faisceau moteur : la plupart du temps, il n'y a pas de déficit sensitif associé.
3. Au niveau du tronc cérébral
On est dans des types de syndromes beaucoup plus compliqués car des nerfs crâniens naissent à tous les
étages du tronc cérébral. On a un déficit moteur atteignant l'hémicorps controlatéral à la lésion (si on est au-
dessus du bulbe). L'intensité de l'atteinte est comparable dans le membre supérieur et inférieur, la face est
épargnée.
Il n'y a pas de déficit sensitif associé mais il peut y avoir une atteinte ipsilatérale d'un ou plusieurs nerfs
crâniens. On a alors un certain nombre de syndromes (Wallenberg, Gradenigo,...) qui associe une hémiplégie
controlatérale à une atteinte oculomotrice ou à un syndrome bulbaire ou cérébelleux... Cela va dépendre de la
topographie de la lésion : si elle est dans la partie haute du tronc cérébral, on a des atteintes oculomotrices
comme la diplopie, si elle est dans la partie basse au niveau du bulbe (nerf IX et X touchés), on a des troubles de
la déglutition ou de la phonation.
4. Au niveau de la moelle épinière
Le déficit dépend des métamères touchés :
•En cas d'atteinte de la moelle cervicale, on a un déficit bilatéral atteignant les 4 membres avec soit une
tétraplégie (atteinte complète) soit une tétraparésie (atteinte incomplète).
•En cas d'atteinte de la moelle dorsale ou lombaire, on a un déficit bilatéral atteignant les 2 membres
inférieurs avec soit une paraplégie (atteinte complète) soit une paraparésie (atteinte incomplète) .
•En cas de compression latérale de la moelle épinière (cas très rares), on peut avoir un déficit unilatéral
atteignant le membre supérieur et le membre inférieur : ipsilatéral à la lésion.
5. Le syndrome pseudo-bulbaire
Atteinte bilatérale des fibres motrices cortico-bulbaires, il comporte :
•Une paralysie labio-glosso-pharyngée : les patients ont une voix nasonnée (dysarthrie paralytique avec,
au maximum, une aphémie : arrêt de la parole de 2 à 7 jours), des fausses routes alimentaires, des reflux
alimentaires par le nez, la difficulté à effectuer les mouvements rapides de la langue et des lèvres
(atteinte du nerf XII), mais sans amyotrophie de la langue (elle ne se voit que lorsqu'il y a atteinte des
fibres périphériques qui partent du noyau moteur bulbaire) .
•Une abolition du réflexe du voile du palais et du réflexe nauséeux.
Le syndrome pseudo-bulbaire est combiné la plupart du temps aux lésions du tronc cérébral. On le voit
dans des maladies de dégénérescence du système nerveux comme la maladie de Charcot.
Les grandes étiologies des atteintes corticales et de la capsule interne sont les AVC la plupart du temps
5/8
 6
6
 7
7
 8
8
1
/
8
100%