Full Article – PDF

Journal Médical Libanais 2013 •
Volume 61 (1)
13
S
S
SSP
P
PPE
E
EEC
C
CCI
I
IIA
A
AAL
L
LLI
I
IIS
S
SSS
S
SSU
U
UUE
E
EES
S
SSI
I
IIN
N
NNG
G
GGE
E
EEN
N
NNI
I
IIT
T
TTA
A
AAL
L
LLP
P
PPR
R
RRO
O
OOL
L
LLA
A
AAP
P
PPS
S
SSE
E
EE
IMAGERIE DES PROLAPSUS PÉRINÉAUX
http://www.lebanesemedicaljournal.org/articles/61-1/review2.pdf
Jean-François LAPRAY*
L’imagerie des prolapsus a réalisé de grands progrès
depuis une quinzaine d’années grâce à deux examens qui
reflètent bien la conception actuelle de l’approche globale
et non plus segmentaire du pelvi-périnée, même si la con-
trainte de l’exposé nécessite de détailler successivement
l’analyse des quatre étages (étage antérieur vésico-urétral,
étage moyen utéro-vaginal, étage postérieur ano-rectal et
étage supérieur péritonéal).
Le premier examen utilise les rayons X et correspond
à la colpocystodéfécographie (CCD) qui est l’extension
à l’étage antérieur urologique et supérieur péritonéal de
Lapray JF. Imagerie des prolapsus périnéaux. J Med Liban
2013 ; 61 (1) : 13-22. Lapray J-F. Imaging of pelvic organ prolapse. J Med Liban
2013 ; 61 (1) : 13-22.
*Centre de Radiologie, 151, av. de Saxe, 69003 Lyon, France. Correspondance : [email protected]
RÉSUMÉ : La colpocystodéfécographie (CCD) et l’IRM
dynamique (IRMd) avec déféco-IRM permettent d’une
part l’alternance de la vidange et de la réplétion des
organes creux, et d’autre part une poussée abdominale
maximale attestée par la défécation. L’application en
imagerie de ces deux principes dévoile les prolapsus
masqués (en compétition défavorable) ou sous-stadifiés
lors de l’examen clinique. Le respect d’une technique
rigoureuse garantit des résultats presque équivalents
pour les deux examens. Les avantages de la CCD sont
l’obtention de clichés mictionnels et une meilleure ana-
lyse de la pathologie ano-rectale spécifique (intussucep-
tion, anisme) au prix d’une irradiation et d’un examen
plus invasif. Les avantages de l’IRMd sont la visibilité
permanente du compartiment péritonéal, des coupes
dans les trois plans de l’espace et l’étude associée de la
morphologie des organes pelviens et des moyens de sou-
tien avec le défaut d’un examen encore actuellement
en décubitus, et parfois d’échecs liés à l’impossibilité
d’obtenir une défécation en décubitus.
Les résultats normaux et pathologiques (cystoptose,
hystéroptose, élytrocèle, intussuception ano-rectale, pé-
rinée descendu et descendant, incontinence urinaire et
anale) et les avantages et les limites respectives des dif-
férentes méthodes d’imagerie sont détaillés.
L’échographie dynamique par voie périnéale et in-
troïtale reste plus limitée que la CCD et l’IRMd pour
l’étude des colpocèles postérieures et surtout de la
pathologie ano-rectale. L’échographie endoanale est
l’examen de première intention du sphincter anal, et
l’échographie introïtale et endovaginale est utile pour
apprécier certaines complications de bandelettes sous-
urétrales et des prothèses.
Les examens d’imagerie morphologique et dyna-
mique sont un complément essentiel de l’examen phy-
sique lorsque ce dernier ne permet pas d’analyser avec
précision les raisons anatomiques de la plainte fonc-
tionnelle exprimée par la patiente ou bien lors de la
prise en charge des situations complexes notamment
de récidive postopératoire.
ABSTRACT : Colpocystodefecography (CCD) and
dynamic MRI with defecography (MRId) allow an
alternation between filling and emptying the hollow
organs and the maximum abdominal strain offered
by the defecation. When applied in imaging these two
principles reveal the masked or underestimated pro-
lapses at the time of the physical examination. A rigor-
ous application of the technique guarantees almost
equivalent results from the two examinations. The
CCD provides voiding views and improved analysis of
the anorectal pathology (intussusception, anismus) but
involves radiation and a more invasive examination.
MRId has the advantage of providing continuous visi-
bility of the peritoneal compartment, and a multipla-
nar representation, enabling an examination of the
morphology of the pelvic organs and of the supporting
structures, with the disadvantage of still necessitating
a supine examination, resulting sometimes in an in-
complete or impossible evacuation.
The normal and abnormal results (cystoptosis, vagi-
nal vault prolapse, enterocele, anorectal intussucep-
tion, rectocele, descending perineum, urinary and fecal
incontinence) and the respective advantages and limits
of the various imaging methods are detailed.
Dynamic perineal and introital ultrasound remains
more limited in the appreciation of posterior colpo-
celes and especially in anorectal disorders, than CCD
or MRId. Endoanal ultrasound is the first line mor-
phological evaluation of the anal sphincter. Transvag-
inal and introital ultrasound can detect some compli-
cations of suburethral tapes and meshes.
Morphological and dynamic imaging are essential
complementary tools to the physical examination, es-
pecially when a precise anatomic assessment is required
to understand the functional complaint or when a rein-
tervention is needed.

14 Journal Médical Libanais 2013 •
Volume 61 (1)
J.-F. LAPRAY – Imagerie des prolapsus périnéaux
l’ancienne défécographie [1]. Le deuxième initié par Yang
[2] est l’IRM dynamique (IRMd), qui a bénéficié de l’évo-
lution de la CCD et qui permet avec des séquences de
coupes rapides de réaliser un examen sensiblement com-
parable à la CCD avec bien sûr ses avantages et ses incon-
vénients.
L’échographie dynamique, par voie périnéale ou endo-
cavitaire, permet la visualisation des prolapsus et parfois
des anomalies associées (avec des limites sérieuses du fait
de l’absence de défécation et de sa réalisation en général en
décubitus). Son caractère facilement répétable compense
difficilement son apport plus imprécis, plus segmentaire et
plus personnalisé. Elle reste très utile et même suffisante
pour l’évaluation de la mobilité cervico-urétrale dans l’in-
continence urinaire d’effort féminine et aussi des éven-
tuelles complications de son traitement le plus courant
représenté par les bandelettes sous-urétrales [3]. Il paraît
inutile de rappeler que l’échographie reste par ailleurs
l’examen d’imagerie de première intention dans l’éva-
luation du résidu post-mictionnel et de la pathologie péri-
urétrale, de l’analyse morphologique du sphincter anal
ainsi que de la morphologie de la plupart des organes pel-
viens. L’échographie pelvienne doit être systématiquement
associée à la CCD à titre préopératoire.
À la lumière d’une pratique quotidienne de la CCD et
de l’IRMd, que nous effectuons depuis 1998 avec un pro-
tocole pratiquement inchangé, cette mise au point ne
développe volontairement pas les pathologies associées
aux prolapsus génito-urinaires (incontinence urinaire et
anale, pathologie fonctionnelle urinaire et ano-rectale) du
fait de l’ampleur du sujet.
LES TECHNIQUES D’IMAGERIE
Il s’agit d’examens effectués sur mesure par le radio-
logue qui doit débuter l’examen par un interrogatoire,
obtenir la coopération et la compréhension physique et in-
tellectuelle des manœuvres de poussée et d’évacuation par
la patiente en réalisant, au début de l’examen, un rapide
examen clinique avec les touchers pelviens au repos et en
valsalva lorsque la patiente est installée sur la table de
radiologie ou sur le statif de l’IRM [3].
Colpocystodéfécographie
Initialement baptisé « colpocystodéfécographie dyna-
mique », cet examen comporte deux phases [3]. La pre-
mière est une cystographie rétrograde dynamique et mic-
tionnelle, et la seconde est la défécographie obtenue après
une opacification vaginale et rectale et de l’intestin grêle
avec une technique adaptée de celle décrite par Kelvin et
Maglinte et associés [4-6]. La technique que nous utili-
sons a été détaillée précisément par ailleurs [7]. Nous
insisterons sur les points essentiels.
La première phase correspond à la cystographie mic-
tionnelle de profil en position assise, après sondage vési-
cal et réplétion avec du produit de contraste, et opacifica-
tion vaginale barytée. L’intestin grêle pelvien est déjà opa-
cifié en début d’examen à la suite de l’ingestion de sulfate
de baryum par la patiente, 90 minutes avant l’examen.
Il est indispensable de commencer l’examen par l’étude
vésicale car une vessie en réplétion risquerait de masquer
un autre prolapsus.
La deuxième phase correspond à la défécographie.
Après une réplétion rectale avec de la baryte (épaissie
avec de la fécule de pomme de terre, afin d’obtenir une
consistance proche de celle des selles) les clichés de défé-
cographie de profil en position assise sur une commode
spéciale avec réceptacle débutent par un cliché en position
neutre, puis par un cliché en retenue, qui permettent de ju-
ger d’un périnée descendu pour le premier et de l’effet de
la contraction musculaire pour le second. Environ six cli-
chés sont effectués pendant l’évacuation rectale qui doit
être aussi complète que possible (Fig. 1). Il est intéressant
de faire reproduire par la patiente en fin d’examen les
éventuelles manœuvres digitales vaginales ou para-anales
qu’elle utilise de façon courante pour faciliter l’évacuation
rectale, si celle-ci est difficile et incomplète. Il est impor-
tant de noter la vitesse (lente, normale ou très rapide) et
la qualité de l’évacuation ainsi que le résidu intrarectal
après passage aux toilettes. Il est parfois nécessaire de
réaliser, en position debout, des clichés avec refoulement
d’un prolapsus très largement dominant avec une pince
porte-tampon.
L’examen est terminé, après vidange rectale et vésicale
aux toilettes aussi complète que possible, par un cliché
final avec un effort de poussée maximum en position
assise (Fig. 1). C’est souvent le dernier cliché qui mon-
trera le mieux ou parfois dévoilera une entérocèle.
Chez l’homme, l’examen est limité à une défécogra-
phie avec opacification de l’intestin grêle correspondant à
la deuxième phase, l’exploration radiologique de la vessie
et de l’urètre par urétro-cystographie rétrograde et mic-
tionnelle s’adressant généralement à d’autres pathologies.
La durée de l’examen est d’environ 40 à 50 mn.
Dosimétrie
L’irradiation n’est pas négligeable car la dose délivrée
au centre du pelvis peut être estimée à 1-1,7 mGy par
exposition, atténuée par la numérisation, à 20-25 mGy
pour la CCD. Ceci implique d’éviter tout cliché inutile [3].
IRM dynamique
L’IRM dans l’étude des prolapsus pelviens doit com-
porter une phase dynamique et une phase morphologique.
L’IRM dynamique (IRMd) permet de réaliser une
vision dynamique des quatre compartiments périnéo-
pelviens (urinaire, gynécologique, proctologique et périto-
néal) comme la CCD, ainsi que l’appréciation morpho-
logique de l’ensemble des viscères intrapelviens et des
structures musculo-ligamentaires. L’inconvénient princi-
pal est actuellement la réalisation de cet examen en décu-
bitus dorsal (tant que les aimants ouverts qui permettent
des séquences en position assise ne sont pas disponibles en
pratique courante) [8].
Parmi les différentes techniques d’examen qui ont été
proposées dans la littérature, celle que nous utilisons

J.-F. LAPRAY – Imagerie des prolapsus périnéaux Journal Médical Libanais 2013 •
Volume 61 (1)
15
depuis 13 ans est dérivée de la CCD et comporte une
évacuation rectale (une déféco-IRM) [9-11]. En effet, la
clé de la réussite d’une IRMd est la certitude d’avoir
obtenu une poussée maximum par la patiente (souvent
délicate pour la patiente en décubitus, et difficile à appré-
cier pour l’examinateur) qui est garantie par la vidange
rectale au cours de l’examen [10]. Cette technique permet
en outre une approche de la pathologie ano-rectale intrin-
sèque. L’insuffisance des techniques utilisées explique
souvent les discordances – et parfois des erreurs – dans la
littérature.
Comme pour la CCD, le détail de la technique a été
précisé par ailleurs [7].
Phase dynamique
La patiente est installée en décubitus dorsal, le périnée
reposant sur des alèses absorbantes. La vessie est presque
vide. Une vidange rectale a été effectuée à la maison avant
l’examen.
L’examen débute comme pour la CCD par des explica-
tions claires, et la répétition des manœuvres de poussée
lors des touchers pelviens qui permettent, outre une rapide
appréciation cinique, l’assurance de la compréhension par
la patiente des efforts qui lui seront demandés. Une opaci-
fication du vagin (20 cc de gel échographique stérile) puis
du rectum (120 cc de gel échographique) est effectuée avec
une seringue à embout conique de 60 cc.
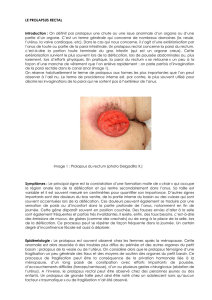
Figure 1. Colpocystodéfécographie •Deuxième temps : défécographie.
a. Cliché au repos. La vessie (V), le vagin (va), le rectum (R), l’intestin grêle (IG) sont opacifiés. Ligne pubo-coccygienne (trait noir).
b. Cervicocystoptose, rectocèle (étoile), descente du col utérin dans le dôme vaginal (flèche).
c. Fin de la vidange rectale laissant la place à une intussuception rectale intra-anale, cervicocystoptose (C), hystéroptose (flèche) plus
importante que la descente du dôme vaginal. L’entérocèle se démasque (IG).
d. Après vidange vésicale et rectale aux toilettes, cliché en poussée. Noter l’accentuation de l’entérocèle (IG) qui devient plus importante
que l’hystéroptose (fléche blanche).
ab
cd

16 Journal Médical Libanais 2013 •
Volume 61 (1)
J.-F. LAPRAY – Imagerie des prolapsus périnéaux
Les séquences utilisées sont des séquences rapides
type FIESTA ou SS-FSE ou HASTE qui permettent la ré-
pétition de coupes rapides d’environ 2 secondes, avec des
images séquentielles, en coupes sagittales. Par exemple,
les paramètres des séquences FIESTA(steady state) que
nous utilisons avec une IRM General Electric 1,5 T sont :
temps d’écho 2 ms, champ 30 cm, épaisseur de coupe
15 mm, matrice 320x224, bande passante 100 KHz, angle
de bascule 45°. Elles peuvent être visualisées en ciné-loop
secondairement. Des séquences dynamiques sont possi-
bles dans les deux autres plans, coronal et axial.
L’examen comporte des images au repos permettant de
choisir le plan de coupe qui passe dans l’axe de l’urètre et
du canal anal, puis en poussée, puis en poussée maximum
lors de l’évacuation du gel rectal permettant une déféco-
IRM (Fig. 2). Il est nécessaire d’effectuer plusieurs cycles
(2 parfois jusqu’à 5) pour atteindre l’évacuation rectale la
plus complète possible. Certains auteurs réalisent une der-
nière série après passage aux toilettes (triphasic IRMd)
superposable à la CCD [9]. Nous utilisons cette modalité,
qui allonge le temps d’examen (nécessaire repositionne-
ment des coupes), lorque le gel rectal n’a pas été évacué
du fait de troubles de l’évacuation : dyssynergie, akinésie
rectale, etc., ou de l’impossibilité liée aux conditions de
l’examen, afin de ne pas méconnaître un prolapsus mas-
qué (en particulier une élytrocèle).
De nombreuses variantes sont proposées dans la lit-
térature [12].
L’IRMd a été étudiée avec des IRM ouvertes (rares dans
le parc actuel des appareils) permettant des séquences de
déféco-IRM en position assise [8, 13-14].
L’examen est généralement complété par plusieurs
séquences à visée morphologique.
Phase morphologique
L’examen comporte au moins deux séquences morpho-
logiques T2 balayant le pelvis dans le plan axial puis
sagittal à la recherche d’une pathologie viscérale, éven-
tuellement complétées par d’autres séquences appropriées
à la pathologie rencontrée ou suspectée.
La durée de l’examen est d’environ 20 à 25 mn.
RÉSULTATS
Méthodes de mesures
La ligne pubo-coccygienne
La ligne de référence la plus utilisée est la ligne pubo-
coccygienne (LPC) tracée entre le bord inférieur de la sym-
physe pubienne et la dernière articulation coccygienne. La
LPC est facilement reproductible et censée représenter
la ligne d’attache des muscles et ligaments du plancher
pelvien [2, 15]. Les mesures sont souvent effectuées per-
pendiculairement à cette ligne [9, 16], parfois verticale-
ment. Cette ligne peut être utilisée aussi bien avec la CCD
qu’avec l’IRMd. Cette ligne de référence, que nous uti-
lisons, souffre des critiques. En particulier, l’examen cli-
nique étant effectué par rapport à l’hymen et l’imagerie par
rapport à la LPC, il est fréquemment difficile d’obtenir des
corrélations. D’autres méthodes ont donc été proposées,
centrées sur l’IRMd.
Stadification HMO
Cette méthode de quantification des prolapsus pel-
viens, appelée HMO, combine des mesures viscérales et
musculaires à partir de repères osseux et des tissus mous
sur les coupes sagittales d’IRMd [17-18].
La ligne médio-pubienne
La méthode utilisant la ligne médio-pubienne souhaite
se rapprocher de la classification clinique proposée par
l’International Continence Society (ICS) qui utilise la ré-
férence de l’hymen.
La ligne médio-pubienne est tracée sur les coupes
sagittales selon le grand axe de l’os pubien, en passant en
son centre. Cette ligne paraît corrélée avec la situation de
l’hymen qui n’est pas visible en IRM [18].
FIGURE 2.Cystoptose et hystéroptose •IRM dynamique (déféco-IRM)
Au repos (a) : pas de trouble statique. Au cours de la vidange rectale (b) et en fin d’évacuation (c) : cervicocystoptose et hystéroptose
de stade 3 en compétition. Il existe une petite rectocèle de stade 1 et des plissements de la jonction ano-rectale sans intussuception
manifeste. Noter la position du cul-de-sac de Douglas (flèche) témoignant d’une très fine élytrocèle laminée par l’utérus, peut-être minorée
par l’opacification vaginale résiduelle.
(V) vessie (U) utérus (va) vagin opacifié (R) rectum opacifié (F) fibromyome utérin (trait blanc) ligne pubo-coccygienne
abc

J.-F. LAPRAY – Imagerie des prolapsus périnéaux Journal Médical Libanais 2013 •
Volume 61 (1)
17
En pratique, nous utilisons la ligne pubo-coccygienne
comme référence, et comme de nombreux auteurs [6].
Cystocèle
La cystocèle est définie par la descente de la base vési-
cale sous la LPC [4, 9-11, 14, 19]. Il existe une certaine
confusion entre le terme clinique de cystocèle qui repré-
sente le bombement de la vessie dans la face antérieure du
vagin et celui employé en imagerie. Les termes de cysto-
ptose (descente de la base vésicale) et de cervicocysto-
ptose (descente de la vessie et du col vésical) paraissent
plus adaptés à l’imagerie et plus précis que le terme de
cystocèle utilisé de façon globale dans la littérature radio-
logique anglo-saxonne (Fig. 1 &2).
La cystoptose est considérée comme modérée si la
descente est inférieure à 3 cm, moyenne entre 3 et 6 cm,
et importante si elle supérieure à 6 cm [4, 9].
Descente du dôme vaginal
Elle est définie par la descente du dôme vaginal (ou
du col utérin) sous la LPC [4 , 9-11, 14, 19]. Les mesures
et les stades qui en découlent sont identiques à ceux uti-
lisés pour la vessie : modérée si la descente est inférieure
à 3 cm, moyenne entre 3 et 6 cm, et importante si elle
supérieure à 6 cm [4, 9] (Fig. 1 &2).
En CCD, avec une opacification vaginale correcte, il
est fréquent de pouvoir observer, lorqu’elle est présente,
l’empreinte lacunaire du col utérin (avec un aspect tapi-
roïde dans les prolapsus importants) dans le dôme vaginal.
La mesure de l’hystéroptose doit alors être effectuée à
ce niveau, car il n’est pas rare que la descente utérine soit
nettement plus importante que celle du dôme vaginal
(« descente en piston »). L’IRMd a bien sûr l’avantage de
voir directement la descente du col utérin et même tout
l’utérus lorsque celui-ci n’est pas latéro-dévié.
Élytrocèle
Elle est définie par la descente du cul-de-sac de
Douglas sous la LPC [4, 9-11, 14, 19] (Fig. 1 &2). Les
mesures et les stades qui en découlent sont identiques à
ceux utilisés pour la vessie et le dôme vaginal : modérée
si la descente est inférieure à 3 cm, moyenne entre 3 et
6 cm, et importante si elle supérieure à 6 cm [4, 9]. L’ély-
trocèle peut être septale (dans la cloison recto-vaginale),
vaginale ou rectale (dans une intussuception rectale) [20],
occupant fréquemment deux sites contigus.
En CCD, la position du cul-de-sac de Douglas en
poussée repérée par la présence de l’intestin grêle ou du
sigmoïde opacifiés est considérée par certains auteurs
comme normale si elle n’excède pas la limite entre le tiers
proximal et les deux tiers distaux du dôme vaginal ou s’il
n’existe pas d’élargissement de la cloison recto-vaginale
[4, 16]. Nous utilisons pour cette mesure la LPC qui nous
apparaît comme à d’autres auteurs plus cohérente et aussi
plus judicieuse [6, 9, 11].
L’élytrocèle, parfois appelée péritonéocèle, peut con-
tenir l’intestin grêle et s’appelle alors entérocèle, ou le sig-
moïde et devient alors sigmoïdocèle, ou même d’autres
constituants mobiles du pelvis (épiploon, ovaires). Rappe-
lons que l’élytrocèle n’est souvent apparente que sur le
dernier film de la CCD, en poussée, après évacuation
complète aux toilettes : près de la moitié (43%) des enté-
rocèles de la série de Kelvin ne sont vues que lors de cette
manœuvre [4]. C’est dire aussi l’intérêt de la vidange rec-
tale lors de l’IRMd.
Lors de la CCD, contrairement à l’IRMd qui voit
directement le contenu (ou l’absence de contenu) de l’ély-
trocèle, c’est l’opacification des anses grêles (donc for-
cément une entérocèle) qui permet de repérer la descente
péritonéale. Ceci évite de l’apprécier uniquement sur
l’élargissement de la cloison recto-vaginale ce qui est
source d’erreurs si l’intestin grêle n’a pas été opacifié. Car
l’élytrocèle peut aussi être vaginale, en cas d’hystérec-
tomie, en s’impactant dans le dôme vaginal, ou rectale en
se prolabant dans le rectum : ces deux dernières situations
échappent généralement aux CCD où l’intestin grêle n’a
pas été opacifié alors que l’IRMd offre toujours une vision
permanente du péritoine. Il arrive exceptionnellement que
malgré l’opacification correcte de l’intestin grêle, un écar-
tement anormal de l’espace recto-vaginal en fin d’évacua-
tion rectale soit visible à la CCD, correspondant vraisem-
blablement à une élytrocèle avec une boucle du colon
sigmoïde, ou à un paquet d’anses grêles non opacifiées,
voire à un autre composant mobile pelvien intrapéritonéal.
Ces cas sont rares (9% dans la série de Kelvin [19]) d’au-
tant que l’opacification barytée a l’avantage de lester l’in-
testin grêle. Ils correspondent probablement aux cas d’ély-
trocèles avec une mince lame de graisse visible en IRMd
[10] (Fig. 3). La recherche d’une élytrocèle lors de l’ima-
gerie est capitale car la détection d’une volumineuse
élytrocèle, non vue à l’examen clinique, peut modifier
pour certains l’abord chirurgical de la voie vaginale vers la
voie haute [19]. L’élytrocèle est souvent en compétition
FIGURE 3. Déféco-IRM : élytrocèle très étroite.
En fin d’évacuation rectale, après vidange de la rectocèle non
rétentive, apparaît une fine élytrocèle (flèche) à contenu grais-
seux, de diagnostic clinique évidemment difficile. Noter en outre la
cervicocystoptose, l’hystéroptose et l’intussuception ano-rectale.
Ligne pubo-coccygienne (trait blanc).
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%