Microsoft PowerPoint - surdit\351 brusque 2012 [Mode

Surdité brusque et oxygénothérapie hyperbare
A.Duvallet
DU – DIU, 30 janvier 2012

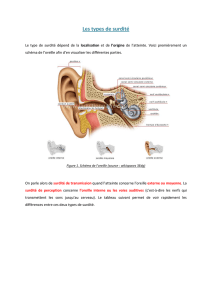
La surdité brusque
La surdité brusque est une surdité unilatérale (le plus souvent) liée à une
atteinte de l'oreille interne ou du nerf auditif, qui s'installe en moins de 24
heures et qui est le plus souvent isolée (sans atteinte des autres paires
crâniennes).
Elle peut s'accompagner d'acouphènes et de sensations vertigineuses.
Elle nécessite un bilan audiométrique soigneux qui doit être réalisé
rapidement.
rapidement.
En effet, cet examen audiométrique va permettre de déterminer le type de
surdité: surdité prédominant sur les basses fréquences, en plateau ou sur les
hautes fréquences et d'adapter au mieux la conduite thérapeutique.
Il s'agit d'une pathologie fréquente en otoneurologie : sa fréquence de
survenue est de 10/100 000 habitants.

Toute surdité brutale à TYMPAN NORMAL
est une urgence thérapeutique et
un avis spécialisé voire une hospitalisation immédiate
un avis spécialisé voire une hospitalisation immédiate
indispensable

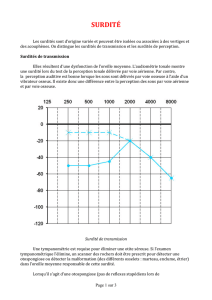
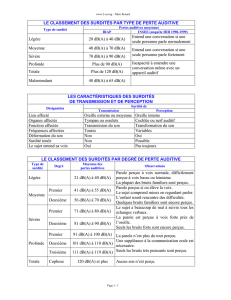
DIFFÉRENTS TYPES DE SURDITÉ EN FONCTION DE L'AUDIOGRAMME
Les surdités brusques n'ont pas toutes le même pronostic en termes de
récupération. On en distingue cinq types différents en fonction de l'allure de
la courbe tonale initiale (Tran Ba Huy et Coll, 2001).

ORIGINE
Les surdités brusques sont le plus souvent idiopathiques.
L'origine des surdités brusques a été étudiée à l'aide de méthodes
histologiques sur des coupes d'oreille interne en post-mortem.
Actuellement, on retient quatre principales causes :
- virale
- vasculaire
- périphérique liée à une rupture de la membrane basilaire.
- immunitaire (dans ce cas, la surdité est souvent bilatérale).
LES EXAMENS COMPLÉMENTAIRES
Toute surdité brusque nécessite un bilan complet qui doit comprendre :
- un examen audiométrique complet
- un examen vestibulaire
- une IRM
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%