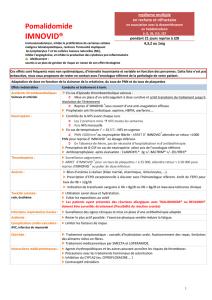
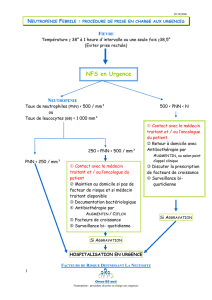
Agranulocytose fébrile

Agranulocytose
fébrile
Dr Emmanuel Forestier
Service de maladies infectieuses
Centre Hospitalier Métropole Savoie

Cas clinique
Vous êtes médecin généraliste dans un charmant
petit village en fond de vallée alpine. Vous vous
apprêtez à fermer votre cabinet après une matinée
de samedi chargée. Arrive Mr C (que vous
connaissez bien) qui présente une température à
39.5°C 10 jours après une première cure de cis-
platine et gemcitabine pour un cancer bronchique.
L’EG est conservé et l’examen clinique est par
ailleurs normal. Le bilan fait la veille montre à la
NFS des PNN à 0,2G/l.
Que faites vous?

Cas clinique
Vous êtes urgentiste dans un charmant centre
hospitalier de l’arc alpin. Vous êtes de garde un samedi
après-midi. Arrive Mr C (que vous ne connaissez pas)
adressé par son médecin traitant pour une
agranulocytose (PNN 0,2G/l) fébrile 10 jours après une
première cure de cis-platine et gemcitabine pour un
cancer bronchique. L’EG s’est altéré depuis qu’il avu
son MT.L’examen clinique montre une T° à 38.7°C,
une TA à90/50, une FC à 115/min et une Sa02 à94%.
L’examen clinique est normal par ailleurs.
Que faites vous?

Cas clinique
Vous êtes infectiologue dans un charmant centre
hospitalier de l’arc alpin. Votre collègue
pneumologue vous demande votre avis à propos
de Mr C hospitalisé depuis 6 jours pour une
agranulocytose fébrile survenue 10 jours après
une première cure de cis-platine et gemcitabine
pour un cancer bronchique. Le bilan de première
intention était négatif. Il est depuis 5 jours sous
vancomycine et piper-tazo. Il reste fébrile à 39°C.
Que faites vous?

Agranulocytose: étiologies
OAcquise
OIatrogène (toxique ou immuno-allergique)
OInfectieuse
ONéoplasique (envahissement médullaire)
OAuto-immune
OIdiopathique…
OCongénitale
OMaladie de Kostman, syndrome de Wiscott Aldrich
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%