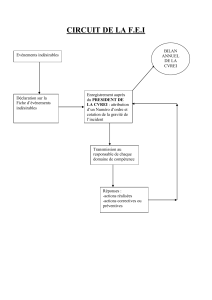
Recommandations de l`AACAP pour le bon usage des psychotropes

1
Recommandations de l ’AACAP pour
le bon usage des psychotropes chez
les enfants et les adolescents
J. AM. ACAD. CHILD ADOLESC. PSYCHIATRY, 48:9, SEPTEMBER 2009

2
Huit points principaux
Une évaluation médicale et psychiatrique préalable
L’élaboration d’un plan de traitement et de suivi
L’éducation du patient et de sa famille concernant les troubles de l’enfant et le
plan de traitement et de suivi
Documenter l’assentiment de l’enfant et le consentement des parents
Mener un essai adéquat du traitement médicamenteux
La gestion du patient qui ne répond pas au traitement comme prévu
Établir les stratégies à mettre en œuvre avant l’utilisation d’associations
médicamenteuses
Principes d’arrêt du traitement

3
Généralités
Depuis quinze-vingt ans, notre compréhension des troubles psychiatriques de
l’enfant a évolué ce qui a conduit au développement « d’ evidence base »pour
les traitements psychopharmacologiques et psychosociaux
Malgré cela, une grande majorité d’enfants souffrant de troubles mentaux ne
reçoivent pas un traitement approprié
Certains enfants et adolescents chez qui on surdiagnostique des troubles
mentaux sont traités par des médicaments inappropriés
Ce mésusage peut créer des barrières aux soins et peut aboutir à des
conséquences négatives involontaires ( ex : diminution de la prescription
d’antidépresseurs et augmentation du taux de suicide chez les adolescents)

4
Généralités (suite)
En se basant sur des principes de décision pour une pratique
psychopharmacologique optimale, les enfants ont l’opportunité de recevoir un
traitement médicamenteux approprié et de réduire ainsi leur exposition à des
interventions médicamenteuses inappropriées
Ceci peut se faire par le biais de guidelines spécifiques et d’evidence base pour
les traitements psychopharmacologiques et psychosociaux des enfants et
adolescents

5
Généralités (suite)
L’augmentation de l’usage des psychotropes en pédopsychiatrie est
probablement influencé par plusieurs facteurs :
–les bases biologiques de certains troubles psychiatriques de l’enfant (anomalies de
neurotransmetteurs, anomalies structurales et fonctionnelles de certaines régions
cérébrales)
–le développement d’une evidence base démontrant l’efficacité des psychotropes chez
les enfants et adolescents
–les changements des modèles de remboursement pour la maladie mentale
–les efforts marketing des compagnies pharmaceutiques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
1
/
34
100%