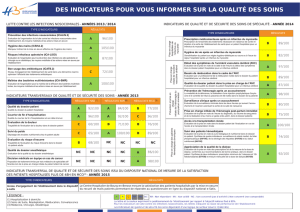
Accidents vasculaires cérébraux

1
Accidents Vasculaires
Cérébraux
Stéphane PEYSSON
Mars 2006
Epidémiologie
•Incidence annuelle : 1 à 2 / 1 000 / an
•Prévalence : 4 à 6 / 1 000
•Troisième cause de mortalité en France après
les accidents coronariens et les cancers
•Plus de 100 000 morts / an en France
• Principal facteur de risque : HTA : RR = 7
•AVC ischémique : 75 – 80 %
•AVC hémorragique (« hématome ») : 20 %
AVC ischémique
ou AIC
Facteurs de risque
• Ce sont les facteurs de risques cardio-
vasculaires :
–HTA ++
–Dyslipidémie (cholestérol +++, …)
–Diabète
–Tabac (et alcool)
–Autres :
•Contraception oestroprogestative
•Obésité, migraine …
•Age ++
Facteur de risque évitable
Tabac + pilule + migraine = AVCi
Femme de 25 ans : craniectomie ! Tabac + pilule = thrombophlébite
Femme de 36 ans : hémorragie !
Étiologies
•Athérosclérose (70 %)
•Cardiopathies emboligènes (25 %)
• Dissections des artères cervicales
• Dysplasie fibro-musculaire
• Artérite -inflammatoire (Horton, PAN, …)
-infectieuse (syphilis, TBK, Lyme …)
-artérite radique
• Migraine accompagnée
• Spasme post-rupture d’anévrisme
• Causes hématologiques : syndrome des anti-
phospholipides, drogues, Ac anti-éthynil-estradiol …

2
Polygone de Willis
Sémiologie (1)
•Infarctus carotidiens :
–Infarctus sylviens ++
•Sylvien superficiel (cortex de la convexité)
–Signes controlatéraux
» Hémiplégie à prédominance brachio-faciale
» ± troubles sensitifs dans le territoire paralysé
» ± hémianopsie latérale homonyme
–Si atteinte de l’hémisphère majeur (gauche +++)
» Aphasie d’expression (Broca) si atteinte antérieure (frontale), de
compréhension (Wernicke) si atteinte postérieure (temporale)
» Apraxie idéomotrice et idéatoire (pariétale)
» Syndrome de Gerstmann (pariétale antérieure) : acalculie, agraphie,
indistinction droite-gauche, agnosie digitale
–Si atteinte de l’hémisphère mineur :
» Anosognosie
» Hémiasomatognosie
» Anosodiaphorie
» Négligence spatiale unilatérale
Sémiologie (2)
•Sylvien profond
– Hémiplégie massive proportionnelle controlatérale (atteinte capsulaire)
– Pas de troubles sensitifs ni d’HLH
– Aphasie de Broca si hémisphère majeur
– Forme limitée sans aphasie
•Sylvien total (gravité ++)
– Hémiplégie massive proportionnelle controlatérale
– Hémianesthésie
– Hémianopsie latérale homonyme controlatérale
– Aphasie si atteinte de l’hémisphère majeur
– Souvent associé à des troubles de conscience initiaux avec déviation
conjuguée de la tête et des yeux vers la lésion (atteinte de l’aire oculo-
céphalogyre)
Sémiologie (3)
–Infarctus de l’artère cérébrale antérieure
• Rare, souvent associé à un infarctus sylvien dans le cadre d’une
thrombose de la carotide
• Hémiplégie à prédominance crurale controlatérale
• Troubles sensitifs controlatéraux prédominant au MI
• Syndrome frontal
• Si bilatéral : mutisme akinétique, troubles de conscience initiaux voire
coma
–Infarctus de l’artère choroïdienne antérieure
• Rarement isolé
• Symptomatologie controlatérale
– Hémiplégie massive et proportionnelle (bras post de la capsule interne)
– Hémianesthésie inconstante
– Hémianopsie latérale homonyme inconstante
• Pas d’aphasie
Sémiologie (4)
•Infarctus vertébro-basillaires
–Infarctus de l’artère cérébrale postérieure
•Territoire superficiel (occipital)
– HLH controlatérale
– Hémisphère majeur : alexie et agnosie visuelle
– Hémisphère mineur : confusion mentale
•Territoire profond (thalamus)
– Troubles sensitifs à tous les modes de l’hémicorps controlatéral
– Avec signes cérébelleux dans le même territoire
• Atteinte bilatérale : cécité corticale, troubles mnésiques (Korsakoff),
prosopagnosie
• Atteinte du noyau sous-thalamique :hémibalisme controlatéral
–Infarctus cérébelleux
• Apparition de céphalées postérieures, de vomissements et de troubles
de l’équilibre
• Hémi syndrome cérébelleux homolatéral +++ avec nystagmus
Sémiologie (5)
Hémiplégie sauf face
et hémianesthésie
thermo-algique
-paralysie du IX, X, XI
-syndrome cérébelleux
-Claude-Bernard-Horner
Syndrome de l’hémibulbe
de Babinski-Nageotte
Hémiplégie sauf faceParalysie du XII
Syndrome inter olivaire
de Déjerine
Anesthésie thermo-
algique de
l’hémicorps sauf face
avec respect de la
sensibilité profonde
- paralysie IX, X, XI
- syndrome cérébelleux
- syndrome vestibulaire
- atteinte du V thermo-algique
- Claude-Bernard-Horner
Syndrome
de Wallenberg +++
Bulbe
HémiplégieParalysie du VIFoville protubérantiel
HémiplégieParalysie du VII
Syndrome
de Millard-Gubler
Protubérance
Hémiasynergie
Syndrome
de Claude
Chorée – athétose
Syndrome
de Benedikt
Hémiplégie
Paralysie du III (svt
incomplète) : ptosis, mydriase,
strabisme divergent
Syndrome
de Weber
Pédoncule
cérébral
Signes
controlatéraux
Signes directsNom

3
Accidents ischémiques transitoires
•Clinique :
déficit neurologique focal
– D’installation brutale
–Entièrement régressif en 24 h (souvent 30 min)
•Signe d’alarme +++
– 30 % des AVC sont précédés par un AIT
– Quand AIT :
• 25 % d’AVC dans les 5 ans
• 25 % d’infarctus du myocarde
•Attention :
certains AIT sont des hématomes
donc pas d’anticoagulation avant une imagerie
Accidents ischémiques transitoires
•Sémiologie des AIT carotidiens :
–Cécité monoculaire transitoire (art. ophtalmique)
–Syndrome optico-pyramidal : artère carotide interne
–Aphasie
–Déficit moteur
–Troubles sensitifs
•Sémiologie des AIT vertébro-basillaires :
–Drop-attacks
–Déficits sensitivomoteurs bilatéraux ou à bascule
–Ataxie cérébelleuse, diplopie, dysarthie, vertige
–Troubles visuels : HLH, cécité corticale
Accidents ischémiques transitoires
•Diagnostics différentiels :
–Hypoglycémie
–Crises d’épilepsie partielles
–Migraine accompagnée (aura)
–Tumeurs cérébrales
Examens complémentaires (1)
•Examens morphologiques :
–Scanner cérébral sans injection en urgence +++
•Hyperdensité : hématome
•Normal ou hypodensité : AVC ischémique ou autre …
–IRM encéphalique avec ARM +++
• Séquences habituelles
• Nouvelles séquences : perfusion / diffusion
• ARM : état des vaisseaux et du polygone de Willis
•Examens « étiologiques » :
–Échographie – Doppler des troncs supra-aortiques
–Échographie cardiaque (ETT ±ETO)
– Radiographie thoracique
– Rares cas : artériographie cérébrale
Examens complémentaires (2)
•Biologie :
–Bilan standard :
• Ionogramme, NFS, coagulation
• Bilan lipidique : cholestérol total, LDL-cholestérol, TG
• Hémoglobine glyquée, glycémie à jeûn
• VS, CRP
• Bilan thyroïdien : TSHus
–Non systématique : AVC du sujet jeune
• Sérologie : VIH, syphilis
• Bilan immunologique : ACAN, ANCA, ADN-natifs ...
• Bilan de thrombose : SAPL (anti-cardiolipine, anti-
prothrombinase, anti-β2-GP1)
• Homocystéinémie
Pronostic
•A court terme = vital
– 20 à 30 % de mortalité dans les 15 premiers jours
–Œdème cérébral et engagement cérébral
–Complications de décubitus :
•Pneumopathie, infections urinaires et septicémie
•Embolie pulmonaire (sur phlébite des MI)
•A long terme = fonctionnel
– Dépend du siège et de l’étendue de l’infarctus
– Dépend de l’âge et des pathologies associées
•Mais terrain à risque : 50 % de mortalité à 5 ans
– Nouvel AVC, infarctus du myocarde
– Car même FRCV ++

4
Traitement (1)
•Traitement symptomatique
–Nursing +++
– Oxygénation
– Maintien des constantes vitales
– Maintien de l’équilibre hydro-électrolytique
– Ne pas trop abaisser la tension artérielle +++
–Prévention des complications thrombo-emboliques
• Bas de contention
• Massage des membres inférieurs
– Rééducation :
• Kinésithérapie passive ± active précoce
• Orthophonie
– SNG si nécessaire
Traitement (2)
•Traitement à la phase aiguë
–Thrombolyse et protection neuronale (unités
neurovasculaires +++) : AVC < 3 heures
–Héparine : NON SYSTEMATIQUE +++
• AIT à répétition (syndrome de menace)
• Cardiopathies emboligènes (AC/FA, valvulopathie, prothèse …)
• Dissections des artères cervicales
• Thrombophlébite cérébrale
•Traitement préventif
– Anticoagulation héparine – AVK :
cf ci-dessus
–Anti-agrégants plaquettaires +++ :
aspirine, PLAVIX
–Traitement des FRCV +++ :
traitement HTA +++, arrêt
tabac, traitement d’une hypercholestérolémie, d’un diabète
Hématomes
intracérébraux
Étiologie
•Hypertension artérielle +++ : 80 %
•Malformations vasculaires :
– Sujet jeune
– Hémorragie cérébro-méningée
– Localisation le plus souvent lobaire à la jonction cortico-sous-cortical
•Tumeurs cérébrales
•Troubles de la coagulation
•Abus de drogues
(cocaïne, amphétamines …)
•Angiopathie amyloïde :
– Hématomes lobaires sous-corticaux ou corticaux
– Multiples ou récidivants
– Formes sporadiques, familiales ou associées à un Alzheimer
•Causes inconnues : 10 %
Symptomatologie (1)
•Différences avec l’AVC ischémique :
–Installation rapide
(mais non brutale et non maximale
d’emblée)
–Évolution en deux temps
–Sont plus fréquents :
•Céphalées et vomissements
•Troubles de conscience
•Signes méningés
•Crises convulsives
•Inondation ventriculaire :
–Aggravation clinique brutale
–Crise convulsive, hypertonie généralisée
–Signes de décérébration
Symptomatologie (2)
•Hémorragie cérébelleuse :
–Début brutal
•Grand vertige (impossibilité de tenir debout)
•Céphalées postérieures et vomissements
–Risques immédiats et à court terme +++
•Compression du tronc cérébral :
–Atteinte des paires crâniennes
–Atteinte des voies longues
•Blocage de l’aqueduc de Sylvius (hydrocéphalie aiguë)
•Engagement des amygdales cérébelleuses dans le TO
arrêt cardio-respiratoire
–Traitement
•Évacuation chirurgical de l’hématome
•Dérivation externe du LCR si hydrocéphalie aiguë

5
Examens complémentaires
•Scanner cérébral sans injection en urgence :
–Hyperdensité spontanée intra-parenchymateuse
–Rechercher une hémorragie méningée ou intra-
ventriculaire
•IRM encéphalique avec ARM artérielle :
– Recherche d’une malformation vasculaire
– Surtout si sujet jeune
– En cas de doute : artériographie conventionnelle
•Étude du retentissement de l’HTA :
–Échographie cardiaque (ETT) : fonction VG
–Fond d’œil
Pronostic
•A court terme : pronostic vital :
–30 % de mortalité à 1 mois
–Risques vitaux :
•Engagement cérébral
•Œdème cérébral
•Hydrocéphalie aiguë
•Rupture et inondation ventriculaire et des espaces sous-
arachnoïdiens
•A long terme : pronostic fonctionnel
–Meilleur pronostic que les AVC ischémiques
– Risque de comitialité secondaire plus élevé
–Complications de l’HTA notamment cardiaque
Traitement (1)
•Traitement symptomatique :
– Identique à ceux des AVC ischémiques
–Prévention des complications de décubitus
•Traitement spécifique :
–Contrôle de la tension artérielle :
•Ne traiter que si la TA est très élevée (> 200 mmHg)
•Ne pas la faire chuter brutalement
–Mesures anti-œdémateuses :
•Position demi-assise, restriction hydrique
•MANNITOL IV, hypocapnie si ventilation assistée
–Traitement anti-comitial : si crise comitiale
–Traitement des troubles de la coagulation
Traitement (2)
–Traitement chirurgical :
•Évacuation d’un hématome compressif (cérébelleux,
hémisphérisque …)
•Dérivation externe du LCR si hydrocéphalie aiguë
•Traitement curatif d’une malformation vasculaire
•Traitement préventif :
essentiellement contrôle de l’HTA +++
Thrombophlébite
cérébrale
Étiologies : très nombreuses ++
•Causes locales :
–Traumatiques
–Infections générales
–ORL : otite, sinusite, …
–Staphylococcie maligne de la face
•Causes générales :
–Hématologiques :
•Polyglobulie, thrombocytémie
•Déficit en protéine C ou S, résistance à la protéine C activée
•Anticoagulants circulants
–Maladies inflammatoires : Behçet, …
–Grossesse, post-partum, pilule oestro-progestative
–Néoplasie
–Syndrome néphrotique, …
 6
6
1
/
6
100%