Vitamine spécial V2014 - Centre Hospitalier de Dax

Journal d’information du CH de Dax-Côte d’Argent
Avril-Mai 2015
N°81
V2014
SPÉCIAL
CERTIFICATION
Visite de certifi cation V2014 par les Experts Visiteurs
de la Haute Autorité de Santé du 1er au 5 juin 2015

Le Centre Hospitalier de Dax-
Côte d’Argent s’est engagé dans la
C
Vitamine
Le Directeur
Jean-Pierre CAZENAVE
e
Le Président de la Commission Médicale d’Établissement
(CME)
Dr Pascal HÉRICOTTE
SOMMAIRE
Edito p. 2-3
Le re du Directeur
Le re du Président de la CME
La parole des usagers : mot de Mme ROHFRISTCH
Le re du Coordonnateur des Risques associés aux soins
Le re de La Direc on des Soins
Quelques repères sur la démarche certifi cation
V2014 p. 4
Fiche générale : Management de la Qualité et de la
Gestion des Risques p. 5
Fiche 1 : Dossier patient p. 6
Fiche 2 : Droit des patients p. 7
Fiche 3 : Management de la prise en charge
médicamenteuse du patient p. 8
Fiche 4 : Gestion du Système d’Information
p. 9
Fiche 5 : Prise en charge de la douleur p. 10
Fiche 6 : Identifi cation du patient à toutes les étapes
de sa prise en charge p. 11
Fiche 7 : Parcours du patient en MCO, SSR, SLD, SM
et HAD p. 12-13
Fiche 8 : Qualité de vie au travail et gestion des
ressources humaines p. 14
Fiche 9 : Organisation des secteurs d’activité à
risque majeur : Endoscopies p. 15
Fiche 10 : Organisation des secteurs d’activité à
risque majeur : Imagerie interventionnelle
p. 16
Fiche 11 : Organisation des secteurs d’activité à
risque majeur : Radiothérapie p. 17
Fiche 12 : Organisation des secteurs d’activité à
risque majeur : Salle de naissance p. 18
Fiche 13 : Organisation des secteurs d’activité à
risque majeur : Bloc opératoire p. 19
Fiche 14 : Gestion du risque infectieux p. 20
Fiche 15 : Prise en charge des urgences et des soins
non programmés p. 21
Fiche 16 : Prise en charge de la fi n de vie p. 22
Fiche 17 : Le patient traceur p. 23
Objec fs de ce e méthode
Atouts / démarche qualité con nue
Stratégie de déploiement au CH : liste des parcours pa ents
et médecin référent
Forma on

D
La Directrice des Soins - Coordonnatrice générale des Soins
Éliane FRÉCON
Vitamine.
Dr Claire VINCENT
Pra cien Hospitalier en Hygiène
Coordonnateur de la ges on des risques associés aux soins
-
-
-
- L
- L
- L
-
- D
- I
-
- O
Claudine ROHFRISTCH
Représentante des Usagers au Centre Hospitalier de Dax-
Côte d’Argent
D
La Directrice des Soins - Coordonnatrice générale des
S
oins
Éliane FRÉCON
Vitamine.
Dr Claire VINCENT
Pra cien Hospitalier en Hygiène
Coordonnateur de la ges on des risques associés aux soins
-
-
-
-
L
-
L
-
L
-
-
D
-
I
-
-
O
Claudine
ROHFRISTCH
Représentante des Usagers au Centre Hospitalier de Dax-
Côte d’Argent

4
« d’évaluer, d’une part,
l’existence d’un système de pilotage de l’établissement pour l’améliora on de la qualité et de la
sécurité des soins et des prises en charge dans chacun des secteurs d’ac vité et d’autre part la
maturité des démarches qualité et ges on des risques, en par culier leur déploiement au plus
près des équipes et de la prise en charge des pa ents ».
er
coordonnateur, Pra cien Hospitalier
, soignant
soignant
ges onnaire
autre (qualité)
risque élevé ou très élevé (dont
la maîtrise n’est pas assurée)
risque devant faire l’objet de la
poursuite d’actions et de mesures
d’évaluation
risque maîtrisé
L’audit des processus
Les 16 thématiques auditées et présentées sous forme de fi che dans ce numéro de Vitamine
Le Compte qualité
QUELQUES
REPÈRES SUR
LA DÉMARCHE DE
CERTIFICATION
V2014

Fiche générale - MANAGEMENT DE LA QUALITÉ
ET DE LA GESTION DES RISQUES
5
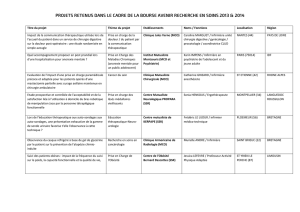
LES POINTS À AMÉLIORER
Les principales données relatives aux
évaluations sont :
76
256
121
51
680
OBJECTIF(S) ACTION(S) D’AMÉLIORATION PILOTE(S) ÉCHÉANCE
PRÉVUE
er
plan blanc
désigné
er
e
engagée dans le
LES POINTS FORTS
A
Les axes d’amélioration défi nis sont notamment
LE GROUPE D’AUDIT DU PROCESSUS
EST COMPOSÉ DE :
Directeur des Aff aires Générales, de la Qualité, de la Ges on
des Risques et des Rela ons avec les Usagers, Pilote
Président de la C.M.E.
Directrice des Soins
ra cien hygiéniste, Coordonnateur des Risques associés aux
Soins
Cadre assistant du pôle Prestataire et à l’EOHH
Cadre de santé EOHH
Représentante des usagers à la C.R.U.
Technicienne Supérieure Hospitalière, DQGR
Aude PAMPHILE, Technicienne Supérieure Hospitalière, DQGR
Rachel SALLABERRY, Technicienne Supérieure Hospitalière, DQGR
Ce e
théma que cons tue la
colonne vertébrale qui relie l’ensemble
des axes de la poli que qualité et ges on des
risques de l’établissement. Pour ce e raison, elle prend
eff et en tout premier lieu par l’engagement du Centre
Hospitalier de Dax dans la démarche de cer fi ca on conduite
par la Haute Autorité de Santé et intègre également par
ailleurs l’évalua on externe à laquelle se sont soumis les
établissements médico-sociaux en 2014 (EHPAD, CAMSP,
MAS L’Arcolan) et qui est placée sous l’égide de
l’ANESM.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%