KS2009_500_52-54

✂
52
n° 500
juin 2009
KS
NEUROLOGIE
ACTUALITÉ EN...
i
1. Introduction
Depuis les années 90, la médecine et la kinési-
thérapie sont soumises à “l’Evidence base
medicine” (EBM), c’est-à-dire à la médecine
par la preuve. On ne peut donc, en principe,
évoquer une pathologie et son traitement sans
se référer aux résultats des études sur le sujet,
réalisées avec la rigueur méthodologique en
vigueur.
Malheureusement, la rééducation en kinési-
thérapie pour la maladie de parkinson (MP)
manque d’étude avec un niveau de preuve suf-
fisant pour valider un protocole de rééduca-
tion standardisé. Nous utilisons donc actuelle-
ment les résultats des recommandations de la
réunion de consensus qui a eu lieu en 2000
rédigée par la Haute autorité de santé (HAS)
[1].
Classiquement, la posture ou le rôle du kinési-
thérapeute est de jouer l’interface entre le
malade et le médecin. C’est de cette place que
je vais développer mon exposé, j’espère donc
être compréhensible par les uns et par les au-
tres !... Je vais évoquer à la fois ce qui est
actuellement recommandé par l’HAS et l’illus-
trer par ma pratique de terrain auprès des
patients. Il s’agit d’un article de vulgarisation.
Il est difficile de parler d’une maladie, comme
la maladie de parkinson (MP), à un public
généraliste. Les patients posent souvent,
après une durée variable, des questions préci-
ses, il est souhaitable de leur répondre aussi
honnêtement et documenté que possible.
Chacun “entre en maladie” à son rythme et il
est nécessaire de respecter les questions que
ne se posent pas les patients.
Ce qui suit est conçu pour aider les patients,
les aidants, les praticiens qui sont confrontés à
la MP, à mieux comprendre cette maladie et à
mieux y faire face de façon raisonnée, pour ne
pas dire raisonnable (la kinésithérapie a aussi
ses limites !).
Même si le traitement médical est un allié essen-
tiel, l’exercice physique participe très largement
au maintien de la qualité de vie des patients. Il
est plébiscité par tous les patients qui le prati-
quent de façon adaptée et régulièrement.
La MP évolue lentement tout au long de la vie.
Bien que la nosologie soit précise, il faut
savoir qu’il existe des variantes dans l’expres-
sion clinique de la maladie. Tous les malades
n’évoluent pas exactement à la même vitesse
ni avec exactement les mêmes symptômes. Je
ne fais pas allusion aux syndromes parkinso-
niens, car s’ils ont évidement de grandes simi-
litudes avec la MP, ils diffèrent néanmoins par
nombre de points que je ne détaillerai pas ici.
Mais, même au cœur de la MP, la variabilité
des présentations cliniques et leur importance
ainsi que leur évolution existent. On parlera de
MP “sage” ou au contraire de maladie “sévère”
à évolution plus rapide. Entre ces extrêmes,
vous l’avez compris, existe un large spectre
symptomatique.
Quoi qu’il en soit, la kinésithérapie peut pour
chaque profil de la maladie, apporter un
“plus” significatif pour le patient.
Classiquement, on décrit trois phases qui
débutent après le diagnostic. La période de
diagnostic, qui est toujours vécue difficilement,
demande une approche particulière par les soi-
gnants (l’annonce d’une maladie grave) :
– la phase dite de lune de miel où les symptô-
mes, bien que présents, sont discrets et
n’engendrent pas d’ajustements trop lourds
dans la vie du patient ;
– la phase d’installation où la maladie est bien
contrôlée par le traitement mais où ses effets
secondaires sont souvent gênants ;
– et la phase dite de déclin lorsque les traite-
ments contrôlent moins efficacement celle-
ci. La durée des phases est variable d’un
patient à l’autre, mais on peut dire qu’autour
de 5 à 8 ans, après l’annonce du diagnostic,
il est nécessaire d’apprendre à composer
avec la maladie dans sa vie quotidienne. La
kinésithérapie est indispensable à ce stade.
Encore un élément avant de terminer cette
introduction : il est maintenant de plus en plus
admis que la MP ne provoque pas, au cours de
son évolution, seulement une perturbation de
la motricité, mais également qu’elle a une
influence sur “l’humeur” et sur les aptitudes à
“organiser ses actions” (motrices et cogniti-
ves, en particulier la concentration). Il faut par-
ler d’une atteinte des comportements plus que
d’une seule atteinte de la motricité.
La MP est une maladie chronique neurodégé-
nérative qui, par l’atteinte d’un système de
régulation perturbe, à des degrés divers, plu-
sieurs fonctions neurologiques : motrice,
associative et limbique. Mais il reste légitime
de dire que l’entrée dans la maladie est
motrice et qu’elle peut ensuite atteindre les
autres fonctions évoquées. Les proches et les
soignants devront intégrer ces modifications
comme partie intégrante de la maladie et
adapter leurs propres comportements ou stra-
tégies thérapeutiques à cette évolution.
L’importance de la variable psychologique est
donc essentielle à la compréhension du
malade pour dispenser une aide efficace.
La MP atteint la motricité automatique, mais
celle-ci n’est que le relais d’une décision
volontaire qui de fait se trouve perturbée. Je
vous proposerai, pour commencer, un rappel
théorique très succinct sur les mécanismes
neurologiques des mouvements volontaires
sur le modèle actuellement admis, un autre
sur la physiopathologie de cette maladie
(atteinte des mouvements automatiques).
Ensuite, je vous présenterai des exercices pra-
tiques de rééducation, ciblés sur les difficultés
que rencontrent le plus souvent les patients
parkinsoniens lors des premières difficultés
motrices, notamment la marche.
✂
INTÉRÊT DE LA KINÉSITHÉRAPIE
POUR LE PATIENT ATTEINT
DE LA MALADIE DE PARKINSON
(1ÈRE PARTIE)
Thierry PERON-MAGNAN
Kinésithérapeute libéral, Paris
Consultant au Centre national de référence (CNR) maladie de Wilson Lariboisière, Paris
Coordonné par Jean-Pierre Bleton
Neuro1:Neuro 27/05/09 11:37 Page 52

✂
53
n° 500
juin 2009
KS
NEUROLOGIE
ACTUALITÉ EN...
✂
i
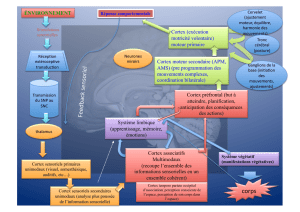
2. L’élaboration
des mouvements
volontaires
En effet, il est utile de comprendre comment se
génère un mouvement volontaire pour mieux
saisir ce qui caractérise cette maladie : la
disparition progressive des comportements
volontaires et leur automatisation. Ce sont
aussi des connaissances utiles pour maintenir
le plus longtemps possible une activité
motrice normale et développer par la suite des
stratégies de compensations efficaces.
Lors du dernier congrès de neurologie de lan-
gue française (JNLF) qui a eu lieu à Lille du 1
er
au 3 avril dernier, il a été question à nouveau
de cette modélisation du mouvement volon-
taire [2]. Je le répète, je simplifie à l’extrême,
ce qui va suivre est “inexact, mais pas faux !”
(“Ce qui est simple est toujours faux. Ce qui ne
l’est pas est inutilisable” - Paul Valéry).
Pour se représenter le cerveau [3], il faut imagi-
ner trois niveaux fonctionnels répartis sur trois
étages. La partie supérieure ou cortex serait le
haut lieu des décisions, la partie moyenne ou
ganglions de la base, serait le régulateur des
actions élaborées plus haut et la partie basse
ou tronc cérébral et moelle épinière, serait le
point de départ des actions motrices. Les trois
niveaux étant en interaction permanente.
J’omets volontairement le rôle du cervelet, nous
y reviendrons en abordant le contrôle balis-
tique du geste dans les stratégies compensatri-
ces de la marche avec le guidage externe.
Dans la zone préfrontale du cortex (le front), il
y a trois entités anatomiques qui permettent
de “construire une action volontaire”. Pour
qu’une action efficace ait lieu, il faut l’enchaî-
nement harmonieux de quatre actions consé-
cutives (fig. 1) [4] :
– la motivation vers un but ;
– la planification ordonnée des actions néces-
saires pour atteindre celui-ci ;
– l’exécution proprement dite de l’action ;
– le contrôle ou la régulation de celle-ci par
rapport à ce même but.
La motivation est induite par un besoin, une
envie. Par exemple : “J’ai soif, il faut que je me
lève pour aller chercher un verre d’eau dans la
cuisine”.
La planification est l’agencement cohérent de
la motricité à l’environnement pour un but
déterminé : il faut que j’organise mon parcours
pour qu’il soit rapide et efficace par rapport à
mon environnement. Par exemple : “Repous -
ser la chaise sur laquelle je suis assis sans la
renverser, me retourner, traverser le salon en
contournant la table basse et les fauteuils
sans les heurter. Rappeler au passage à ma
fille qu’il faut qu’elle range son puzzle qui
traîne sur le sol et qui pourrait faire tomber
quelqu’un...”.
L’exécution : l’activation des séquences motri-
ces choisies pour que l’action soit économi-
quement rentable et stratégiquement perti-
nente. J’y reviendrai.
Le contrôle : c’est la capacité à ajuster l’écart
entre ce que j’ai voulu faire et ce que j’ai fait.
C’est l’ajustement entre un modèle de dépla-
cement, en mémoire, et le retour des informa-
tions sensorielles provoquées par la réalité de
mon déplacement.
Cette jolie roue décisionnelle a besoin, en per-
manence, de nombreuses informations pour
tourner rondement. Elle sera alimentée par
tout le cortex qui lui fournira, “en temps réel”,
toutes les afférences nécessaires. La motiva-
tion sera alimentée par une envie endogène ou
exogène (la soif, c’est endogène, il faut que
j’aille travailler, c’est exogène !). La planifica-
tion se nourrira des informations stockées en
mémoire, comme le plan de mon appartement
(hippocampe) et organisée dans ma mémoire
de travail. L’exécution aura besoin des pater-
nes moteurs élaborés et stockés dans les dif-
férentes aires motrices. Le contrôle sera étayé
par les afférences sensorielles que renvoie
l’action et par le programme moteur en
mémoire. C’est plus complexe, mais justement
cela concerne beaucoup l’étage du dessous.
L’ensemble de ces informations est ensuite
dirigé pour régulation dans une structure com-
posée de quatre éléments qu’on appelle les
ganglions de la base (ils sont à la base du cor-
tex).
Cette structure complexe a une porte d’entrée
(le striatum) et une de sortie (le palidum
interne et le noyau sous-thalamique). Le traite-
ment de l’information consiste ici à moduler de
façon quantitative, c’est-à-dire “en plus ou en
moins”, chacun des messages reçus. On
retiendra qu’elle permet tout simplement
d’augmenter ou de diminuer chacune des
actions de la roue du mouvement volontaire.
Le message en retour est redirigé vers le cor-
tex (moteur pour la partie motrice) puis redes-
cend à nouveau par une autre voie que l’on
appelle cortico-spinale. Là ce sont les effec-
teurs, les muscles, qui vont exécuter le pro-
gramme et me permettre d’aller chercher mon
verre d’eau !
▲Fig. 1 - Modélisation neuro-anatomique de la commande volontaire (cortex préfrontal)
Neuro1:Neuro 27/05/09 11:37 Page 53

✂
54
n° 500
juin 2009
KS
NEUROLOGIE
ACTUALITÉ EN...
i
3. Le dérèglement
du contrôle moteur
dans la maladie
de Parkinson
Le système de régulation des mouvements est
sous le contrôle des ganglions de la base [5].
Ils permettent d’initier, d’ajuster le tonus et la
durée des contractions musculaires d’un pro-
gramme moteur, préalablement sélectionné
par le cortex. Au repos, ils sont des inhibiteurs
de l’action. Ce sont eux qui permettent “qu’on
ne bouge pas” quand on est au repos !
Lorsqu’ils sont stimulés par les infos (motrices
ici) en provenance du cortex, ils modulent cel-
les-ci en positif ou négatif.
La médiation s’effectue par des échanges chi-
miques via les neurotransmetteurs. Deux
voies régulent les entrées, l’une directe (facili-
tatrice) et l’autre indirecte (inhibitrice). Un
second système de régulation intervient pour
affiner encore le premier, la substance noire
compacte située dans le tronc cérébral libère
de la dopamine dans le striatum (la porte d’en-
trée). Cette fameuse dopamine favorise la libé-
ration de l’information et donc du mouvement.
Dans la MP, pour une raison inconnue, cette
boucle que l’on appelle nigro-striée devient
progressivement défectueuse et donc les mou-
vements de plus en plus difficiles.
Donc, les ganglions de la base participent à la
phase motivationnelle et décisionnelle de l’ac-
tion, c’est leur contribution au mouvement
volontaire. Ils régulent automatiquement en
permanence les éléments moteurs permettant
la réalisation proprement dite de l’action,
comme la marche. Ce dispositif permet de
marcher en parlant, tout en enfilant sa veste et
en vérifiant que les clés de la voiture sont bien
dans la poche. Autant de tâches simultanées
qui deviennent difficiles avec l’évolution de la
maladie.
Suite dans notre prochain numéro
Bibliographie
[1] Haute autorité de santé (HAS). La maladie de Parkinson : critères diagnostiques et thérapeutiques. www.has-sante.fr/portail/
jcms/c_272069/la-maladie-de-parkinson-criteres-diagnostiques-et-therapeutiques
[2] JNLF 2009 - Lille, 1er avril 2009. Comportements, cognition et émotion : fonctions et dysfonctions des ganglions de la base.
www.snlf.net/programme%20SNLF-GRECO%2009.pdf
[3] Le cerveau à tous les niveaux ! Le cortex moteur. http://lecerveau.mcgill.ca
[4] Levy R, Dubois B (2006). Étapes nécessaires aux comportements volontaires dirigés vers un but. http://ccrn.unblog.fr/files/
2008/07/10m2npsy07levy.pdf
[5] Sauleau P (Service des explorations fonctionnelles - CHU de Rennes). Physiologie des ganglions de la base. www.meda-
pod.univ-rennes1.fr/medcast3/wp-content/uploads/noyaux-gris-centraux-2008.ppt
Neuro1:Neuro 27/05/09 11:37 Page 54
1
/
3
100%